ID intern unic: 339934
Версия на русском

Republica Moldova
din 24.08.2011
cu privire la aprobarea Regulamentului sanitar privind radioprotecţia
şi securitatea radiologică în practicile de radioterapie
şi securitatea radiologică în practicile de radioterapie
Pentru executarea prevederilor art.4, art.6 alin.(2), art.43 şi 72 din Legea nr.10-XVI din 3 februarie 2009 privind supravegherea de stat a sănătăţii publice, (Monitorul Oficial al Republicii Moldova, 2009, nr.67, art.183), art. 6, 12 şi 14 din Legea nr.111-XVI din 11 mai 2006 privind desfăşurarea în siguranţă a activităţilor nucleare şi radiologice (Monitorul Oficial al Republicii Moldova, 2006, nr.98-101, art. 451), cu modificările ulterioare, precum şi în scopul asigurării unui nivel înalt de protecţie a sănătăţii populaţiei, Guvernul HOTĂRĂŞTE:
1. Se aprobă Regulamentul sanitar privind radioprotecţia şi securitatea radiologică în practicile de radioterapie (se anexează).
2. Supravegherea de stat a sănătăţii publice şi radioprotecţiei în cadrul practicilor de radioterapie este efectuată de către Ministerul Sănătăţii, prin intermediul Serviciului de Supraveghere de Stat a Sănătăţii Publice.
3. Supravegherea desfăşurării în siguranţă a practicilor de radioterapie este efectuată de către Ministerul Mediului, prin intermediul Agenţiei Naţionale de Reglementare a Activităţilor Nucleare şi Radiologice.
4. Prezenta hotărîre întră în vigoare la 30 de zile de la data publicării.
PRIM-MINISTRU Vladimir FILAT
Contrasemnează:
Ministrul sănătăţii Andrei Usatîi
Ministrul mediului Gheorghe Şalaru
Nr. 632. Chişinău, 24 august 2011.
2. Prevederile prezentului Regulament se aplică în secţiile şi cabinetele de radioterapie ale instituţiilor medico-sanitare, instituţiile medicale de cercetări ştiinţifice, instituţiile de învăţămînt universitar, profesional şi în alte instituţii de profil medical unde sînt utilizate metodele de teleterapie, brachiterapie (intracavitară şi interstiţială) cu surse tehnogene şi generatoare de radiaţii ionizante.
1) Cerinţele Regulamentului se răsfrîng asupra activităţilor de proiectare, construire sau reconstruire a secţiilor, cabinetelor de radioterapie şi activităţilor legate de exploatarea secţiilor existente de radioterapie.
2) Prevederile prezentului act normativ sînt destinate pentru instituţiile care utilizează surse radioactive, aplicate în domeniul radioterapiei, organele şi instituţiile de stat cu atribuţii de supraveghere şi control în domeniul activităţilor nucleare şi radiologice, instituţiile de proiectare, autorităţile publice centrale şi locale, organizaţiile cu toate formele de proprietate, întreprinzătorii individuali, public.
3) Prezentul Regulament se aplică următoarelor expuneri în scop medical:
a) expunerea pacienţilor în contextul unui diagnostic sau tratament medical;
b) expunerea persoanelor în contextul medicinei muncii;
c) expunerea persoanelor în contextul programelor de depistare medicală;
d) expunerea persoanelor sănătoase sau a pacienţilor care participă benevol la programele medicale sau biomedicale, de diagnostic, terapie sau cercetare;
e) expunerea persoanelor în cadrul procedurilor medico-legale.
4) Prevederile prezentului Regulament se vor realiza în limita alocaţiilor prevăzute în fondurile asigurării obligatorii de asistenţă medicală.
3. Unii termeni şi expresii utilizate în prezentul Regulament sînt definite în Legea nr.10–XVI din 3 februarie 2009 privind supravegherea de stat a sănătăţii publice (Monitorul Oficial al Republicii Moldova, 2009, nr.67, art.183) şi în Legea nr.111–XVI din 11 mai 2006 privind desfăşurarea în siguranţă a activităţilor nucleare şi radiologice (Monitorul Oficial al Republicii Moldova, 2006, nr.98-101, art. 451).
4. În sensul prezentului Regulament, noţiunile utilizate au următoarele semnificaţii:
accelerator de electroni (în continuare – accelerator) – instalaţie electrofizică care generează un flux de electroni sau radiaţie de frînare cu energia maximă mai mare de 0,1 MeV;
afterloading – tehnică prin care aplicatorii sau tuburile de ghidare sînt plasate în/pe pacient înainte de plasarea (introducerea) surselor radioactive, pentru a permite verificarea poziţionării corecte a surselor radioactive, precum şi a transferului cu precizie a surselor radioactive;
asigurarea calităţii în radioterapie – ansamblu de măsuri planificate şi efectuate de către titularul de autorizaţie, al căror scop este obţinerea rezultatelor scontate de radioterapie în condiţii de radioprotecţie şi securitate radiologică a lucrătorilor expuşi profesional şi a pacienţilor, menite să garanteze un grad corespunzător de încredere a unei structuri, a unui sistem sau a unui component;
aplicaţie interstiţială – tehnică radioterapeutică prin care materialul radioactiv este implantat în volumul-ţintă;
aplicaţie superficială – tehnică radioterapeutică prin care materialul radioactiv este plasat pe suprafaţa pielii sau a altor organe;
aplicaţie intracavitară – tehnică radioterapeutică prin care materialul radioactiv este plasat înăuntrul cavităţilor naturale;
autorizaţie – permisiune acordată printr-un document, la cerere, de către autorităţile competente, de a efectua o operaţiune care implică o sursă;
cabinet de planificare dozimetrică – totalitatea încăperilor şi echipamentelor destinate pentru prelucrarea datelor topografice şi calculul repartiţiilor de doze şi pregătire a planurilor de iradiere cu surse ionizante;
cabinet pentru mijloacele de modelare a fasciculului de radiaţii şi a mijloacelor individuale de imobilizare a pacientului – totalitatea încăperilor şi echipamentelor destinate pentru modelarea fasciculului de radiaţii şi a mijloacelor individuale de imobilizare a pacientului;
cameră de comandă – încăpere a cabinetului de radioterapie în care este instalat pupitrul de comandă, sistemul de control al iradierii şi în care se asigură comunicarea audio-video cu pacientul în timpul efectuării procedurilor de radioterapie;
cameră de stocare – cameră destinată pentru stocarea, pregătirea, controlul şi sterilizarea surselor radioactive. După caz, camera de stocare poate include şi depozitul de surse radioactive;
cameră de tratament – încăpere a cabinetului de radioterapie în care este amplasată instalaţia de radioterapie şi se efectuează procedurile de radioterapie;
controlul calităţii – set de operaţiuni, efectuate de către instituţii medicale sau persoane autorizate pentru inspecţia şi evaluarea parametrilor de programare, coordonare sau executare, menite să asigure calitatea practicilor de radioterapie şi să menţină sau să amelioreze calitatea acestui control;
lucrător expus profesional – persoană sau salariat care desfăşoară activităţi independente, supus unei expuneri la locul de muncă, datorate unei practici aflate sub incidenţa prezentului Regulament şi putînd produce doze care depăşesc una dintre limitele dozelor stabilite pentru populaţie;
sală de intervenţie chirurgicală – cameră desemnată pentru introducerea endostatelor şi a aplicatoarelor în corpul pacientului, cu monitorizarea poziţionării corecte ale cateterelor, endostatelor şi aplicatoarelor din dotare, folosind raze X sau scanarea cu ultrasunete;
secţie (cabinet) de radioterapie – totalitatea încăperilor instituţiei medicale special utilate pentru efectuarea procedurilor de radioterapie;
Sievert – denumirea specială a unităţii de măsură pentru doza echivalentă sau efectivă. Un Sievert este echivalentul unui joule pe kilogram: 1 Sv= 1 J kg -1;
sistem de blocare – parte componentă funcţională a instalaţiei, care asigură deconectarea urgentă a părţilor funcţionale ale instalaţiei, în scopul asigurării protecţiei lucrătorilor;
sistem de semnalizare – parte componentă funcţională a instalaţiei, care asigură informarea despre procesul de iradiere, valorile debitului de doză în zonele radiologic periculoase (locurile de muncă), starea componentelor funcţionale ale instalaţiei;
sursă – aparat, substanţă radioactivă sau instalaţie capabilă să emită radiaţii ionizante sau substanţe radioactive;
sursă închisă – sursă a cărei structură este astfel concepută încît să împiedice, în condiţii normale de utilizare, orice dispersie a substanţei radioactive conţinute în mediu;
perioadă de interdicţie – timpul minim între finalizarea iradierii şi permiterea intrării în camera de tratament, necesar pentru diminuarea concentraţiei substanţelor toxice pînă la valorile indicate prin ventilare, de asemenea pentru diminuarea nivelurilor de expunere de la activitatea indusă a materialelor constructive şi altor materiale în camera de tratament pînă la valorile admisibile;
titular de autorizaţie – persoană fizică sau juridică autorizată pentru desfăşurarea practicilor de radioterapie în conformitate cu prevederile Legii nr.10–XVI din 3 februarie 2009 privind supravegherea de stat a sănătăţii publice, Legii nr.111–XVI din 11 mai 2006 privind desfăşurarea în siguranţă a activităţilor nucleare şi radiologice, Normelor Fundamentale de Radioprotecţie, Cerinţelor şi regulilor igienice (NFRP-2000), aprobate prin ordinul medicului-şef sanitar de stat (în continuare – NFRP-2000);
ucenic – persoană care urmează un curs de formare sau de instructaj profesional în cadrul unei instituţii medicale, în vederea practicării unei meserii;
zonă controlată – orice zonă în care există sau pot fi întreprinse măsuri specifice de protecţie şi siguranţă pentru: a controla expunerile normale şi a preveni răspîndirea contaminării în condiţii normale de lucru; a preveni şi a limita extinderea expunerilor potenţiale;
zonă supravegheată – orice zonă, nedesemnată ca fiind zonă controlată, dar pentru care condiţiile de expunere profesională trebuie ţinute sub observaţie, chiar dacă, în mod obişnuit, nu sînt necesare măsuri specifice de protecţie şi siguranţă;
volum-ţintă – concept geometric utilizat în radioterapie pentru planul de tratament, care ia în considerare efectul net al mişcării pacientului şi al mişcării ţesuturilor iradiate, variaţiile în dimensiuni şi formă ale ţesuturilor, variaţiile geometriei fasciculului, precum dimensiunea şi direcţia fasciculului.
5. Prevederile Regulamentului se răsfrîng asupra tuturor tipurilor de instalaţii utilizate în radioterapie. Instalaţiile de radioterapie sînt instalaţii radiologice medicale de tipul:
a) instalaţii cu raze Roentgen de teleterapie (cu fascicul extern) pentru terapie de contact cu tensiunea anodică pînă la 100 kV(kiloVolt), terapie superficială cu tensiunea anodică în jur de 100 kV, terapie de ortovoltaj cu tensiunea anodică 150-300 kV;
b) instalaţii gamma de teleterapie (cu fascicul extern) cu surse radioactive închise (instalaţie de telecobaltoterapie cu sursă de Cobalt–60);
c) acceleratoare liniare medicale (linacuri) care produc fascicule de fotoni cu energia mică 4-8 MV(megaVolt), fascicule de fotoni cu energia medie 10-15 MV şi electroni, fascicule de fotoni cu energia mare 18-25 MV şi electroni;
d) simulatoare şi simulatoare Tomografie Computerizată (în continuare CT) de radioterapie pentru realizarea planului de tratament;
e) instalaţii de brachiterapie (curieterapie) cu surse radioactive închise.
1) Clasificare după modul de încărcare:
a) instalaţie de brachiterapie cu încărcare manuală – cînd aplicatorul este preîncărcat şi conţine surse radioactive în momentul plasării aplicatorului pe pacient;
b) instalaţie de brachiterapie afterloading – cînd aplicatorul este plasat mai întîi în poziţia ţintă pe pacient şi sursele radioactive sînt încărcate mai tîrziu, fie manual (afterloading manual), fie automat de către instalaţie (instalaţie afterloading telecomandată).
2) Clasificare după debitul dozei:
a) instalaţie de brachiterapie cu debit mic al dozei (în continuare – LDR);
b) instalaţie de brachiterapie cu debit mediu al dozei (în continuare – MDR);
c) instalaţie de brachiterapie cu debit mare al dozei (în continuare – HDR);
d) instalaţie de brachiterapie cu debit pulsatoriu al dozei (în continuare –PDR).
3) Clasificare după tehnică:
a) implant temporar;
b) implant permanent.
4) Clasificare după tipul de contact:
a) aparate cu iradiere de contact;
b) aparate cu iradiere la distanţă.
6. Cerinţele Regulamentului nu se aplică asupra practicilor de radioterapie cu surse deschise de radiaţii ionizante.
7. Sistemul de asigurare a radioprotecţiei la etapele de proiectare şi exploatare a secţiilor (cabinetelor) de radioterapie trebuie să prevadă implementarea în practică a trei principii de bază ale radioprotecţiei – normarea, justificarea şi optimizarea.
8. Principiul de normare se realizează prin stabilirea normativelor sanitare (limitele dozelor admisibile de iradiere, a nivelurilor admise şi a nivelurilor de control) de expunere la radiaţii a lucrătorilor expuşi profesional şi a populaţiei.
1) Expunerea fiecărui lucrător nu va depăşi următoarele limite:
a) doză efectivă de 20 mSv(miliSievert) pe an, mediată pe 5 ani consecutivi;
b) doza efectivă de 50 mSv într-un an oarecare, cu condiţia că pe parcursul a 5 ani consecutivi doza medie nu va depăşi 20 mSv pe an;
c) pentru cristalinul ochiului – doza echivalentă de 150 mSv pe an;
d) pentru piele, mîini, antebraţe, laba piciorului şi glezne – doza echivalentă de 500 mSv pe an. Această limită se aplică dozei medii pentru o suprafaţă de 1 cm2, indiferent care suprafaţă a fost expusă.
2) Pentru persoanele cu vîrsta cuprinsă între 16 şi 18 ani, care sînt expuse iradierii în scopul pregătirii şi ulterior angajării la serviciu în condiţii de iradiere ionizantă, şi pentru elevii şi studenţii avînd vîrsta cuprinsă între 16 şi 18 ani, care au necesitatea de a utiliza sursele de iradiere ionizantă în scopul studiului, nu trebuie să depăşească următoarele limite:
a) doza efectivă anuală de 6 mSv ;
b) pentru cristalin – doza echivalentă anuală 50 mSv;
c) pentru piele, mîini, antebraţe, laba piciorului şi glezne – doza echivalentă anuală 150 mSv. Această limită se aplică dozei medii pentru o suprafaţă de 1 cm2, indiferent care suprafaţă a fost expusă.
3) Pentru femeile în vîrstă de pînă la 45 ani doza echivalentă în regiunea inferioară a abdomenului (zona bazinului) nu trebuie să depăşească 1 mSv pe lună.
9. Principiul de justificare se realizează ţinînd cont de următoarele cerinţe:
1) procedurile de radioterapie se desfăşoară cu stricteţe conform indicaţiilor clinice numai în cazurile în care nu există metode alternative de tratament, pacientul refuză metodele alternative de tratament sau aceste metode pot conduce la un rezultat clinic mai grav;
2) beneficiul pentru pacient de la un efect terapeutic aşteptat trebuie să depăşească necondiţionat daunele aşteptate de la dozele primite de iradiere;
3) riscul refuzului procedurilor de radioterapie trebuie iniţial să depăşească riscul expunerii de la efectuarea acestora.
10. Principiul de optimizare sau de limitare a nivelurilor de expunere la proiectarea şi exploatarea secţiilor de radioterapie se realizează prin:
1) menţinerea dozelor de iradiere a pacienţilor la cele mai mici niveluri posibile, cu condiţia asigurării volumului necesar şi a calităţii efectului terapeutic, luînd în considerare factorii economici şi sociali;
2) reducerea maximă posibilă a dozei absorbite de către organele şi ţesuturile aferente ţintei, cu asigurarea unei doze terapeutice eficiente în volumul-ţintă şi excluderea probabilităţii leziunilor actinice la etapa postiradiere;
3) menţinerea dozelor de expunere profesională a lucrătorilor expuşi profesional la cele mai mici niveluri posibile, care pot fi atinse, luînd în considerare factorii economici şi sociali.
11. Radioprotecţia în secţiile (cabinetele) de radioterapie se asigură prin:
1) alegerea justificată a locului şi a terenului pentru amplasarea blocului, secţiei de radioterapie;
2) justificarea caracteristicilor tehnologice şi a celor sanitaro-igienice la proiectarea încăperilor unde va fi amplasată secţia de radioterapie;
3) construcţia şi alegerea instalaţiilor de radioterapie produse calitativ şi cu caracteristici adecvate ale parametrilor fizico-tehnici;
4) organizarea raţională a locurilor de lucru şi a activităţilor cu sursele de radiaţii ionizante;
5) exploatarea argumentată a aparatajului şi a utilajului de radioterapie;
6) utilizarea mijloacelor şi a tehnologiilor de protecţie individuală şi colectivă de la acţiunea surselor de radiaţii ionizante;
7) prezenţa şi funcţionarea permanentă a sistemului de control radiologic;
8) planificarea şi realizarea activităţilor specifice concrete pentru asigurarea radioprotecţiei pacienţilor, lucrătorilor expuşi profesional şi a populaţiei în programul zilnic de activitate a secţiei, la etapele de reconstrucţie şi încetare a exploatării;
9) supravegherea respectării cerinţelor de radioprotecţie;
10) instruirea lucrătorilor expuşi profesional privind metodele şi tehnicile de radioterapie cu respectarea condiţiilor de radioprotecţie şi securitate radiologică în cadrul activităţilor cu sursele de radiaţii ionizante;
11) sporirea gradului de cunoştinţe a pacienţilor şi a populaţiei în domeniul radioprotecţiei.
12. Evaluarea sistemului existent de asigurare a radioprotecţiei în secţiile de radioterapie este bazată pe următorii indici:
1) caracteristica unor posibile şi reale contaminări radioactive ale mediului;
2) analiza asigurării măsurilor de radioprotecţie şi de respectare a prevederilor regulamentelor sanitare în domeniul radioprotecţiei;
3) probabilitatea apariţiei accidentelor cu radiaţii şi a consecinţelor lor posibile;
4) gradul de pregătire a instituţiei pentru lichidarea accidentelor cu radiaţii şi a consecinţelor acestora;
5) analiza dozelor de expunere primite de lucrătorii expuşi profesional şi de unele grupuri din populaţie din contul expunerii în timpul activităţii secţiilor de radioterapie;
6) numărul de persoane expuse în valori ce depăşesc dozele-limită stabilite.
13. La efectuarea procedurilor de radioterapie titularul de autorizaţie, instituţia medico-sanitară asigură:
1) controlul termenelor de valabilitate a documentelor de autorizare;
2) controlul condiţiilor de întreţinere, deservire şi reparaţie a instalaţiilor care acţionează asupra inofensivităţii activităţilor practicate pentru asigurarea unei stări funcţionale corespunzătoare cerinţelor actelor normativ-tehnice în vigoare. Instalaţiile şi echipamentele trebuie să aibă documentaţia operaţională necesară în limba de stat;
3) accesul nelimitat al persoanelor abilitate cu atribuţii de supraveghere şi control de stat în domeniul activităţilor nucleare şi radiologice, precum şi în domeniul securităţii în muncă pentru efectuarea inspecţiilor la obiectivele unde se desfăşoară activităţi cu surse de radiaţii ionizante;
4) elaborarea şi realizarea planului de acţiuni pentru a aduce sistemul de asigurare a securităţii radiologice şi radioprotecţiei în conformitate cu prevederile actelor normative în vigoare;
5) prezenţa actelor normative privind asigurarea radioprotecţiei şi securităţii radiologice şi realizarea în volum deplin a prevederilor acestora;
6) analiza periodică şi estimarea radioprotecţiei, securităţii radiologice în instituţie, efectuarea măsurilor de perfecţionare a acestora;
7) evidenţa şi controlul surselor radioactive conform registrului de evidenţă şi control al surselor şi deşeurilor radioactive;
8) stocarea autorizată a surselor radioactive, a căror utilizare în continuare nu este prevăzută (inclusiv a surselor radioactive cu termenul de utilizare expirat), la organizaţiile specializate pentru stocarea şi tratarea deşeurilor radioactive;
9) exploatarea surselor radioactive doar în perioada de valabilitate sau de funcţionare indicată;
10) protecţia fizică a surselor radioactive, în scopul evitării furtului şi utilizării neautorizate;
11) numărul necesar şi calificarea angajaţilor (lucrătorilor expuşi profesional) care sînt implicaţi în activităţi autorizate;
12) planificarea şi efectuarea perfecţionării angajaţilor (lucrătorilor expuşi profesional) privind radioprotecţia şi securitatea radiologică, monitoringul radiologic, evidenţa şi controlul surselor şi a deşeurilor radioactive, asigurarea protecţiei fizice a lor;
13) monitorizarea expunerii la radiaţii ionizante la locurile de muncă, în încăperi şi pe teritoriul instituţiei;
14) monitoringul dozimetric individual al lucrătorilor expuşi profesional;
15) instruirea, perfecţionarea şi atestarea periodică a managerilor secţiilor de radioterapie, a specialiştilor serviciilor de radioprotecţie şi securitate radiologică, precum şi a lucrătorilor expuşi profesional care îşi desfăşoară activitatea cu surse radioactive permanent sau temporar în aspectele ce ţin de asigurarea radioprotecţiei şi securităţii radiologice;
16) efectuarea examenelor medicale preventive şi periodice anuale ale lucrătorilor expuşi profesional;
17) informarea permanentă a lucrătorilor expuşi profesional despre nivelurile de expunere la locurile de muncă şi dozele individuale de expunere primite;
18) informarea personalului despre aspectele de bază privind radiaţiile ionizante, efectele acestora şi despre acţiunile care trebuie întreprinse la locul detectării şi/sau suspectării prezenţei unei surse radioactive;
19) informarea femeilor expuse profesional asupra necesităţii de a anunţa din timp cînd sînt însărcinate pentru a se evita riscurile de expunere a fătului;
20) informarea la timp a Agenţiei Naţionale de Reglementare a Activităţilor Nucleare şi Radiologice (în continuare – ANRANR), Serviciul de Supraveghere de Stat a Sănătăţii Publice (în continuare – SSSSP) şi, după caz, a altor organe cu atribuţii în domeniul activităţilor nucleare şi radiologice despre incidentele şi accidentele radiologice;
21) îndeplinirea cerinţelor şi prescripţiilor organelor de supraveghere şi control în domeniul activităţilor nucleare şi radiologice;
22) realizarea drepturilor cetăţenilor în domeniul radioprotecţiei şi securităţii radiologice.
14. Responsabilitatea pentru asigurarea radioprotecţiei la locurile de muncă, birourile şi secţiile de radioterapie este atribuită administraţiei instituţiei în conformitate cu prevederile Legii nr.10–XVI din 3 februarie 2009 privind supravegherea de stat a sănătăţii publice, Legii nr.111-XVI din 11 mai 2006 privind desfăşurarea în siguranţă a activităţilor nucleare şi radiologice şi NFRP-2000.
15. Administraţia instituţiei medicale elaborează şi aprobă instrucţiuni privind radioprotecţia şi securitatea radiologică, inclusiv dispoziţiile privind cerinţele faţă de activităţile cu surse de radiaţii ionizante, înregistrarea, depozitarea, transportarea, eliberarea surselor de radiaţii ionizante, inclusiv controlul radiologic, despre măsurile de igienă personală şi igiena muncii, precum şi acţiunile lucrătorilor expuşi profesional în cazuri de accidente cu radiaţii, în conformitate cu cerinţele NFRP-2000 şi ale altor documente normative în vigoare.
16. Secţia de radioterapie poate fi dată în exploatare numai după obţinerea autorizaţiei ANRANR, cu condiţia existenţei autorizaţiei sanitare de funcţionare valabile încă cel puţin 6 luni. Nu se admite utilizarea surselor radioactive neautorizate.
17. Toate practicile de radioterapie şi standardele de tratament antitumoral aplicate trebuie să fie avizate şi aprobate de Ministerul Sănătăţii. În descrierile acestor practici în actele normative ale Ministerului Sănătăţii trebuie să fie stabilite nivelurile de referinţă de iradiere a pacientului pentru efectuarea procedurilor în mod optim.
18. Proiectarea, construirea încăperilor pentru secţiile (cabinetele) de radioterapie, fabricarea, montarea, reglarea, repararea şi deservirea tehnică a aparatajului, a echipamentelor tehnologice şi a mijloacelor de radioprotecţie trebuie să fie efectuate numai de către instituţii şi organizaţii ce deţin avizele şi autorizaţiile prevăzute de legislaţia în vigoare.
1) La proiectarea secţiei de radioterapie se vor utiliza constrîngeri de doză nu mai mari decît:
a) 10 mSv/an (miliSievert/an) la locul de muncă al lucrătorului expus profesional la radiaţii;
b) 20 µSv/săptămînă (microSievert/săptămînă) în spaţiile în care populaţia poate avea acces.
2) Ecranele, altele decît pereţii camerei de tratament, vor fi proiectate astfel încît debitul dozei să nu depăşească 1 µSv/h (microSievert/oră).
19. Supravegherea de stat a sănătăţii publice în secţiile de radioterapie include estimarea tuturor condiţiilor şi a factorilor care influenţează expunerea la radiaţii ionizante şi starea sănătăţii lucrătorilor expuşi profesional, a pacienţilor şi a populaţiei, enumeraţi în prezentul Regulament.
20. În timpul activităţii în secţiile de radioterapie, un impact negativ asupra lucrătorilor expuşi profesional îl pot avea următorii factori de producţie nocivi şi periculoşi:
1) radiaţiile ionizante – expunerea externă gama de la sursele închise de radiaţii ionizante; expunerea externă beta de la sursele închise de radiaţii ionizante; contaminarea radioactivă posibilă a suprafeţelor de lucru şi concentraţia majorată de aerosoli radioactivi în aerul încăperilor de lucru în caz de deetanşiere a surselor închise de radiaţii ionizante;
2) nivelul periculos de tensiune în circuitele electrice ale aparatajului şi echipamentelor, scurt circuitul care poate afecta corpul uman;
3) nivelul ridicat al zgomotului produs de aparatajul radiologic, frigiderele, ventilatoarele şi instalaţiile din dotare; un efort fizic sporit în timpul exploatării echipamentelor;
4) componentele toxice ale materialelor de protecţie (plumb);
5) radiaţiile LASER (directă, reflectată, împrăştiată) utilizate în dispozitivele pentru radioterapie şi la poziţionarea iniţială a pacientului;
6) piesele mobile deschise ale aparatelor, utilajelor şi mecanismelor;
7) posibilitatea transmiterii infecţiilor prin aer şi contact.
21. Nivelurile factorilor nocivi şi periculoşi în secţiile de radioterapie nu trebuie să depăşească mărimile specificate în actele normative în vigoare.
Se interzice amplasarea secţiilor (cabinetelor) pentru radioterapie la distanţă şi de contact în incinta caselor de locuit şi a edificiilor obşteşti.
23. Componenţa, suprafaţa camerei de comandă şi altor încăperi pentru utilajele auxiliare destinate practicilor de terapie cu accelerator de electroni trebuie să corespundă cerinţelor documentelor normative în vigoare.
24. Autorizarea sanitară de funcţionare a secţiilor, cabinetelor de radioterapie se efectuează conform solicitărilor depuse de utilizatorul surselor de radiaţii ionizante, în baza expertizei sanitare a documentelor prezentate. Setul de documente prezentate trebuie să includă:
1) proiectul secţiei, cabinetului de radioterapie, proiectul amplasării instalaţiilor şi utilajelor de radioterapie;
2) calculele protecţiei staţionare;
3) programul de radioprotecţie a personalului şi a pacienţilor;
4) programul de monitorizare a expunerii la radiaţii ionizante şi estimării stării de sănătate a angajaţilor;
5) proiectul amenajării sistemelor de ventilare şi aprovizionare cu apă.
25. Avizării sanitare sînt supuse următoarele activităţi în cadrul practicilor în radioterapie:
1) atribuirea terenurilor pentru construcţii şi reconstrucţii ale secţiilor de radioterapie;
2) proiectele de construcţii şi reconstrucţii ale secţiilor (cabinetelor) de radioterapie;
3) recepţia finală a obiectivelor unde sînt utilizate metodele de radioterapie;
4) tehnologiile de iradiere a pacienţilor în cadrul practicilor de radioterapie.
26. Proiectul secţiei (cabinetului) trebuie să ia în considerare clasificarea zonelor, tipul activităţii şi instalaţiile de radioterapie care se preconizează că vor fi utilizate. Secţiile şi cabinetele pentru teleterapie trebuie să fie amplasate într-un bloc radiologic separat (anexă) sau într-o aripă separată a instituţiei medicale. Încăperile pentru aparatele de gama-terapie la distanţă, unde este necesară fortificarea planşeurilor inferioare din beton sau a fundamentului, trebuie să fie situate la primul etaj (parter).
27. La proiectarea secţiei de radioterapie se vor prevedea sisteme de securitate conectate cu instalaţia de radioterapie şi camera de tratament, care vor include sisteme de avertizare şi dispozitive de blocare.
28. Secţia de radioterapie trebuie să fie dotată obligatoriu cu un sistem de control al accesului, sistem de alarmă, de avertizare şi de semnalizare a incendiului, sistem de climatizare şi ventilaţie adecvată.
29. La intrarea în camera de tratament, de simulare sau în depozitul de surse se va afişa obligatoriu simbolul „Pericol de radiaţii ionizante”. La intrarea în camera de proceduri se va plasa un avertizor luminos, care va funcţiona în timpul conectării instalaţiei de radioterapie, poziţionării pacientului, aplicării procedurii şi perioadei de interdicţie.
30. Principiile de bază de planificare şi de aranjament funcţional al cabinetelor şi secţiilor trebuie să fie:
1) amplasarea încăperilor prevăzute pentru activităţi cu surse de radiaţii ionizante într-un singur bloc;
2) amplasarea pupitrului de comandă pentru aparatele radioterapeutice în încăperi separate;
3) posibilitatea organizării transportării mecanizate a surselor radioactive pînă la locurile de muncă şi automatizarea procesului de pregătire a surselor pentru funcţionare.
31. Încăperile pentru pacienţii care aşteaptă tratamentul prin iradiere şi alte proceduri tehnologice de radioterapie trebuie să fie izolate de alte încăperi ale spitalului.
32. Suprafaţă încăperii de aşteptare pentru iradiere trebuie să prevadă sarcina de 12 pacienţi la 1 aparat de radioterapie per schimb, iar pentru pacienţii care solicită primire în biroul medicului-radioterapeut – 8 pacienţi la 1 medic per schimb. Suprafaţă încăperilor de aşteptare proiectate trebuie să permită, de asemenea, plasarea şi trecerea liberă în canionul aparatului a brancardei pentru bolnav.
33. Dimensiunile cabinetelor pentru amplasarea simulatorului Roentgen şi a tomografului-simulator computerizat trebuie să asigure funcţionarea adecvată şi în condiţii de siguranţă pentru pacient a circulaţiei personalului şi a pieselor în mişcare ale aparatelor, inclusiv în poziţiile lor extreme.
34. Cabinetul de planificare dozimetrică trebuie să fie amplasat în vecinătatea sălii de intervenţie chirurgicală şi în apropierea cabinetului cu simulator. Suprafaţa lui trebuie să fie suficientă pentru amplasarea echipamentelor şi a dispozitivelor digitale ale imaginilor pentru un număr de locuri de muncă, care este suficient pentru asigurarea funcţionarii neîntrerupte a blocului de iradiere în doze mici.
35. Ambele cabinete trebuie să fie legate cu linii de comunicaţii ale reţelei computerizate locale pentru a transfera informaţia topometrică în procesul de planificare dozimetrică. Suprafaţa cabinetului de planificare dozimetrică trebuie să asigure amplasarea mai multor locuri de muncă (în funcţie de numărul personalului), dotate cu calculatoare şi dispozitive periferice pentru ele.
36. Saloanele pentru pacienţi, unde bolnavii sînt transportaţi după introducerea endostatelor cu surse pentru o iradiere suficient de lungă, trebuie să fie proiectate pentru un singur loc. În saloane trebuie să fie instalate toate echipamentele necesare pentru exploatarea în condiţii de siguranţă a surselor radioactive, inclusiv un container pentru amplasarea acestora în caz de urgenţă, un dispozitiv pentru monitorizarea expunerii dotat cu alimentare electrică neîntreruptă.
37. Dimensiunile cabinetului pentru mijloacele de modelare a fasciculului de radiaţii şi a mijloacelor individuale de imobilizare a pacientului trebuie să permită amplasarea liberă a echipamentelor de marcare, modelare, tăiere şi montare a blocurilor de formare şi a mijloacelor individuale de imobilizare, precum şi a mesei de lucru pentru a corespunde datelor antropometrice ale pacientului. Trebuie să se prevadă un loc separat sau un depozit pentru stocarea bunurilor şi blocurilor utilizate, precum şi a dispozitivelor de imobilizare.
38. Dimensiunile camerei de tratament şi ale canionului necesare asamblării şi dezasamblării aparatului de gamma-terapie trebuie să asigure mişcarea fără obstacole a tuturor părţilor mobile ale aparatului, inclusiv în poziţiile lor extreme, şi condiţii de siguranţă pentru pacient şi lucrătorii expuşi profesional.
39. Trecerea în canion din camera de aşteptare trebuie să fie comodă atît pentru deplasarea lucrătorilor expuşi profesional şi a pacientului, aşezat în scaunul cu rotile, cît şi pentru transportarea şi montarea instalaţiilor. Cînd nu este posibilă îndeplinirea acestei cerinţe, trebuie să se prevadă un spaţiu cu dimensiuni care sînt mai mari decît dimensiunile corespunzătoare ale echipamentelor instalate în canion.
40. Dimensiunile camerei de comandă pentru sistemul de control al iradierii, care este adiacentă canionului aparatului, trebuie să asigure o amplasare raţională a dispozitivelor pupitrului de comandă, monitorizarea video a pacientului, controlul duratei iradierii, sistemului de legătura audio, imaginii electronice portale şi a tuturor sistemelor de control computerizat al procesului de iradiere.
41. Toate încăperile trebuie să fie situate în apropiere reciprocă, pentru a asigura o capacitate optimă de trecere şi, totodată, a îndeplini toate cerinţele necesare pentru a asigura radioprotecţia şi securitatea radiologică. Sînt admise următoarele combinaţii ale încăperilor:
1) comasarea sălii de intervenţii chirurgicale, a cabinetului radiografic şi a cabinetului de tratament în acelaşi bloc, pentru monitorizarea poziţiei endostatului imediat după introducerea sa. Se exclude transportarea pacientului dintr-un cabinet în altul, capacitatea optimă de trecere este redusă;
2) comasarea sălii de intervenţii chirurgicale cu cabinetul radiografic pentru atingerea capacităţii optime de trecere;
3) toate cele trei cabinete menţionate sînt separate, dar trebuie să fie amplasate învecinat unul faţă de altul, pentru a exclude posibilitatea deplasării aplicatorului, care este introdus în interiorul corpului pacientului în timpul transportării acestuia dintr-un cabinet în altul.
42. Cerinţele privind funcţionarea sălii de intervenţie chirurgicală a secţiei de radioterapie şi a cabinetului de planificare dozimetrică trebuie să corespundă celor referitoare la blocul de iradiere la radiaţii în doze mici.
În cazul unui flux mare de pacienţi, trebuie să existe o sală de intervenţie chirurgicală suplimentară pentru pacienţii din ambulator, care nu necesită anestezie pentru plasarea cateterului sau endostatului, iar toate manipulările chirurgicale sînt efectuate conform unei scheme simplificate. Tot aici trebuie să fie amplasat un aparat roentgen pentru monitorizarea operaţională a poziţiei endostatului şi corectarea poziţiei acestuia la necesitate, pentru radiografia în două proiecţii sau stereoscopie cu raze X pentru planificarea dozimetrică.
43. În sala de intervenţie chirurgicală este efectuată introducerea endostatelor şi a aplicatoarelor în corpul pacientului, cu monitorizarea poziţionării corecte a cateterelor, endostatelor şi a aplicatoarelor, folosind razele X sau scanarea cu ultrasunete.
Aparatul trebuie să asigure o posibilitate de vizualizare a imaginii multiproecţionale pentru planificarea dozimetrică a iradierii. De asemenea, trebuie să fie instalate echipamente pentru anestezie, depozitare şi sterilizare a sondelor, cateterelor, endostatelor.
Trebuie să existe o chiuvetă echipată cu sistem de îndepărtare a apei pentru spălarea aplicatoarelor şi a endostatelor cu plasă de protecţie, pentru a preveni pierderea sursei în timpul spălării.
44. Camera de comandă trebuie să fie amplasată învecinat cu camera de tratament şi amenajată cu un sistem video de supraveghere a pacientului, un sistem audio bidirecţional, cu un negatoscop pentru vizionarea radiogramelor şi a imaginilor de tomografie computerizată. Este necesară prezenţa unui echipament special (container de depozitare temporară) pentru amplasarea de urgenţă a sursei extrase din corpul pacientului, în cazul în care sursa nu poate fi extrasă în mod normal.
45. Toate încăperile blocului de radioterapie cu debit mic al dozei (LDR) trebuie să fie amplasate învecinat, pentru a minimiza distanţa de transportare a pacienţilor şi a surselor radioactive. Este interzisă transportarea pacienţilor cu surse închise de radiaţii ionizante introduse în organism.
46. În depozitul pentru păstrarea surselor radioactive şi pregătirea lor pentru introducere în organismul pacientului trebuie să existe un seif pentru depozitarea în condiţii de siguranţă a surselor, echipat cu un sistem de blocare de securitate şi scheme de amplasare a surselor în spaţiul interior al acestuia. Suprafaţa încăperii trebuie să fie suficientă pentru a asigura procedurile de primire, depozitare, pregătire pentru iradiere, calibrare şi amplasare a surselor în seif după finalizarea procedurilor terapeutice, precum şi păstrare pentru dezintegrare după expirarea termenului de exploatare.
47. Depozitul trebuie să fie prevăzut cu un sistem de închidere corespunzător, sistem de protecţie fizică şi de securitate radiologică a surselor radioactive, avertizoare corespunzătoare pentru zona controlată, sistem de avertizare a nivelului de radiaţii ionizante, sistem de alarmă şi avertizare în caz de incendiu. Proiectul depozitului trebuie să fie avizat de către ANRANR.
48. Blocul de iradiere cu debit mare de doză (HDR) trebuie să aibă aceleaşi încăperi ca şi blocul de iradiere cu debit mic de doză, inclusiv o sală de intervenţie chirurgicală, o sală de radiografie, o încăpere pentru planificare dozimetrică, un cabinet de tratament, o încăpere pentru pupitrul de comandă.
49. Secţia de radioterapie pentru instalaţiile de teleterapie şi brachiterapie telecomandată va fi compusă, după caz, cel puţin din:
1) cameră de tratament destinată instalaţiei de radioterapie;
2) cameră de comandă destinată consolei de comandă;
3) cameră pentru simulator;
4) cameră de planificare a tratamentului;
5) depozit de surse, după caz;
6) cameră de dezbrăcare şi aşteptare pentru pacienţi;
7) cameră pentru consultaţii medicale;
8) cameră pentru personalul medical;
9) vestiar, grup sanitar pentru personal şi grup sanitar pentru pacienţi;
10) alte încăperi tehnice necesare, în funcţie de complexitatea instalaţiei.
50. În încăperile unde se află surse de radiaţii ionizante se interzice efectuarea lucrărilor care nu sînt atribuite lor şi amplasarea utilajului care nu este prevăzut pentru îndeplinirea proceselor tehnologice planificate pentru radioterapie.
51. În încăperile destinate practicilor de radioterapie trebuie să fie instalat un sistem autonom de ventilare flux–reflux. Reciclarea aerului în aceste încăperi este interzisă.
52. Temperatura şi umiditatea aerului trebuie să fie stabile şi situate în intervalul:
1) temperatura: 20-25°С;
2) umiditatea relativă: 30-75%.
53. Pentru excluderea curenţilor de aer este necesară limitarea variaţiilor caracteristicilor parametrilor aerului, legate de sistemul de ventilaţie:
1) temperatura – pînă la 1°С/min.;
2) umiditatea relativă – pînă la10 gPa/min.;
54. Instalaţiile de colectare a aerului din atmosferă trebuie să fie instalate la o distanţă de cel puţin 15 metri pe orizontală de la instalaţiile de eliminare a aerului din încăperile de lucru.
Instalaţiile de dirijare a sistemului de ventilare trebuie să fie instalate în afara ariei canioanelor aparatelor de radioterapie.
55. Sistemele de aprovizionare cu apă şi de canalizare în încăperile secţiilor de radioterapie trebuie să corespundă cerinţelor actelor normative în vigoare.
56. Încălzirea încăperilor destinate practicilor de radioterapie trebuie să se efectueze cu agent termic sub formă de apă sau aer.
57. Securitatea electrică şi conectarea instalaţiilor, utilajelor, dispozitivelor la conturul de unire al prizei cu pămîntul în încăperile destinate practicilor de radioterapie trebuie să satisfacă cerinţele tehnicii securităţii.
Instalaţiile comunale accesibile pentru contact (caloriferele, ţevile reţelei de apă şi canalizare, încălzire) vor fi izolate cu materiale dielectrice şi nu servesc ca mijloace de unire cu pămîntul. Conectarea cablului de împămîntare cu cablul zero nu se admite.
58. În încăperile destinate practicilor de radioterapie trebuie să fie instalate prize staţionare de conectare a aparatajului de măsurare, a instalaţiilor video, de comunicare şi a instrumentelor pentru deservirea tehnică.
59. Fiecare aparat de radioterapie trebuie să fie conectat la reţeaua electrică prin intermediul unui dispozitiv comutaţional, accesul fiind comod şi sigur.
60. Pentru deconectarea aparatelor şi a altor instalaţii de la reţeaua electrică, care se află în canion şi în camera de comandă, trebuie să fie prevăzute întrerupătoare de avarie. Ele vor fi clar vizibile, uşor accesibile şi protejate de conectare întîmplătoare şi reîntoarcere automată în regimul de lucru.
Întrerupătoarele de avarie trebuie să fie instalate în afara zonelor de acţiune a fluxului direct de iradiere, pe partea interioară a peretelui sălii de proceduri, astfel încît personalului să-i fie asigurat accesul liber către ele.
61. În încăperile destinate practicilor de radioterapie, unde se efectuează lucrări cu folosirea centratoarelor optice cu laser, trebuie să fie prevăzută o iluminare artificială cu un nivel redus, în limitele a 5 – 20 lx (lux). În canioane şi camerele de comandă va fi prevăzută o iluminare de avarie de la o sursă autonomă de alimentare.
62. Lucrările de pregătire şi efectuare a procedurilor terapeutice îmbinate cu ridicarea unor părţi ale utilajului cu masa mai mare de 20 kg se efectuează cu folosirea mijloacelor mecanizate. Forţa de greutate a dispozitivelor şi accesoriilor nu trebuie să depăşească 100 N (Newton) şi înălţimea maximă de ridicare manuală de cel mult 1,5 m.
63. Echipamentul, instrumentele şi mobila trebuie să fie marcate corespunzător pentru aceste încăperi.
64. În camera de tratament a acceleratorului trebuie să fie instalat un sistem de ventilaţie prin refulare şi aspiraţie cu stimulare mecanică, destinat eliminării produselor de radioliză a aerului şi a altor substanţe toxice.
Sistemul de ventilaţie prin aspiraţie, care deserveşte camera de tratament, pentru acceleratorul de grupa 2, folosit continuu în procesele tehnologice, trebuie să fie dublat cu ventilatoare de rezervă cu o capacitate de cel puţin 1/3 din capacitatea ventilatoarelor de bază. Ventilatoarele de rezervă vor fi utilate cu sisteme automate de conectare în cazul ieşirii din funcţiune sau opririi spontane a ventilatoarelor de bază. Timpul de lucru al sistemului de ventilaţie de rezervă va asigura finalizarea procedurii de radioterapie, dar nu mai mult de 1/2 din schimbul de lucru. În acest timp trebuie să fie luate toate măsurile pentru restabilirea funcţionării normale a sistemului de ventilaţie de bază. Exploatarea ulterioară a acceleratorului poate fi reluată numai după restabilirea lui deplină şi punerea în funcţiune a sistemului de ventilare de bază.
65. Sistemele de ventilaţie din camera de tratament trebuie să asigure diminuarea concentraţiilor substanţelor toxice pînă la valorile admisibile la finalizarea funcţionării acceleratorului sau pînă la terminarea perioadei de interdicţie. În camera de tratament trebuie să fie asigurată rarefierea aerului de cel puţin 49 Pa (Pascal). În toate cazurile trebuie să fie asigurat un flux de aer din încăperile adiacente camerei de tratament.
66. Necesitatea filtrării aerului eliminat din camera de tratament se stabileşte la stadiul de proiectare. Se permite eliminarea aerului în atmosferă fără filtrare, dacă prin calcule este demonstrat că substanţele nocive eliminate se dispersează în atmosferă pînă la valori admisibile pentru cele mai nefavorabile condiţii meteorologice a spaţiilor de amplasare a acceleratorului.
68. La etapa de proiectare a secţiei de radioterapie care utilizează instalaţii de radioterapie trebuie să fie asigurate măsurile necesare optimizării protecţiei şi limitării dozelor, în scopul îndeplinirii cerinţelor de radioprotecţie şi securitate radiologică.
69. Componenţa şi suprafaţa încăperilor pot fi înaintate de firma producătoare sub formă de propunere la proiect, care este luată în considerare la elaborarea proiectului, dar nu-l substituie. Proiectul secţiei (cabinetului) trebuie să ia în considerare clasificarea zonelor, tipul activităţii şi instalaţiile de radioterapie care se preconizează să fie utilizate.
70. Solicitantul de autorizaţie, titularul de autorizaţie trebuie să stabilească suprafaţa zonelor controlate şi supravegheate, luînd în considerare limitele reale de expunere şi mărimea expunerii potenţiale. Limitele zonei controlate trebuie să fie marcate cu inscripţii speciale şi semnul pericolului radioactiv. Zona controlată trebuie să fie delimitată şi accesibilă exclusiv persoanelor instruite corespunzător şi controlată conform unor proceduri scrise elaborate de titularul de autorizaţie.
Se va afişa obligatoriu simbolul „Pericol de radiaţii ionizante” la fiecare intrare în camera de tratament, de simulare şi la depozitul de surse. La intrarea în zona controlată se afişează obligatoriu etichete cu inscripţia „zonă controlată”, cu informaţii vizuale despre natura surselor şi riscurile asociate.
Ori de cîte ori există un risc considerabil de contaminare radioactivă, trebuie luate măsuri speciale, legate inclusiv de accesul, ieşirea persoanelor şi a bunurilor.
Pentru zona supravegheată, dacă este cazul, se amplasează panouri care indică tipul zonei, natura surselor şi riscurile inerente acestora. Dacă este cazul, se stabilesc norme de lucru corespunzătoare riscului radioactiv asociat surselor şi operaţiunilor implicate.
71. Dacă încăperile destinate practicilor de radioterapie se află nemijlocit la suprafaţa solului, protecţia în această direcţie nu se prevede. Cînd tavanul încăperilor destinate practicilor de radioterapie se află nemijlocit sub acoperiş, protecţia planşeului de beton se determină la proiectare, luînd în considerare timpul de aflare a lucrătorilor antrenaţi la alte lucrări în timpul şedinţei de iradiere.
72. Calculul protecţiei se efectuează în flux direct de iradiere, ţinînd cont de radiaţiile împrăştiate în materialul planşeului şi în aer.
73. În camerele de tratament pentru amplasarea aparatelor de gamaterapie, destinate aplicaţiei la distanţă sau superficiale, nu trebuie să existe goluri pentru ferestre. Pereţii şi tavanul vor fi acoperiţi cu materiale slab absorbante. Duşumeaua va fi acoperită cu materiale dielectrice şi slab absorbante. Intrarea în camerele de tratament trebuie să fie efectuată sub formă de labirint.
Toate golurile, canalele tehnologice şi de comunicare trebuie să fie proiectate sub unghi în aşa mod încît eficacitatea protecţiei, calculată în locurile lor de amplasare, să nu fie mai mică decît cea calculată la restul protecţiei staţionare.
74. Ferestrele protectoare de vizualizare în încăperile preoperatorii pentru radioterapie nu trebuie să se afle în flux direct de iradiere, în toate poziţiile posibile ale sursei.
75. Calculul protecţiei staţionare a cabinetelor preoperatorii utilate cu simulatoare cu raze-X sau cu simulatoare tomografice trebuie efectuat conform cerinţelor privind instalarea, exploatarea cabinetelor şi aparatelor de radiodiagnostic.
76. Pereţii depozitului de stocare a surselor radioactive cu debit mic de doză din componenţa blocului pentru aplicarea superficială nu necesită protecţie suplimentară, deoarece, la păstrarea corectă a surselor cu activitate mică în seiful de protecţie, nivelul necesar de protecţie pentru lucrătorii expuşi profesional este asigurat.
77. Depozitul de surse radioactive care poate fi în afara spaţiului sau în spaţiul existent al camerei de stocare şi de pregătire a surselor trebuie să fie prevăzut cu:
1) sistem de închidere corespunzător;
2) sistem de protecţie fizică şi de securitate radiologică a surselor radioactive;
3) marcaje corespunzătoare de zonă controlată;
4) sistem de avertizare a nivelului de radiaţii;
5) sistem de alarmă şi avertizare de incendiu.
78. La proiectarea camerelor pentru plasarea maximum a doi pacienţi supuşi aplicaţiilor de brachiterapie cu surse cu debitul dozei mic, în nemijlocita apropiere a paturilor trebuie să fie instalate bariere de radioprotecţie. Decizia privind instalarea barierelor, configurarea, materialul şi grosimea lor se coordonează cu ANRANR şi SSSSP. La baza proiectării stă principiul de optimizare a iradierii, prin aceasta obţinîndu-se diminuarea iradierii pentru fiecare bolnav/pacient din aceeaşi încăpere.
79. Trebuie să fie prevăzute ecrane corespunzătoare mobile pentru protecţia lucrătorilor expuşi profesional şi a vizitatorilor pacienţilor de brachiterapie. Înainte de începerea tratamentului, cît mai aproape de patul pacientului trebuie să fie plasate ecrane mobile, astfel încît expunerea personalului medical să fie minimă.
80. La proiectarea protecţiei staţionare a cabinetelor destinate aplicaţiilor superficiale cu debit de doză mare, calculele se efectuează reieşind din geometria poziţionării surselor în poziţiile lor maxime, definite de construcţia aparatului gamaterapeutic şi de amplasarea lui în cabinet. Spre deosebire de aparatele cu aplicaţie la distanţă, sursa aparatelor cu aplicaţie superficială cu debit de doză mare nu este fixată rigid şi nu se colimează, din care cauză calculul protecţiei pereţilor şi tavanului trebuie să se efectueze pentru iradierea iniţială neîmprăştiată, la fel ca şi pentru barierele primare de protecţie.
81. La proiectarea radioprotecţiei din materiale grele (plumb, wolfram), suprafeţele acestora vor fi căptuşite cu ecrane din materiale uşoare (aluminiu sau alte materiale), pentru diminuarea intensităţii iradierii de frînare. În acelaşi timp, dacă radioprotecţia locală este efectuată din blocuri de protecţie demontabile, trebuie să fie prevăzută imposibilitatea conectării instalaţiilor în caz de instalare incorectă a blocurilor.
82. Debitul dozei de la aparatele gama-terapeutice cu surse închise de iradiere nu trebuie să depăşească 20 µGy/oră (µSv/oră) la distanţa de 1m de suprafaţa blocului de protecţie, aflate în poziţie de păstrare.
83. Mijloacele staţionare de protecţie (pereţii, duşumeaua, tavanul, uşile de protecţie) trebuie să asigure diminuarea iradierii în afara cabinetului radioterapeutic pînă la un nivel la care nu va fi depăşită doza-limită pentru categoria corespunzătoare a persoanelor expuse iradierii.
1) deschiderea şi închiderea uşoară;
2) materialul şi grosimea uşii trebuie să asigure ca în camera de comandă dozele-limită pentru lucrătorii expuşi profesional să nu fie depăşite. Această cerinţă va fi asigurată, în principal, prin configurarea labirintului de protecţie în canion şi mai puţin prin construcţia uşii;
3) pe uşa de intrare la loc vizibil va fi amenajat simbolul „Pericol de radiaţii ionizante”;
4) uşa de intrare trebuie să se deschidă din interiorul canionului, pentru evitarea unor urgenţe radiologice în canion în timpul procedurii de radioterapie, precum şi a suprairadierii accidentale a lucrătorilor expuşi profesional
85. La intrarea în canion trebuie să fie instalate nu mai puţin de două sisteme de blocare, care cuplează uşa cu aparatul de radioterapie şi sistemul care conectează mecanismul de deschidere a uşii cu debitul de doză. Producătorul instalaţiei de radioterapie este obligat să prezinte utilizatorului schemele de montare a sistemului de blocare a aparatului.
86. Sistemele de blocare trebuie să asigure următoarele cerinţe:
1) blocarea uşii în regim de iradiere, care acţionează la semnalul aparatului şi la aparatura de control a debitului de doză;
2) blocarea conectării regimului de iradiere la deschiderea uşii;
3) deconectarea şi blocarea regimului de iradiere a aparatului la oprirea sistemului de blocare;
4) intersectarea fluxului de iradiere sau reîntoarcerea sursei de iradiere din cupola aparatului de radioterapie în camera de păstrare (depozit) la deschiderea uşii în canion, la modificarea parametrilor de iradiere care nu se încadrează în limitele stabilite pentru procedura de iradiere concretă, deconectarea sursei de alimentare şi apariţia unui pericol pentru pacient cauzat de părţile mobile ale aparatului;
5) conectarea repetată a fluxului de iradiere trebuie efectuată numai la închiderea finală a uşii şi restartarea butonului de pe consola de comandă, cu condiţia ca parametrii de operare să nu fie schimbaţi sau reselectaţi;
6) garanţia împotriva oricăror defecţiuni tehnice.
87. În canion trebuie instalat un buton de deconectare de urgenţă a aparatului şi de blocare a uşii, accesul liber către buton fiind asigurat fără necesitatea intersectării fluxului primar de iradiere în orice poziţie a cupolei aparatului relativ cu pacientul supus iradierii. De asemenea, un buton de deconectare de urgenţă trebuie să fie instalat şi pe consola de comandă.
88. Blocarea mecanică sau electromecanică a uşii de intrare în canion nu se permite.
89. Sistemul de semnalizare trebuie să asigure personalul cu avertizoare luminoase, audio, video referitor la poziţia sursei aparatului de radioterapie.
În timpul lucrului aparatului de radioterapie pe consola de comandă, la intrarea în camera de tratament, în labirintul de protecţie şi canion trebuie să funcţioneze semnalizatoarele luminoase de avertizare privind prezenţa şi poziţia de lucru a sursei, conectarea iradierii. Semnalizatoarele luminoase trebuie instalate în cîmpul vizibil al lucrătorilor expuşi profesional şi pacientului.
90. Semnalizatoarele audio vor informa despre:
1) conectarea preventivă a regimului de iradiere;
2) începutul procedurii de radioterapie;
3) ieşirea neautorizată din zona „activă” a pacientului supus aplicaţiilor interstiţiale.
91. Informarea vizuală trebuie asigurată prin amplasarea semnalizatoarelor de avertizare şi interzicere, inclusiv „Pericol de radiaţii ionizante”, „Nu intraţi”, „Nu conectaţi”.
92. Controlul sistemelor de blocare şi semnalizare se desfăşoară în corespundere cu buletinele stabilite de control al calităţii aparatelor de radioterapie. Necorespunderile sistemelor de blocare şi semnalizare se înregistrează în registrul de lucru al operatorului şi se înlătură imediat.
93. În canionul pentru iradiere terapeutică, la distanţă trebuie să fie montate:
1) dispozitivul pentru fixarea pe perete a unui sistem de centrare cu laser în isocentrul cîmpului de iradiere;
29 dispozitivul pentru supraveghere video a bolnavilor, care trebuie să cuprindă tot spaţiul canionului;
3) dispozitivul de comunicare reciprocă între pacient şi operatorul care execută iradierea;
4) monitorul de supraveghere a radiaţiilor pentru semnalizarea depăşirii nivelului debitului de doză conectat la avertizorul luminos şi la blocarea automată a uşii; monitorul trebuie să fie dotat cu surse de alimentare electrice neîntrerupte; datele de pe monitor ar trebui să fie clar vizibile nemijlocit la intrarea în labirintul de protecţie;
5) dispozitivul pentru reglarea lentă a nivelului iluminării;
6) sistemul autonom de iluminare de avarie.
94. Dotarea încăperilor destinate practicilor de radioterapie superficiale cu debit mare de doză trebuie să corespundă următoarelor cerinţe:
1) camera de comandă şi canionul trebuie să fie dotate cu un sistem video de supraveghere a pacientului şi cu un dispozitiv de comunicare reciprocă;
2) în camera de comandă pot fi amplasate un negatoscop pentru examinarea radiofotografiilor şi un videoterminal pentru examinarea imaginilor tomografice, ultrasonografice şi alte descrieri medicale;
3) trebuie să fie montate instalaţii pentru înlăturarea de urgenţă a surselor din corpul pacientului în containerul de păstrare temporară, dacă sursa nu poate fi extrasă în regim normal de lucru;
4) pe uşa de intrare trebuie să fie instalat un sistem de blocare, care va reîntoarce automat sursa în containerul de păstrare a aparatului la deschiderea neautorizată a uşii, precum şi un avertizor luminos de prezenţă a radiaţiilor;
5) pe suprafaţa externă a uşii trebuie să fie plasat simbolul „Pericol de radiaţii ionizante”, cu indicarea tipului radionuclidului şi activitatea nominală.
95. În canion trebuie să fie instalat un monitor de supraveghere a radiaţiilor cu sursă electrică neîntreruptă pentru semnalizarea depăşirii nivelului debitului de doză, conectat la avertizorul luminos şi la blocarea automată a uşii.
96. În timpul iradierii pacienţilor nu se permite efectuarea altor operaţii neprevăzute de procesul tehnologic, dacă aceste acţiuni nu sînt orientate spre luarea măsurilor de prevenire a situaţiilor de urgenţe, care ameninţă viaţa şi sănătatea pacienţilor şi a lucrătorilor expuşi profesional.
97. Lucrările cu sursele de radiaţii ionizante prin introducerea lor manuală în organismul pacientului trebuie să se desfăşoare prin aplicarea aparatajului tehnologic şi instrumental de la distanţă.
98. Iradierea este efectuată numai la închiderea deplină a uşii canionului, care este controlată de sistemul de blocare a uşii. În timpul procedurii de iradiere, în canion sau în salonul „activ” trebuie să se afle numai pacientul, accesul altor persoane este interzis.
99. Dispozitivele auxiliare şi accesoriile aparatelor radioterapeutice (blocuri, filtre, sisteme de imobilizare, endostate) trebuie amplasate într-un loc accesibil şi comod, pentru deplasarea lor înspre şi dinspre pacient. Nu se permite prezenţa suprafeţelor deschise ce conţin plumb.
100. Locurile de muncă în încăperile destinate practicilor de radioterapie trebuie organizate astfel încît efectuarea procedurilor de iradiere să asigure o expunere minim posibilă a lucrătorilor expuşi profesional, cu vizualizarea permanentă şi controlul instrumental al poziţiei surselor de iradiere.
Locul de muncă al operatorului aparatului de radioterapie în camera de comandă trebuie să fie amplasat în aşa mod încît uşa de intrare în canion şi toate semnalele de avertizare să fie permanent în vizorul operatorului.
101. Lucrările de reparaţie şi profilactice trebuie să fie efectuate de către cel puţin două persoane, care deţin permis de activitate în domeniu. Acest fapt este determinat de complexitatea lucrărilor, efortul fizic şi riscul potenţial de suprairadiere a acestor persoane. În timpul lucrărilor trebuie să fie utilizate mijloace de protecţie colective şi individuale, care sînt determinate de caracterul lucrărilor.
Se interzice aflarea persoanelor în încăperile unde se desfăşoară lucrări de reglare, reparaţie şi profilactice, inclusiv a lucrătorilor expuşi profesional care nu sînt implicaţi în aceste procese.
102. Primirea, păstrarea, transportarea şi evidenţa surselor de iradiere în secţiile de radioterapie trebuie să corespundă cerinţelor actelor normative în vigoare.
103. În subdiviziunile de radioterapie trebuie să fie asigurate toate condiţiile de primire, păstrare, aplicare, consum şi decontare a surselor de iradiere, pentru excluderea folosirii lor neautorizate.
Transportarea surselor de iradiere în încăperile destinate practicilor de radioterapie şi pe teritoriul instituţiei medicale trebuie efectuată în containere de protecţie, cu respectarea măsurilor de radioprotecţie.
104. Sursele de iradiere trebuie să fie păstrate în încăperi special amenajate, depozite, seifuri şi containere de protecţie. Depozitul surselor de iradiere trebuie să fie echipat cu semnalizare de pază. În depozit trebuie să fie afişată schema de amplasare a surselor de iradiere.
Activitatea sumară a surselor de iradiere, care se află în depozit, nu trebuie să depăşească valorile indicate în adeverinţa de înregistrare, avizele sanitare şi autorizaţiile sanitare de funcţionare.
105. Eliberarea surselor de iradiere din depozit trebuie efectuată de către persoana responsabilă, în baza cererii, şi este fixată în registrul de evidenţă a surselor.
Sursele de iradiere neutilizabile în calitate de deşeuri radioactive solide se decontează şi se predau la stocare către un operator de deşeuri autorizat în baza avizului de transfer, eliberat de ANRANR. Alte surse scoase din utilizare vor fi returnate furnizorului sau transferate către un deţinător autorizat în baza avizului de export, eliberat de ANRANR.
106. În secţiile de radioterapie trebuie să fie verificate metrologic următoarele:
1) sursele de radiaţii;
2) aparatele dozimetrice şi radiometrice, folosite la determinarea activităţii surselor, dozei de radiaţii şi debitului de doză;
3) aparatele de control şi de măsurare incluse în aparatele de radioterapie;
4) mijloacele de măsurare utilizate la controlul sistemelor de alimentare cu curent electric, prizelor de unire cu pămîntul, ventilaţiei.
1) eliberarea din accelerator a fluxurilor de electroni acceleraţi;
2) radiaţia de frînare, care apare la interacţiunea electronilor acceleraţi cu mediul ambiant;
3) fotoneutronii, care apar la interacţiunea radiaţiei de frînare cu energii înalte cu nucleele materialelor mediului ambiant;
4) alte tipuri de radiaţii ionizante, care apar la interacţiunea electronilor şi radiaţiilor de frînare cu nucleele materialelor mediului ambiant;
5) contaminarea radioactivă nefixată a mediului ambiant în camera de tratament, care apare ca urmare a activării prafului, metalelor, evaporarea materialelor activate ale ţintei şi acceleratorului sub acţiunea fluxului de electroni, efectuării procedurilor de iradiere;
6) gazele radioactive şi aerosolii formaţi ca urmare a iradierii aerului şi a materialelor infiltrate din obiectele iradiate, de asemenea din apa activată, care răceşte părţile componente ale acceleratorului;
7) razele X neutilizate de la aparatajul electronic de tensiune înaltă al acceleratorului.
108. În timpul funcţionării acceleratorului, factorii neradiaţionali cu impact negativ sînt:
1) degajarea termică de la utilaje şi comunicaţii (magneţi, cabluri electrice);
2) ozonul şi oxizii de azot, formaţi în urma radiolizei aerului sub acţiunea radiaţiilor;
3) cîmpurile electromagnetice de frecvenţă înaltă produse de sistemele de alimentare şi cîmpurile electromagnetice constante;
4) zgomotul produs de aparataj;
5) materialele toxice emanate la iradierea materialelor;
6) tensiunea înaltă;
7) iradierea LASER.
109. În funcţie de parametrii fluxului de electroni, acceleratoarele se împart în două grupe:
1) grupa 1 – acceleratoarele cu energia maximă a particulelor accelerate mai mică sau egală cu 10 MeV(megaelectron-Volt);
2) grupa 2 – acceleratoarele cu energia maximă a particulelor accelerate mai mare de 10 MeV.
110. Pentru accelerator trebuie să fie prevăzute următoarele suprafeţe ale încăperilor:
camera de tratament – cel puţin 40 m2;
camera de comandă – cel puţin 15 m2.
111. Se permite amplasarea utilajelor de tensiune înaltă în subsoluri şi demisoluri, cu condiţia amplasării camerei de tratament la etajul 1.
112. Schimbătorii de căldură şi alte utilaje, care asigură funcţionarea normală a acceleratorului, pot fi amplasaţi în subsol sau nemijlocit sub duşumeaua camerei de tratament. În acest caz intrarea în această încăpere este permisă numai din camera de tratament.
113. Materialele de radioprotecţie ale acceleratorului trebuie să asigure o atenuare efectivă a fluxurilor de electroni acceleraţi şi a radiaţiilor secundare (de frînare, cu neutroni şi altele), precum şi atenuarea radiaţiei de fugă.
La accelerator trebuie să fie asigurată protecţia împotriva cîmpurilor electromagnetice de frecvenţă înaltă şi supraînaltă, precum şi a cîmpurilor electromagnetice constante.
114. În construcţia părţilor componente ale acceleratorului trebuie să fie prevăzute elemente de radioprotecţie şi accesorii auxiliare, dispozitive de protecţie a lucrătorilor expuşi profesional (borne de ieşire a mecanismelor de reglare, cleme de conectare a aparatelor de control pe panoul frontal al blocurilor, protecţie locală).
115. Titularul de autorizaţie este obligat să organizeze controlul asupra concentraţiilor materialelor toxice şi nocive, care se formează în urma funcţionării acceleratorului în aerul ambiant al încăperilor destinate procedurilor de radioterаpie şi în alte încăperi (volumul şi procedeele controlului trebuie să fie prevăzute la elaborarea proiectului de instalare a acceleratorului), de asemenea teste asupra stării funcţionale şi eficacităţii sistemului de ventilare.
116. Volumul, tipul şi periodicitatea controlului radiologic, evidenţa şi ordinea înregistrării rezultatelor se stabilesc la etapa de proiectare a acceleratorului.
117. Sistemul controlului radiologic la exploatarea acceleratorului trebuie să includă:
1) controlul dozimetric staţionar al nivelurilor radiaţiilor ionizante (electroni, radiaţii de frînare);
2) monitoringul dozimetric individual al dozelor individuale în cazul lucrătorilor expuşi profesional;
3) controlul periodic al nivelurilor radiaţiilor ionizante în zonele de pericol radiologic, la suprafaţa exterioară a barierelor de protecţie, la locurile de muncă ale lucrătorilor expuşi profesional şi în încăperile adiacente;
4) controlul dozimetric în toate cazurile de modificare a regimurilor de exploatare şi a elementelor constructive ale barierelor de protecţie;
5) controlul debitului dozei materialelor de construcţie activate în procesul de funcţionare a acceleratorului;
6) controlul de funcţionare a sistemelor de blocare şi semnalizare.
Rezultatele controlului radiologic trebuie să fie înscrise în registre speciale.
118. Pentru acceleratoarele la care se folosesc ţinte din beriliu şi tritiu trebuie să fie efectuat controlul radiologic periodic al fluxurilor de neutroni, nivelelor de contaminare radioactivă a mediului, îmbrăcămintei şi pielii lucrătorilor expuşi profesional, precum şi controlul colectării, depozitării temporare şi eliminării deşeurilor radioactive. Periodicitatea controlului radiologic se stabileşte de către serviciul de radioprotecţie şi securitate radiologică al instituţiei, în coordonare cu ANRANR şi SSSSP.
119. Lucrările de punere în funcţiune şi de ajustare a acceleratorului se efectuează pînă la primirea în exploatare, cu condiţia respectării cerinţelor de radioprotecţie şi securitate radiologică. O atenţie deosebită trebuie să fie acordată funcţionării în siguranţă a sistemelor de control radiologic, de blocare, de semnalizare şi de ventilare a încăperilor. Lucrările de punere în funcţiune şi de ajustare, instrucţiunea de efectuare a acestora trebuie să fie efectuate conform unui program aprobat de titularul de autorizaţie şi coordonat cu SSSSP şi ANRANR.
120. La fiecare etapă de exploatare a acceleratorului se măsoară nivelurile de expunere la suprafeţele exterioare ale protecţiei şi se determină zona supravegheată.
121. Se efectuează măsurătorile dozimetrice detaliate pentru distribuirea cîmpurilor de expunere (cartogramele cîmpurilor de doze) în camera de tratament şi în încăperile adiacente. La efectuarea măsurătorilor dozimetrice, o atenţie deosebită va fi acordată locurilor de trecere a canalelor tehnologice.
122. La acceleratoarele din grupa 2 lucrările de punere în funcţiune şi de ajustare trebuie să fie efectuate numai la prezenţa permisului de exercitare şi sub supravegherea nemijlocită a reprezentantului serviciului de radioprotecţie şi securitate radiologică a instituţiei.
123. Lucrările de punere în funcţiune, de ajustare, de reparaţie şi profilactice la acceleratori trebuie să fie efectuate de către o instituţie specializată sau o persoanăautorizată în modul stabilit în domeniu. Se permite efectuarea acestor servicii de către personalul instituţiei special instruit, care deţine instrucţiunea detaliată a tehnologiilor de efectuare a lucrărilor în condiţii de radioprotecţie şi securitate radiologică. Personalul care efectuează aceste lucrări trebuie să fie asigurat cu mijloace de protecţie individuală şi dozimetre individuale.
Serviciul de radioprotecţie şi securitate radiologică se creează luînd în considerare volumul şi caracterul activităţii instituţiei. Regulamentul serviciului de radioprotecţie şi securitate radiologică (responsabil de control) este aprobat de conducătorul instituţiei. Serviciul menţionat sau persoana responsabilă de radioprotecţie a organizaţiei trebuie să fie subordonat la nivel de administraţie a instituţiei, dar, în orice caz, la un nivel mai înalt decît conducerea blocului de radioterapie.
125. Obiectele supuse controlului din secţiile de radioterapie sînt:
1) încăperile şi locurile de muncă;
2) echipamentul de protecţie radiologică, utilajul tehnologic şi medical;
3) procesele tehnologice de radioterapie.
126. În funcţie de caracterul lucrărilor efectuate şi al surselor utilizate, controlul radiologic trebuie se includă:
1) controlul dozimetric individual al lucrătorilor expuşi profesional;
2) măsurarea şi evaluarea debitului dozelor de iradiere gama la locurile de muncă ale lucrătorilor expuşi profesional, în încăperile învecinate şi pe teritoriile adiacente;
3) controlul unor contaminări radioactive potenţiale de la sursele închise şi controlul etanşeităţii protecţiei;
4) controlul eficienţei instrumentelor de radioprotecţie, inclusiv protecţia cupolei instalaţiei de radioterapie, a containerelor de protecţie pentru transportare şi a seifurilor.
127. Planul de efectuare a controlului trebuie să fie determinat pentru fiecare direcţie, aprobat de administraţia instituţiei medicale şi coordonat cu ANRANR şi SSSSP.
Planul controlului radiologic trebuie se includă volumul, periodicitatea, punctele concrete de efectuare a măsurătorilor, plasate pe schema încăperilor secţiei de radioterapie. La necesitate (reparaţie, reconstruire a încăperilor şi a echipamentului, tehnologii noi, situaţii de accidente), în planul de efectuare a controlului, în coordonare cu administraţia instituţiei medicale, se includ modificările necesare.
128. Persoanele responsabile de efectuarea controlului radiologic au dreptul să întrerupă temporar activitatea cu sursele de radiaţii ionizante în caz de depistare a încălcărilor cerinţelor şi instrucţiunilor din domeniul asigurării radioprotecţiei şi securităţii radiologice, pînă la eliminarea deficienţelor depistate.
Controlul trebuie efectuat atît conform planului, cît şi în mod selectiv, inclusiv în cazul devierilor de la procesul tehnologic, presupunerii unor abateri, încălcări de la efectuarea lucrărilor şi la apariţia unor situaţii de accident. Datele privind controlul curent şi repararea echipamentelor se înregistrează în registrul de control tehnic al instalaţiei aflat la locul amplasării instalaţiei în secţia de radioterapie la responsabilul de radioprotecţie a instituţiei medicale.
129. În timpul implementării noilor metode, tehnologii şi echipamente de radioterapie, controlul radiologic trebuie să se efectueze zilnic timp de 2-3 săptămîni. Aparatele pentru efectuarea controlului radiologic se supun anual controlului metrologic de stat.
130. Debitul dozelor de expunere a lucrătorilor expuşi profesional şi a pacienţilor se determină luînd în considerare particularităţile proceselor tehnologice în domeniul radioterapiei, în corespundere cu cerinţele documentelor normative în vigoare.
131. Înregistrarea dozelor de expunere a lucrătorilor expuşi profesional se efectuează:
1) de la expunere externă – prin utilizarea dozimetrelor individuale;
2) de la expunerea internă posibilă în caz de accidente radiologice cu deermetizarea sursei închise – prin metode de radiometrie directă a întregului corp sau radiometrie a probelor de sînge şi a excretelor in vitro.
Înregistrarea dozelor de iradiere a pacienţilor se efectuează:
1) prin metode de calcul la planificarea dozimetrică a radioterapiei;
2) prin instrumente şi metode de control dozimetric in vivo.
132. Pentru înregistrarea expunerii externe a lucrătorilor expuşi profesional se utilizează dozimetre individuale plasate la nivelul pieptului.
133. Administraţia instituţiei medicale asigură accesul liber al angajaţilor care efectuează controlul radiologic în toate încăperile supuse verificării. Controlul radiologic se efectuează în prezenţa administraţiei instituţiei sau a persoanei desemnate de către administraţie.
134. Rezultatele tuturor tipurilor de control radiologic trebuie să fie înregistrate în registrul aflat la responsabilul de radioprotecţie al instituţiei medicale, indicîndu-se planul încăperilor secţiei de radioterapie şi amplasarea surselor de iradiere şi a punctelor de măsurare.
Rezultatele controlului radiologic trebuie să fie comparate cu valorile dozelor-limită stabilite de NFRP-2000 şi cu nivelele de referinţă de expunere profesională. În cazul înregistrării dozelor care depăşesc nivelurile de referinţă, administraţia instituţiei medicale analizează situaţia şi informează despre depăşirile depistate SSSSP şi ANRANR.
136. La monitorizarea şi supravegherea locurilor şi condiţiilor de muncă, lucrătorii expuşi profesional la radiaţii ionizante se împart în:
1) lucrători expuşi profesional de categoria A – persoanele care lucrează cu surse de radiaţii ionizante, inclusiv persoanele care efectuează controlul radiologic, care pot primi o doză efectivă mai mare de 6 mSv/an sau o doză echivalentă mai mare de 3/10 din dozele-limită pentru cristalin, piele şi extremităţi;
2) lucrători expuşi profesional de categoria B – persoanele expuse la radiaţii ionizante, care nu se încadrează în categoria A şi care primesc doze efective sau echivalente inferioare celor atribuite personalului de categoria A;
Lista lucrătorilor expuşi profesional este aprobată de către administraţia instituţiei medicale.
137. Administraţia instituţiei medicale este obligată să organizeze efectuarea examenului medical obligatoriu pînă la angajarea în cîmpul muncii şi periodic (o dată pe an) al lucrătorilor expuşi profesional. În cîmpul muncii se admit persoanele care nu au contraindicaţii medicale. Această cerinţă se răsfrînge şi asupra persoanelor ce sînt admise la cursurile de specializare, perfecţionare, a rezidenţilor şi a celor ce pregătesc cadre pentru activitatea în secţiile de radioterapie.
138. Îndată ce o femeie expusă profesional ia cunoştinţă de faptul că este gravidă, ea trebuie să informeze în scris titularul de autorizaţie despre acest fapt, precum şi medicul abilitat cu supravegherea medicală a lucrătorilor expuşi profesional. Titularul de autorizaţie va lua imediat toate măsurile pentru a asigura protecţia fătului la nivelul de doză prevăzut pentru populaţie.
139. Condiţiile de lucru ale femeii gravide expuse profesional trebuie să asigure ca doza efectivă primită de făt să fie la cel mai scăzut nivel posibil, fără să depăşească 1 mSv pe toată perioada de graviditate rămasă. Din momentul în care o femeie anunţă administraţia instituţiei medicale că alăptează, ea nu mai poate fi atrasă în activităţi care presupun un risc ridicat de expuneri la radiaţii ionizante.
140. În cazul unei expuneri accidentale la doze mari de radiaţii se efectuează investigaţiile şi măsurătorile instrumentale pentru elucidarea cauzelor acestor expuneri, ale căror rezultate trebuie înregistrate într-un raport de investigare. Raportul de investigare va purta semnătura responsabilului de radioprotecţie şi securitate radiologică, a expertului atestat în radioprotecţie, iar măsurile corective şi preventive vor fi acceptate prin semnătură de către titularul de autorizaţie.
141. În instituţia medicală se asigură obligatoriu un sistem de instruire şi evaluare a cunoştinţelor referitor la tehnica securităţii şi a radioprotecţiei, care va include:
1) instruirea introductivă – la angajarea în cîmpul muncii;
2) instruirea primară – la locul de muncă;
3) instruirea repetată – nu mai rar de 2 ori pe an;
4) instruirea neplanificată – la schimbarea caracterului activităţii (schimbarea instalaţiei şi a utilajului), implementarea unor metode noi de cercetare şi/sau după urgenţele radiologice (incidente, accidente).
142. Persoanele care se află la stagierea practică şi la perfecţionare în secţiile de radioterapie, inclusiv studenţii din instituţiile medicalele de învăţămînt, vor fi admise numai după instruirea introductivă şi primară privind securitatea radiologică şi protecţia muncii. Lecţiile de instruire a lucrătorilor expuşi profesional referitor la securitatea muncii vor fi înregistrate într-un registru special.
143. La efectuarea procedurilor de radioterapie, măsurile de bază de asigurare a radioprotecţiei sînt:
1) alegerea corectă a amplasării încăperilor destinate practicilor de radioterapie, a configuraţiei şi dimensiunilor camerelor de tratament, a materialelor şi grosimilor pereţilor de protecţie, selectarea unei geometrii şi a dimensiunilor adecvate ale labirintului de protecţie;
2) organizarea corectă a proceselor tehnologice preoperatorii şi planificarea radioterapiei bolnavilor;
3) excluderea aflării lucrătorilor expuşi profesional în labirint în timpul procesului de iradiere a bolnavului sau al efectuării lucrărilor de reparaţie, reglare, verificare, calibrare a aparatajului şi a instalaţiilor, cînd este conectat fluxul de iradiere;
4) excluderea şi prevenirea iradierii accidentale în timpul efectuării lucrărilor enumerate mai sus, în cazul conectării neprevăzute sau întîmplătoare a fluxului de iradiere;
5) aplicarea principiilor de bază ale radioprotecţiei (protecţia prin timp, distanţă, ecranare) în timpul iradierii radioterapeutice în cadrul aplicaţiilor interstiţiale şi intracavitare;
6) asigurarea informaţiei depline privind starea radioprotecţiei în încăperile destinate practicilor de radioterapie;
7) respectarea nivelurilor de control stabilite pentru lucrătorii expuşi profesional;
8) executarea controlului dozimetric al nivelurilor de expunere externă pentru lucrătorii expuşi profesional.
144. În încăperile destinate practicilor de radioterapie trebuie să fie utilizate următoarele mijloace colective de protecţie:
1) protecţia proprie a aparatelor de radioterapie;
2) mijloace fixe de protecţie (pereţii, duşumeaua, tavanul, labirinturile, uşile de protecţie, barierele de protecţie);
3) instalaţii tehnologice de protecţie (bariere de protecţie, ecrane, boxe, seifuri, containere, instrumentariu de manipulare la distanţă);
4) instalaţii de control al nivelurilor factorilor nocivi, inclusiv al celor radiologici;
5) sisteme de blocare şi semnalizare.
145. La efectuarea aplicaţiilor radioterapeutice superficiale cu debit mic de doză trebuie respectate următoarele reguli:
1) fiecare sursă trebuie marcată astfel încît să permită stabilirea cu certitudine a tipului activităţii şi a numărului de inventariere a sursei;
2) sursele trebuie să fie uşor identificabile vizual. Dacă sînt utilizate surse radioactive cu acelaşi aspect, dar cu activităţi diferite, atunci acestea trebuie să se poată distinge prin marcare cu simbolul „Pericol de radiaţii ionizante” şi avertismente ale riscului de radiaţii de diferite culori;
3) asigurarea unui control strict al amplasamentului sursei (depozit, instalaţie de transportare sau corpul bolnavului);
4) stabilirea procedurii de asigurare la schimbarea sau mişcarea în siguranţă a surselor în interiorul instituţiei şi asigurarea controlului pentru a preveni furtul, pierderea, utilizarea neautorizată, deteriorarea surselor, intrarea personalului neautorizat în zonele controlate;
5) verificarea anuală dacă fiecare sursă şi, dacă este cazul, echipamentul care conţine sursa se află în locul de utilizare sau de depozitare şi sînt în stare aparent bună, asigurarea verificării numărului de surse din container la fiecare preluare şi returnare de surse, asigurarea inventarului fizic al tuturor surselor închise pentru confirmarea prezenţei lor în siguranţă în locurile special destinate.
146. Numărul şi poziţia surselor fixate pe pacient trebuie controlate pe tot parcursul tratamentului. Sursele nu trebuie să fie lăsate pe suprafeţele de pregătire. Sursele trebuie să fie întotdeauna în fază de stocare, tranzit sau în utilizare.
147. La efectuarea controlului periodic (nu mai rar de o dată pe an) al nivelului de contaminare a sursei, dacă contaminarea nefixată este mai mare de 2 kBq, sursa este considerată neetanşă şi trebuie să fie luate măsuri de reparaţie sau de decontare a sursei, iar suprafeţele contaminate – supuse dezactivării.
148. Sursele închise trebuie să fie supuse testelor de etanşeitate înainte de prima lor utilizare şi periodic (nu mai rar de o dată pe an). Testele de etanşeitate trebuie să fie capabile să detecteze prezenţa a 0,2 kBq de contaminare nefixată a sursei închise.
Testele de etanşeitate se vor efectua de către personalul serviciului de radioprotecţie al titularului de autorizaţie sau de către o unitate autorizată, care asigură deservirea instalaţiei de radioterapie, împreună cu fizicianul medical. Testele se efectuează conform unei proceduri adecvate, cu propunerea soluţiei şi a materialelor de ştergere, precum şi a coeficientului de prelevare luat în considerare.
149. Pentru sursele de brachiterapie manuală metoda tipică este testarea directă prin ştergere umedă, în timp ce pentru sursele de terapie cu fascicul extern şi de brachiterapie telecomandată, metoda de testare constă în ştergerea indirectă a celei mai apropiate suprafeţe accesibile.
150. Procesul de sterilizare în brachiterapie trebuie să fie adecvat pentru a preveni deteriorarea surselor şi a aplicatorilor, deteriorare care poate afecta securitatea radiologică.
151. Testele de etanşeitate (folosind ştergerea umedă) trebuie să fie efectuate şi documentate periodic; testele trebuie să aibă suficientă sensibilitate pentru a detecta un nivel foarte mic asupra fondului natural de radiaţie existent în încăperi.
Pentru instalaţia de brachiterapie testele de etanşeitate se efectuează numai pe traseul parcurs de către sursă şi la containerele de transport, deoarece sursa însăşi are un debit de doză prea mare pentru a permite acest test scurt.
152. Depozitul trebuie să fie dotat cu mecanisme corespunzătoare, care permit de a stabili cîte surse se află în momentul respectiv la depozitare.
Spaţiile de depozitare şi de utilizare a surselor trebuie să fie marcate corespunzător, pentru a indica că în acestea se conţin materiale radioactive, avînd permanent accesul controlat.
153. Containerele mobile şi echipamentul portabil care conţine surse radioactive trebuie să fie depozitate, atunci cînd nu sînt utilizate.
154. În lipsa activităţilor cu surse, depozitul trebuie să fie permanent închis şi dotat cu sistem de semnalizare în stare perfectă de funcţiune.
155. După fiecare aplicaţie interstiţială şi extragerea surselor din corpul bolnavului, el trebuie supus controlului dozimetric, pentru a evita o eventuală rămînere a sursei în corpul bolnavului. După fiecare tratament de brachiterapie, pacientul trebuie monitorizat cu un dozimetru, pentru a asigura că nici o sursă nu a rămas în pacient în mod neintenţionat, cu excepţia cazului de implant permanent. Numărul şi poziţia surselor fixate în pacient trebuie controlate pe tot parcursul tratamentului.
156. Camerele de tratament trebuie să fie prevăzute cu un monitor de radiaţie cu prag de avertizare sonoră, pentru a detecta cînd pacientul cu sursa sau sursele părăsesc camera şi pentru monitorizarea pacientului, îmbrăcămintei acestuia sau a lenjeriei de pat.
157. La efectuarea aplicaţiilor superficiale sau interstiţiale cu surse de debit mare de doză conform tehnicii prin care aplicatorii sau tuburile de ghidare sînt plasate în pacient înainte de plasarea surselor radioactive (afterloading), trebuie să se respecte următoarele reguli:
1) după fiecare utilizare a surselor acestea trebuie inspectate vizual prin intermediul unor instalaţii video industriale sau a camerelor de vizualizare cu sticlă plumbată pentru a observa starea lor şi posibilele lor deteriorări;
2) pe containerul de păstrare a surselor trebuie să existe o etichetă cu o schemă, care trebuie să indice exact şi clar locul fiecărei surse în container, pentru a reduce timpul de localizare şi de identificare a sursei;
3) containerul de păstrare trebuie să aibă compartimente pentru surse de diferite activităţi;
4) fiecare compartiment trebuie să fie marcat astfel încît să permită imediat şi uşor identificarea conţinutului acesteia din exterior cu o expunere minimă;
5) sursele trebuie să fie manipulate numai cu instrumentariu distanţat (forcepşi sau cleşti lungi) şi niciodată direct cu degetele, aceste dispozitive trebuie să fie cît mai lungi posibile, compatibile pentru o manipulare (mînuire) eficientă a sursei; trebuie să fie prevăzute dispozitive pentru prinderea sursei expeditiv cu degetele protejate de distanţă;
6) sursele se vor transporta numai în containere mobile ecranate şi numai pe cea mai scurtă rută posibilă;
7) containerele de transport, purtate manual, trebuie să fie prevăzute cu mînere lungi şi capac cu închidere sigură, pentru a preveni bascularea şi scăparea surselor în timpul transportului;
8) suprafaţa exterioară a containerului trebuie să fie din material rezistent la foc; containerul trebuie să fie situat în vecinătatea mesei de lucru, pentru a reduce expunerea lucrătorilor expuşi profesional în timpul manipulării şi transferului surselor;
9) sursele care vin în contact direct cu ţesuturile corpului pacientului trebuie inspectate după fiecare utilizare, deoarece după curăţarea şi sterilizarea lor necesară după fiecare utilizare, sursele se pot deteriora din cauza căldurii, abraziunii, atacului chimic şi a tensiunilor mecanice;
10) instrumentele de sterilizare pentru aplicatori cu preîncărcare trebuie să fie disponibile în camera de pregătire sau de tratament, în scopul asigurării unei protecţii suficiente;
11) sursa sau suportul sursei trebuie să fie marcat cu o anumită culoare pentru a uşura recunoaşterea vizuală a acestei surse şi pentru a preveni posibilitatea confundării unei surse cu alta sau a pierderii ei;
12) tuburile de transfer şi de cuplare trebuie să fie verificate înainte de fiecare tratament pentru a asigura că nu există nimic care ar împiedica sursa să se deplaseze corect.
159. În caz de expunere accidentală, titularul de autorizaţie, responsabilul de radioprotecţie şi fizicianul medical vor evalua dozele relevante şi distribuţia lor în corp. Titularul de autorizaţie, responsabilul de radioprotecţie şi fizicianul medical vor efectua investigarea în cazurile în care:
1) o doză efectivă individuală a depăşit nivelul de investigare;
2) orice parametru operaţional, legat de radioprotecţie şi securitate, a depăşit domeniul normal stabilit pentru condiţiile de utilizare (funcţionare);
3) are loc ieşirea din funcţie a instalaţiei de radioterapie, în caz de urgenţă radiologică sau de eroare, care cauzează, sau potenţial poate cauza, o doză care depăşeşte limita de doză anuală;
4) orice eveniment sau circumstanţă care cauzează, sau potenţial poate cauza, o doză care depăşeşte limita de doză anuală sau restricţiile operaţionale impuse instalaţiei de radioterapie, cum ar fi o schimbare semnificativă a sarcinii de lucru sau a condiţiilor de utilizare a instalaţiei.
160. Investigarea trebuie să fie iniţiată imediat după descoperirea incidentului, cu întocmirea unui raport scris cu privire la cauzarea, determinarea şi verificarea expunerilor.
161. Titularul de autorizaţie va aproba şi efectua acţiunile de corecţie cu instrucţiunile necesare pentru elucidarea incidentului. Instrucţiunile vor fi concordate cu ANRANR şi SSSSP.
163. Monitoringul dozimetric individual se efectuează prin intermediul serviciului de dozimetrie individuală acreditat de Centrul de Acreditare din cadrul Sistemului Naţional de Acreditare şi Consiliul Naţional de Evaluare şi Acreditare în Sănătate, conform procedurilor stabilite de legislaţia în vigoare. Serviciul de dozimetrie individuală eliberează pentru folosinţă dozimetre individuale, iar titularul de autorizaţie le prezintă pentru evaluare în termenele stabilite.
164. Monitoringul dozimetric individual al lucrătorilor expuşi profesional va avea ca suport demonstrarea respectării principiilor de bază ale radioprotecţiei descrise în NFRP–2000 şi la prezentul Regulament.
165. SSSSP şi ANRANR pot solicita titularului de autorizaţie să asigure monitoringul dozimetric individual şi al altor persoane, care nu sînt incluse în categoria lucrătorilor expuşi profesional.
166. Sistemul şi tipul de monitoring dozimetric individual al lucrătorilor expuşi profesional, procedurile necesare, metoda, periodicitatea, tipul dozimetrelor se stabilesc şi se aprobă de Ministerul Sănătăţii în colaborare cu ANRANR şi se efectuează conform cerinţelor radioprotecţiei pentru calcularea dozei efective (E,[Sv]) sau a dozei echivalente la piele sau la extremităţi (HT,[Sv]).
167. Cantitatea operaţională pentru monitoringul dozimetric individual pentru practicile de radioterapie este echivalentul dozei personale (Hp(d), [Sv]).
168. Periodicitatea monitoringului dozimetric individual se stabileşte de la 1 pînă la 3 luni, în funcţie de activitatea desfăşurată, de pronosticul expunerii legat de practică, de caracteristicile dozimetrului individual şi de nivelul minim de detectare a dozelor de expunere a sistemului dozimetric.
169. Cerinţele detaliate pentru efectuarea monitoringului dozimetric individual de către serviciul de dozimetrie individuală vor fi stabilite şi aprobate de Ministerul Sănătăţii. SSSSP va analiza trimestrial, semestrial şi anual indicii efectuării monitoringului dozimetric individual.
170. Dozele individuale, rezultate din expunerea externă, vor fi determinate prin utilizarea dispozitivelor (dozimetre individuale), sistemelor de dozimetrie individuală (termolumuniscentă, fotolumuniscentă în baza filmelor foto, a dozimetrelor electronice integrale sau cu citire directă).
171. Dozimetrul individual, eliberat lucrătorului expus profesional, va fi purtat numai de persoana căreia i s-a predat acest dozimetru.
172. În caz de pierdere sau de deteriorare a dozimetrului individual, serviciul de dozimetrie individuală va efectua evaluarea şi înregistrarea dozei pentru lucrătorul respectiv prin metode alternative (reieşind din calculele dozelor colaboratorilor în condiţii de muncă similare sau prin aprecierea valorilor dozelor primite în perioadele anterioare). Pierderea (deteriorarea) dozimetrului individual şi estimarea dozei se raportează SSSSP al Ministerului Sănătăţii şi ANRANR.
173. Titularul de autorizaţie va prezenta serviciului de dozimetrie individuală acreditat toate dozimetrele individuale pentru procesare în termenele stabilite de actele normative în vigoare emise de Ministerul Sănătăţii. Nerespectarea termenelor de prezentare a dozimetrelor individuale se califică ca o abatere disciplinară ce trebuie sancţionată de titularul de autorizaţie, conform Codului muncii. Responsabilul de radioprotecţie informează despre nerespectarea termenelor de prezentare a dozimetrelor individuale SSSSP şi ANRANR, care au dreptul să ia măsuri de constrîngere în conformitate cu actele normative în vigoare.
174. În cazul activităţii în cîmpuri de radiaţii neomogene, cînd este utilizat şorţul individual de protecţie, expertul acreditat în radioprotecţie poate decide purtarea unui dozimetru suplimentar deasupra şorţului, suplimentar celui utilizat. În caz de expunere de urgenţă sau accidentală se efectuează monitorizarea sau evaluarea individuală a dozelor individuale, luînd în considerare fiecare caz în parte.
175. Dozele individuale ale lucrătorului expus profesional sînt date confidenţiale. Acces la informaţia despre doze au persoana monitorizată, titularul de autorizaţie/responsabilul de radioprotecţie, SSSSP şi ANRANR, serviciile medicale de patologie profesională şi medicină a muncii, pentru estimarea implicaţiilor asupra sănătăţii umane. Serviciul de dozimetrie individuală, responsabilul de radioprotecţie şi titularul de autorizaţie poartă răspundere pentru veridicitatea şi confidenţialitatea datelor. Datele se eliberează în termenele şi conform formelor stabilite de Ministerul Sănătăţii.
176. În caz de transfer (concediere) al lucrătorului expus profesional, titularul de autorizaţie se adresează la serviciul de dozimetrie individuală pentru eliberarea extrasului, cu indicarea datelor referitoare la dozele primite în perioada de activitate.
177. Pentru fiecare lucrător expus profesional se ţine evidenţa rezultatelor monitorizării individuale, cu înregistrarea acestora în fişele de evidenţă a dozelor individuale şi în registrul naţional al lucrătorilor expuşi profesional, cu dublarea lor în formă electronică. Această evidenţă se păstrează în mod centralizat la serviciul de dozimetrie individuală al SSSSP, iar la nivel local – la titularul de autorizaţie. Perioada de păstrare a datelor este de 50 de ani din momentul încetării activităţii în sfera radiaţiilor ionizante.
178. Serviciul de dozimetrie individuală prezintă în termenele stabilite datele generalizate şi informaţiile relevante ale monitoringului dozimetric individual cu dozele efective la SSSSP al Ministerului Sănătăţii. Cazurile de suprairadiere se prezintă în mod obligatoriu la ANRANR. Aceleaşi date se prezintă secţiilor de patologie profesională la solicitarea acestora, pentru ca să poată efectua examenele medicale înainte de angajare sau de calificare a expuşilor profesional, precum şi supravegherea expunerilor ulterioare după angajare.
180. Monitoringul locului de muncă al lucrătorilor expuşi profesional în cazul unor practici aparte poate fi suplimentat cu măsurători de doză prin intermediul dispozitivelor (dozimetrelor) de tipul celor utilizate pentru monitoringul dozimetric individual. Dispozitivele vor fi plasate în punctele cu debitul de doză mai mare sau în locurile cele mai des frecventate din zonele controlată sau supravegheată.
181. Pentru evaluarea stării radioprotecţiei în instituţiile medicale care aplică metode de radioterapie este obligatorie efectuarea controlului dozimetric general (conform anexei) la prezentul Regulament.
182. Toate instrumentele, dispozitivele, dozimetrele utilizate pentru monitoringul locurilor de muncă trebuie să fie testate metrologic cu periodicitatea legală aprobată. Starea de funcţionare a dispozitivelor de avertizare va fi verificată zilnic.
183. Titularul de autorizaţie trebuie să ţină evidenţa rezultatelor măsurătorilor cîmpurilor de radiaţii din zona controlată şi supravegheată, realizate în punctele de expunere maximă.
Evidenţa trebuie să includă:
1) parametrii tehnici ai instalaţiei de radioterapie;
2) denumirea punctului de măsurare;
3) rezultatele măsurătorilor dozimetrice în fiecare punct măsurat;
4) denumirea dozimetrului;
5) data ultimei verificări metrologice;
6) data efectuării măsurătorilor.
184. Periodicitatea măsurătorilor stabilită este, de regulă, o dată la 3 luni. După fiecare reparaţie, schimbare a instalaţiei de radioterapie sau a unor părţi componente ale acesteia, efectuarea măsurătorilor este obligatorie. Monitoringul iniţial va fi realizat imediat după montarea unei instalaţii de radioterapie noi.
186. Supravegherea medicală asigură evaluarea compatibilităţii continue a lucrătorului expus profesional cu lucrul în mediu cu radiaţii ionizante.
Supravegherea medicală a lucrătorilor expuşi profesional revine medicilor-clinicieni din instituţiile medicale cu competenţă în domeniul patologiilor profesionale. Supravegherea medicală trebuie să permită stabilirea stării de sănătate a lucrătorilor supravegheaţi în ceea ce priveşte capacitatea lor de a-şi desfăşura activitatea.
187. Medicul competent şi subdiviziunile de patologie profesională a instituţiilor medicale stabilite de Ministerul Sănătăţii trebuie să aibă acces la orice informaţie relevantă pe care o solicită, inclusiv la informaţiile privind condiţiile ambientale de la locul de muncă. În acest scop, la solicitarea instituţiei curative, centrele de sănătate publică efectuează supravegherea condiţiilor ambientale de la locul de muncă şi elaborează caracteristica sanitaro-igienică a acestora.
188. Titularul de autorizaţie va asigura supravegherea medicală a lucrătorilor expuşi profesional la radiaţii ionizante în conformitate cu reglementările stabilite de Ministerul Sănătăţii şi alte documente normative în vigoare.
189. Programele de supraveghere a sănătăţii lucrătorilor expuşi profesional se bazează pe principiile generale de igienă a muncii şi sînt destinate pentru evaluarea primară şi permanentă a stării de sănătate a salariaţilor pentru efectuarea obligaţiilor lor de serviciu în conformitate cu legislaţia în vigoare.
190. Supravegherea medicală trebuie să includă un examen medical obligatoriu al lucrătorului, efectuat înainte de angajare în muncă în sfera acţiunii radiaţiilor ionizante, şi clasificarea lucrătorilor expuşi profesional, precum şi un examen periodic efectuat o dată pe an.
191. După efectuarea examenelor medicale la angajare şi periodice ale lucrătorilor expuşi profesional, comisia în componenţa reprezentantului serviciului de patologie profesională, SSSSP, sindicatului şi al reprezentantului titularului de autorizaţie perfectează actul final al rezultatelor examenelor medicale.
192. Concluziile referitoare la aptitudinea profesională (apt, apt cu anumite condiţii, inapt) se înregistrează, după examenul medical, în fişa de ambulatoriu, în forma aprobată de Ministerul Sănătăţii. La transferul persoanei la altă activitate sau întreprindere, după încetarea activităţii, fişa de ambulator cu completările de rigoare se transmite instituţiei medicale respective.
193. Se interzice activitatea cu surse de radiaţii ionizante a salariaţilor care nu au efectuat examene medicale preventive şi periodice şi nu deţin permis de activitate în condiţii nocive, eliberat de comisia de patologie profesională.
194. În cazul depistării devierilor indicatorilor de sănătate ale personalului, care nu‑i permit acestuia continuarea activităţii, administraţia instituţiei medicale va studia fiecare caz individual şi va lua decizia de transfer temporar sau permanent la un loc de muncă ce ar evita expunerea la radiaţii ionizante. În cazul calificării „inapt”, persoana va fi scoasă din mediul cu radiaţii ionizante.
195. De fiecare dată cînd se depăşesc dozele-limită prevăzute în pct.8 al prezentului Regulament, trebuie efectuată o supraveghere medicală specială. Condiţiile oricărei expuneri ulterioare trebuie să primească avizul medicului competent sau al serviciului medical de medicină a muncii recunoscut.
În cazul expunerii accidentale la doze mari (de ordinul 0,2–0,5 Sv (Sievert) sau mai mari), este necesară efectuarea unei examinări medicale speciale repetate, a măsurilor de decontaminare şi a tratamentelor curative de urgenţă în legătură cu riscul asociat iradierii.
196. Titularul de autorizaţie va păstra rezultatele supravegherii medicale ale lucrătorilor expuşi profesional la radiaţii ionizante, rapoartele şi înregistrările în urma depăşirii nivelurilor de investigare, suprairadiere şi a expunerii accidentale conform reglementărilor stabilite de Ministerul Sănătăţii.
1) justificarea iradierii medicale;
2) administrarea iradierii medicale în scop terapeutic doar pacienţilor cărora iradierea le-a fost prescrisă de un medic specialist în radioterapie;
3) desemnarea medicilor specialişti în radioterapie cu sarcina principală şi obligaţia să asigure protecţia şi securitatea generală a pacientului, atît la prescriere, cît şi în timpul efectuării iradierii;
4) suficient personal medical încadrat, care trebuie să aibă pregătirea adecvată pentru a-şi îndeplinii sarcinile atribuite în efectuarea procedurii radiologice pe care medicul specialist în radioterapie o prescrie;
5) dotarea cu instalaţii de radioterapie adecvate, echipament de radioprotecţie pentru pacient, aparataj de măsurare şi control, resurse adecvate pentru întreţinerea şi verificarea periodică a acestora;
6) încadrarea obligatorie a unui expert în fizica radioterapiei sau a unui fizician medical, care să asigure radioprotecţia lucrătorilor expuşi profesional şi a pacienţilor.
198. Titularul de autorizaţie trebuie să asigure că toţi lucrătorii, inclusiv medicii specialişti în radioterapie, fizicianul medical, asistenţii medicali:
1) urmează toate procedurile şi regulile privind radioprotecţia şi securitatea pacienţilor, stabilite în prezentul Regulament, NFRP-2000, alte acte normative în vigoare;
2) sînt competenţi în utilizarea instalaţiilor de radioterapie, a instrumentelor pentru detectarea şi măsurarea radiaţiilor, a dispozitivelor şi sistemelor de securitate, potrivite cu semnificaţia funcţiilor şi responsabilităţilor lucrătorilor expuşi profesional.
199. Titularul de autorizaţie, prin intermediul medicilor specialişti, trebuie să furnizeze instrucţiuni scrise pentru persoanele, membrii familiei care au în grijă pacienţi cu implanturi permanente de surse radioactive, privind măsurile necesare care trebuie luate pentru reducerea dozelor încasate de persoanele care vin în contact cu aceşti pacienţi, în special copii sau femei potenţial gravide.
200. Titularul de autorizaţie trebuie să asigure că:
1) dozimetria generală a instalaţiei de radioterapie, în condiţii de referinţă, pentru fiecare calitate a fasciculului util, se efectuează iniţial şi după o neconformitate – de un laborator de dozimetrie acreditat şi periodic – de către fizicianul medical, cu un sistem de măsură dozimetric etalonat la un laborator de dozimetrie Standard Secundar;
2) calibrarea surselor utilizate în iradierea medicală trebuie să fie trasabilă la un laborator de dozimetrie acreditat;
3) sursele închise utilizate în brachiterapie trebuie să fie calibrate după activitatea, debitul kermei în aer sau debitul dozei absorbite într-un mediu specificat, la o distanţă specificată, la o dată de referinţă specificată;
4) calibrările trebuie să fie efectuate la punerea în funcţiune a instalaţiei de radioterapie, după testele de acceptare, după fiecare procedură de întreţinere care poate afecta dozimetria şi la intervale periodice.
201. Titularul de autorizaţie trebuie să elaboreze şi să implementeze procedurile de măsurare a debitului dozei la instalaţiile de radioterapie şi de verificare a activităţii surselor.
202. Titularul de autorizaţie trebuie să asigure că debitele de doză în fasciculele utile ale instalaţiilor de teleterapie şi doza pacientului sînt comparate cel puţin o dată la 2 ani în cadrul programelor naţionale, regionale sau internaţionale, pentru verificarea independentă a dozei. În caz de deviere repetată mai mare de ± 5%, activitatea de radioterapie externă se sistează temporar pînă la identificarea şi soluţionarea neconformităţilor.
203. Medicii specialişti în radioterapie trebuie să informeze prompt responsabilul de radioprotecţie despre orice deficienţă sau necesităţi cu privire la protecţia şi securitatea pacienţilor şi să ia toate măsurile necesare, pentru a asigura protecţia şi securitatea pacienţilor.
204. Medicii specialişti în radioterapie trebuie să ia în considerare eficacitatea, beneficiile şi riscurile modalităţilor alternative de tratament, precum chirurgia şi chimioterapia, fie singure, fie în raport cu radioterapia, şi să-şi documenteze decizia.
205. Expunerile medicale trebuie să fie justificate prin analiza comparativă a beneficiilor terapeutice pe care acestea le pot produce pacientului, în raport cu detrimentul pe care îl pot cauza acestuia, luînd în considerare beneficiile şi riscurile tehnicilor alternative disponibile, care nu implică iradierea medicală. Orice expunere în scopuri medicale se efectuează doar sub răspunderea medicală a unui medic-specialist.
206. Expunerea la radiaţii ionizante a oamenilor pentru cercetare medicală este considerată nejustificată, cu excepţia cazului în care ea este:
1) în concordantă cu prevederile Declaraţiei de la Helsinki şi această expunere respectă ghidurile de aplicare elaborate de Consiliul Organizaţiilor Internaţionale de Ştiinţe Medicale şi de Organizaţia Mondială a Sănătăţii (în continuare – OMS);
2) este supusă avizului unui Comitet de etică şi este în concordanţă cu reglementările Ministerului Sănătăţii.
207. Pentru iradierile medicale în scop terapeutic, optimizarea protecţiei este esenţială şi se realizează prin menţinerea iradierii ţesuturilor sănătoase ale pacientului la un nivel cît mai mic posibil de realizat în mod rezonabil, în raport cu eliberarea dozei necesare în volumul-ţintă planificat. Organele adiacente volumului-ţintă se vor ecrana corespunzător, dacă este posibil şi adecvat.
208. Trebuie să fie evitate procedurile radioterapeutice care cauzează iradierea abdomenului sau a pelvisului unei paciente care este gravidă sau ar putea fi, în afară de cazul în care există motive clinice suficiente pentru astfel de iradieri.
Orice iradiere în scop terapeutic a unei femei cu capacitate reproductivă trebuie să fie planificată pentru a elibera doza minimă în orice embrion sau foetus care ar putea fi prezent.
209. Sursele închise utilizate în teleterapie şi brachiterapie trebuie să aibă Certificatul de calibrare furnizat de producător.
210. Procedurile de calibrare se vor elabora în conformitate cu procedurile de calibrare descrise de Agenţia Internaţională pentru Energia Atomică (în continuare – AIEA) în:
1) AIEA TRS-381 „Utilizarea camerelor plan paralele în fascicule de fotoni şi electroni cu energia mare, un cod internaţional de practică pentru dozimetrie”, 1997;
2) AIEA TRS-398 „Determinarea dozei absorbite în radioterapia cu fascicul extern: un cod internaţional de practică pentru dozimetria bazată pe standarde de doză absorbită în apă”, 2000;
3) AIEA TECDOC-1079 „Procedurile-standard pentru calibrarea surselor de brachiterapie la Laboratorul de Dozimetrie Standard Secundar şi la spital, calibrarea surselor de brachiterapie”, 1999;
4) alte acte legislative şi normative.
211. Calibrarea fasciculului util de radiaţii al unei instalaţii noi de radioterapie şi al unor surse noi trebuie să fie efectuat independent de către doi experţi în fizica de radioterapie (fizicieni medicali) şi, de preferat, se vor utiliza două sisteme dozimetrice diferite. Rezultatele se vor compara numai după finalizarea ambelor măsurători.
Cea mai simplă metodă de verificare independentă a calibrării fasciculului extern sau a dozimetriei fizice este participarea la intercompararea dozei prin dozimetrie termoluminiscentă prin poştă, organizat de AIEA/OMS.
212. În cazul surselor noi de brachiterapie, atunci cînd măsurătorile variază cu mai mult de 5% faţă de activitatea sau debitul kermei certificate de producător, sursa nu trebuie să fie utilizată pentru tratamentul pacienţilor pînă cînd diferenţa nu a fost investigată şi cauzele diferenţei înlăturate.
213. Responsabilitatea pentru investigaţiile şi acţiunile corective revine titularului de autorizaţie, iar investigaţia trebuie să fie efectuată de un expert în fizica radioterapiei.
214. Titularul de autorizaţie trebuie să asigure documentarea şi determinarea următoarelor:
1) dozele absorbite minimă şi maximă în volumul-ţintă planificat, doza absorbită în puncte relevante, ca de exemplu în centrul volumului-ţintă planificat, şi doza în alte puncte relevante selectate de către medicul specialist în radioterapie – radioterapeutul care prescrie tratamentul, pentru fiecare pacient tratat cu o instalaţie de radioterapie;
2) dozele absorbite în punctele relevante selectate, în tratamentele de brachiterapie cu surse închise, pentru fiecare pacient;
3) dozele absorbite de organele importante, la toate tratamentele radioterapeutice.
Determinările se fac de către fizicianul medical în cadrul planului de tratament obligatoriu pentru fiecare pacient.
215. Procedura de prescriere, înregistrare şi raportare a terapiei se va elabora în conformitate cu procedurile descrise în:
1) Raport ICRU nr. 50 – Prescrierea, înregistrarea şi raportarea terapiei cu fascicul de fotoni.
2) Raport ICRU nr. 62 (completare la Raportul ICRU nr. 50) – Prescrierea, înregistrarea şi raportarea terapiei cu fascicul de fotoni.
216. Titularul de autorizaţie trebuie să stabilească un program cuprinzător de management al calităţii pentru iradierile medicale, cu participarea unor experţi din domeniul de interes şi luînd în considerare principiile internaţional recunoscute.
217. Programul de management al calităţii pentru iradierile medicale trebuie să includă următoarele:
1) manualul de management al calităţii;
2) procedurile funcţiilor sistemului de management al calităţii ISO 9000;
3) procedurile specifice privind măsurătorile parametrilor fizici ai instalaţiilor de radioterapie şi ai dispozitivelor de imagistică la momentul punerii în funcţiune şi periodic după aceea, verificarea factorilor clinici şi fizici adecvaţi folosiţi în tratamentul pacienţilor, înregistrările scrise ale procedurilor şi ale rezultatelor, verificarea calibrării adecvate şi a condiţiilor de utilizare a instrumentelor de dozimetrie şi de monitorizare;
4) procedurile specifice din programul de radioprotecţie.
218. După montarea instalaţiei de radioterapie este necesar să se efectueze testele de acceptanţă, înainte de prima utilizare clinică.
219. Testele de acceptanţă se realizează pentru a verifica dacă instalaţia de radioterapie se conformează specificaţiilor tehnice ale producătorului.
Testele trebuie să se realizeze de către personalul firmei deţinătoare de licenţă şi autorizaţie de manipulare, valabilă pentru acel tip de instalaţie, în prezenţa reprezentantului beneficiarului – expertul în fizica medicală, pentru a decide acceptarea instalaţiei radiologice.
220. După acceptarea unei noi instalaţii de radioterapie şi înainte de utilizarea clinică, trebuie măsurate şi obţinute suficiente date care vor fi folosite ulterior pentru dozimetria clinică în planificarea tratamentului. Aceste date trebuie să fie înregistrate într-un registru de lucru de către expertul în fizica medicală.
221. Toate calibrările dozimetrice, datele de dozimetrie clinică şi metodele de calcul la o instalaţie de radioterapie trebuie să fie reconfirmate la intervale periodice. Măsurătorile şi verificările efectuate în acest scop trebuie să fie suficiente pentru a detecta orice abatere semnificativă de la datele în uz.
222. Toate testele şi verificările se fac pe fantome. O verificare alternativă a tratamentului este dozimetria in vivo.
223. Programul de management al calităţii include auditul intern şi extern, care trebuie să asigure creşterea nivelului de securitate radiologică şi să amelioreze calitatea şi eficienţa.
224. Sistematic, ca parte a programului de management al calităţii, se efectuează identificarea problemelor potenţiale şi remedierea deficienţelor, ţinînd cont de practica operaţională şi de alte situaţii de accident.
225. Titularul de autorizaţie trebuie să asigure limitarea dozei oricărei persoane care, în cunoştinţă de cauză şi voluntar, ajută la susţinerea sau la confortul persoanelor supuse tratamentului medical sau oricărui vizitator al unui pacient care este tratat cu surse de brachiterapie, la un nivel care să nu depăşească valorile stabilite. Echipamentul de radioprotecţie pentru acest personal trebuie să fie disponibil, suplimentar faţă de echipamentul lucrătorilor expuşi profesional.
227. Titularul de autorizaţie trebuie să împiedice accesul neautorizat la instalaţia de radioterapie şi utilizarea neautorizată a acesteia.
228. Titularul de autorizaţie trebuie să notifice ANRANR orice transfer al surselor sau instalaţiilor de radioterapie sau predare ca deşeuri radioactive a surselor care nu mai sînt utilizate.
229. Titularului de autorizaţie îi revine responsabilitatea pentru surse pînă la predarea lor la un alt titular de autorizaţie potrivit sau la un depozit de deşeuri radioactive autorizat.
230. Titularul de autorizaţie trebuie:
1) să asigure resursele necesare pentru transferul materialelor nucleare şi dispunere a surselor ca deşeuri radioactive, atunci cînd instalaţia de radioterapie este dezafectată;
2) să stabilească şi să realizeze un program de monitorizare suficient pentru a asigura că sînt îndeplinite cerinţele legale cu privire la expunerea persoanelor la surse şi instalaţii de radioterapie şi să evalueze aceste expuneri;
3) să păstreze înregistrările adecvate ale rezultatelor programelor de monitorizare.
231. Accesul persoanelor în secţia de radioterapie trebuie să fie luat în considerare atunci cînd se proiectează amplasarea şi construcţia secţiei de radioterapie, ţinînd cont şi de cerinţele de ecranare ale camerelor de tratament. Este interzis accesul vizitatorilor în camera de tratament în timpul utilizării instalaţiei de radioterapie.
232. Persoanele cărora li se permite accesul în zona controlată sînt persoanele care ajută la susţinerea pacienţilor, numai dacă este necesar, şi care trebuie să iasă din camera de tratament înainte de iradierea terapeutică a pacientului. Orice vizitator sau persoană care ajută pacientul va purta un dozimetru digital cu prag de alarmare pe toată durata vizitei în secţia de radioterapie. Responsabilul de radioprotecţie şi securitatea radiologică va ţine la zi un registru cu evidenţa vizitatorilor şi a dozelor încasate de aceştia.
233. Programul pentru monitorizarea expunerii vizitatorilor trebuie să includă evaluarea dozelor în spaţiile din jurul camerelor de tratament cu fascicul extern, camerelor de brachiterapie şi camerei de preparare şi stocare a surselor, în camerele de aşteptare care sînt accesibile acestor persoane.
234. Titularul de autorizaţie, prin intermediul responsabilului de radioprotecţie şi securitatea radiologică, va întocmi un raport anual, care va cuprinde şi un capitol referitor la evaluarea dozelor primite de vizitatori în cursul anului de la instalaţia şi sursele de radioterapie utilizate. Acest raport este păstrat de către titularul de autorizaţie, iar la solicitare va fi prezentat SSSSP şi altor servicii, instituţii medicale ale Ministerului Sănătăţii abilitate cu funcţii de supraveghere a stării sănătăţii populaţiei.
235. Titularul de autorizaţie trebuie să asigure limitarea dozei oricărei persoane care, în cunoştinţă de cauză şi voluntar, ajută la susţinerea sau la confortul persoanelor supuse tratamentului medical sau oricărui vizitator al unui pacient care este tratat cu surse de brachiterapie, la un nivel care să nu depăşească valorile stabilite.
236. Expunerea publicului de la sursele utilizate nu trebuie să depăşească limitele dozelor utilizate pentru evaluarea dozelor medii ale grupurilor respective de control:
1) doza efectivă – 1 mSv/an;
2) în cazuri speciale – doza efectivă de 5 mSv/an, cu condiţia ca în decursul a 5 ani consecutivi doza medie să nu depăşească 1 mSv/an.
237. Echipamentul de radioprotectie pentru acest personal trebuie sa fie disponibil; suplimentar faţă de echipamentul lucrătorilor expuşi profesional:
1) se stabilesc proceduri şi reguli locale scrise, necesare pentru a asigura niveluri adecvate de protecţie şi securitate pentru lucrători şi pentru alte persoane;
2) în procedurile şi regulile locale se includ valori ale oricărui nivel de investigare stabilit şi procedura de urmat în eventualitatea depăşirii acestui nivel;
3) se fac cunoscute procedurile şi regulile locale, măsurile de protecţie şi prevederile de securitate tuturor lucrătorilor pentru care se aplică aceste cerinţe şi altor persoane care pot fi afectate.
239. Sursele de teleterapie şi sursele de brachiterapie intră efectiv în patrimoniul beneficiarului numai după finalizarea încărcării instalaţiei de radioterapie cu surse sau a schimbării sursei şi numai după efectuarea testelor de acceptare.
240. Încărcarea surselor în instalaţiile de radioterapie şi transportul surselor în exteriorul spitalului se efectuează numai cu o unitate autorizată conform Legii nr.111-XVI din 11 mai 2006 privind desfăşurarea în siguranţă a activităţilor nucleare şi radiologice şi altor acte normative în vigoare.
241. Înainte de fiecare expediţie de material radioactiv, persoana legal constituită responsabilă pentru transport trebuie să facă aranjamentele necesare cu furnizorul sursei pentru a primi toate informaţiile relevante.
Pentru fiecare colet sau container, aceste informaţii trebuie să cuprindă:
a) radionuclidul, numărul şi activitatea surselor, data măsurării;
b) o descriere a construcţiei sursei şi a testelor de performanţă, inclusiv a testelor de neetanşeitate;
c) certificat de aprobare de material radioactiv în formă specială;
d) certificat de aprobare de colet de tip A sau B(U);
e) o copie a documentelor de transport (care trebuie transmise titularului de autorizaţie prin fax sau e-mail, înainte de despachetarea coletelor).
242. Furnizorul şi titularul de autorizaţie trebuie să facă toate aranjamentele necesare pentru a asigura:
1) necesarul de echipament special de manipulare pentru sursele de teleterapie (macara, camion cu dispozitiv de ridicare);
2) verificarea debitelor de doză de radiaţie la suprafaţa coletului, containerului;
3) verificarea contaminării externe nefixate la coletul de transport;
4) verificarea indicelui de transport al coletului şi al expediţiei;
5) verificarea etichetelor de transport ataşate coletului, containerului şi înlocuirea lor dacă sînt deteriorate;
6) asigurarea dacă coletul sau containerul este aşezat în siguranţa în vehiculul de transport şi dacă vehiculul este corect etichetat;
7) controalele vamale;
8) protecţia fizică a expediţiei în timpul transportului.
243. Titularul de autorizaţie trebuie să restituie coletele sau containerele după recepţia materialului radioactiv. În cazul surselor de teleterapie sau de brachiterapie telecomandată, coletele sau containerele restituite trebuie să conţină sursele radioactive scoase din uz.
244. Sursele neutilizate sau ieşite din uz sînt supuse regimului de autorizare pentru deţinere sau dezafectare, dup caz, sau se vor returna la producător, sau se vor preda la o unitate autorizată conform legii pentru preluarea acestora.
245. La returnare sau la predarea surselor scoase din uz, titularul de autorizaţie trebuie să prezinte informaţii privind conţinutul fiecărui colet sau container.
246. Titularul de autorizaţie trebuie să expedieze coletul sau containerul numai atunci cînd a primit confirmarea de la producător sau unitatea autorizată conform legii că acesta este pregătit să primească coletul.
1) erorilor tehnice şi dereglărilor în lucrul aparatelor, echipamentelor şi a accesoriilor (o atenţie deosebită se acordă aparatelor noi şi tehnologiilor noi, excluzînd erorile de calibrare a fascicului de iradiere sau activitate a surselor de iradiere);
2) erorilor umane în interacţiunea specialiştilor de diferit profil, inclusiv perfectarea incorectă a documentelor medicale şi tehnice;
3) interpretării incorecte a rezultatelor topometriei, citirii indicaţiilor aparatelor de control şi a dozimetrelor de semnalizare de prag, datelor planificării dozimetrice, datelor de supraveghere în dinamică a stării pacientului pe parcursul procedurilor de radioterapie;
4) aprecierii incorecte a situaţiei excepţionale. Deşi personalul este instruit cum să acţioneze în situaţiile de accident posibile, situaţiile excepţionale apar de obicei rar, de aceea în astfel de cazuri lipsa experienţei contribuie la comiterea erorilor şi, ca rezultat, la accidente radiologice;
5) îndeplinirii superficiale şi nesistematice a programelor de asigurare a calităţii aparatelor şi tehnologiilor;
6) acţiunii calamităţilor naturale (cutremure de pămînt, inundaţii, vînturi puternice, taifunuri) şi cu caracter tehnogen (electrocutarea personalului, deconectarea energiei electrice, incendiu, deteriorarea sistemelor de canalizare şi a apeductelor).
248. La accidentele radiologice în secţiile de radioterapie se referă:
1) pierderea surselor radioactive;
2) blocarea surselor radioactive în stare de lucru în canalele din cupola aparatului de gama-terapie distanţată sau în interiorul endostatului;
3) contaminarea radioactivă a diferitor suprafeţe de lucru şi a corpului pacientului în urma deermetizării sursei radioactive închise;
4) dozele de iradiere absorbite care induc tumori în ţesuturile normale adiacente (în special organele critice conform radiosensibilităţii), care depăşesc dozele planificate în urma erorilor topometrice, planificării dozimetrice, efectuării propriei iradieri şi a factorului uman;
5) supraexpunerea lucrătorilor expuşi profesional, care are loc de regulă în urma încălcării tehnologiilor de lucru cu surse de iradiere, neatenţiei personale sau interpretării incorecte a indicaţiilor aparatelor de control, indicatorilor şi a dozimetrelor utilizate în caz de urgenţă radiologică.
249. La accidentele neradiologice se referă:
1) incendierea încăperilor de lucru ale secţiei de radioterapie;
2) acţiunea neautorizată sau accesul neautorizat la sursele de iradiere şi în încăperile unde ele se utilizează, se transportă şi se păstrează;
3) încălcarea cerinţelor sanitare în încăperile şi la echipamentul secţiei de radioterapie, inclusiv în urma defectării sistemelor de apeduct, încălzire, canalizare, dar fără contactul apei scurse cu sursele radioactive;
4) deconectarea energiei electrice, dereglările aparatelor de alimentare cu curent electric, care conduc la încălcarea regulilor de securitate electrică a pacientului şi lucrătorilor expuşi profesional fără încălcarea radioprotecţiei oamenilor.
250. Măsurile de prevenire a accidentelor radiologice (de natură radiologică şi neradiologică) sînt:
1) efectuarea procedurilor tehnologice esenţiale de cîţiva specialişti, independent unul de altul, în special calibrarea fasciculului de iradiere, care trebuie să fie efectuată de către doi fizicieni medicali cu intercompararea ulterioară a rezultatelor măsurătorilor; rezultatele planificării dozimetrice trebuie să fie recontrolate;
2) instruirea personalului în depistarea dereglărilor şi a erorilor tehnologice;
3) elaborarea programelor de pregătire şi a metodelor de efectuare a antrenărilor în caz de accident a lucrătorilor expuşi profesional; personalul trebuie să fie instruit în acţiuni în caz de accident (incident) şi măsurile de limitare a consecinţelor acestora;
4) descrierea minuţioasă a tuturor etapelor de efectuare a procedurilor de radioterapie, inclusiv comunicarea între specialiştii de profil diferit;
5) analiza în scris a tuturor accidentelor radiologice şi a acţiunilor necesare pentru diminuarea consecinţelor;
6) controlul prezenţei şi stării sistemului de securitate incendiară;
7) verificarea sistematică a completării şi funcţionării aparatului de gamaterapie şi altor echipamente radiologice;
8) controlul sistematic al nivelului de cunoaştere a personalului cu atestarea oficială ulterioară a colaboratorilor, conform acţiunilor în caz de accident radiologic, incendii.
251. În incinta încăperilor secţiei de radioterapie trebuie să existe instrumentele de prevenire şi lichidare a situaţiilor excepţionale, incendiilor şi accidentelor radiologice, inclusiv:
1) setul pentru lichidarea consecinţelor accidentelor radiologice;
2) setul pentru acordarea primului ajutor medical;
3) setul de instrumente pentru lichidarea incendiului (extinctor, nisip, pătură);
4) extras din instrucţiunea de acţiune a lucrătorilor expuşi profesional în caz de accident radiologic şi altor situaţii excepţionale.
252. Setul pentru lichidarea consecinţelor accidentelor radiologice include:
1) set de haine de protecţie, inclusiv mănuşi chirurgicale, bahile de plastic, bonetă şi respirator;
2) set pentru dezactivare, care include materiale absorbante pentru decontaminarea suprafeţelor poluate, detergenţi şi hîrtie de filtru;
3) instrumente pentru colectarea la distanţă a materialelor absorbante utilizate şi a obiectelor contaminate;
4) saci din plastic pentru colectarea, păstrarea temporară şi transportarea deşeurilor radioactive solide;
5) setul semnelor de pericol de radiaţii ionizante, pe suport rezistent, care se plasează în locul accidentelor radiologice;
6) instrucţiuni de dezactivare a suprafeţelor de lucru contaminate.
253. În secţiile de radioterapie trebuie se existe instrucţiuni de radioprotecţie, de prevenire şi lichidare a accidentelor şi situaţiilor excepţionale, aprobate de administraţia instituţiei medicale, în care să fie reflectate:
1) prognozarea accidentelor şi a situaţiilor excepţionale posibile şi a măsurilor de prevenire acestora;
2) prognozarea situaţiei radiologice în caz de accident radiologic sau altă situaţie excepţională;
3) tehnicile de depistare a accidentelor radiologice;
4) acţiunea lucrătorilor expuşi profesional în caz de accident radiologic şi alte situaţii excepţionale, inclusiv în caz de incendiu;
5) ordinea lichidării consecinţelor accidentului radiologic şi a situaţiilor excepţionale;
6) ordinea informării despre apariţia accidentului radiologic, a incendiului şi a situaţiei excepţionale;
7) planul de măsuri de protecţie a pacienţilor şi lucrătorilor expuşi profesional în situaţii excepţionale;
8) responsabilitatea administraţiei pentru efectuarea măsurilor de prevenire şi lichidare a consecinţelor accidentelor;
9) indicatorii de lichidare a accidentului şi stopare a situaţiei de accident;
10) planul de instruire a lucrătorilor expuşi profesional privind acţiunile în situaţii de accident.
254. Acţiunea lucrătorilor expuşi profesional în accidente radiologice posibile care pot avea loc:
1) pierderea controlului asupra sursei sau a sursei radioactive însăşi – în baza sistemului existent de inventariere şi de urmărire a rutei transferării ei în secţia de radioterapie. Trebuie să se determine tipul şi activitatea sursei pierdute, să se stabilească exact ultimul loc de aflare a ei; să se caute sursa în comun cu serviciul de radioprotecţie şi securitate radiologică a instituţiei medicale, aplicînd metoda vizuală şi utilizînd aparate de control radiologic cu înaltă sensibilitate;
2) blocarea surselor radioactive în canalele de transportare a aparatului –efectuarea încercărilor de revenire a sursei în stare de depozitare; dacă încercarea ulterioară de a readuce sursa în poziţie de păstrare este nereuşită, se recomandă scoaterea pacientului din canion sau extragerea din corpul lui a endostatului cu sursa, ulterior luarea măsurilor de limitare a consecinţelor accidentului radiologic;
3) deermetizarea sursei închise – după extragerea sursei din starea de lucru, inclusiv din corpul pacientului, trebuie să se aplice măsuri de dezactivare a suprafeţelor contaminate, inclusiv de dezactivare a tegumentelor, corpului pacientului, şi măsuri de prevenire a contaminării radioactive ulterioare în alte încăperi.
La efectuarea investigaţiilor se va măsura debitul echivalentului dozei ambientale (Ḣ* (10), μSv/oră), luînd în considerare că la evaluarea conservativă se consideră că doza efectivă este egală cu echivalentul dozei ambientale (E = Ḣ* (10),).
2. Valorile debitului dozei măsurate şi calculate nu trebuie să depăşească valorile admisibile ale debitului dozei efective după cum urmează:
1) spaţiile pentru aflarea permanentă a lucrătorilor expuşi profesional (tot ansamblul de încăperi ale secţiei (cabinetului) de radioterapie – camera de tratament, camera de comandă şi alte încăperi) – 13,3 µGy/h (microGray/oră);
2) spaţiile adiacente secţiei (cabinetului) de radioterapie (direcţiile verticală şi orizontală) cu locuri permanente de muncă – 2,5 µGy/oră;
3) spaţiile adiacente camerei de proceduri (direcţiile verticală şi orizontală) fără locuri permanente de lucru (coridor, vestiar, hol, scară, depozit, cameră de relaxare a lucrătorilor expuşi profesional) –10,0 µGy/oră;
4) spaţiile de aflare ocazională (episodică) a lucrătorilor expuşi profesional (etaj tehnic, subsol) – 40,0 µGy/oră;
5) saloanele staţionarului adiacente camerei de tratament (în direcţie verticală şi orizontală) – 1,33 µGy/oră;
6) teritoriul limitrof suprafeţelor exterioare ale pereţilor camerei de tratament – 2,67 µGy/oră.
3. Măsurătorile debitului Ḣ* (10) se efectuează la locurile de muncă ale lucrătorilor expuşi profesional, în încăperile şi pe teritoriile adiacente încăperilor unde se desfăşoară activităţi cu surse de radiaţii ionizante.
4. Se interzice efectuarea măsurătorilor dozimetrice la locurile de muncă fără utilizarea mijloacelor de radioprotecţie. În fiecare punct se efectuează nu mai puţin de trei măsurători ale debitului de doză cu medierea acestora.
5. La locurile de muncă ale lucrătorilor expuşi profesional, în încăperile şi pe teritoriile adiacente încăperii unde se desfăşoară activităţi cu surse de radiaţii ionizante, în prealabil se determină valorile fondului cînd sursele de radiaţii ionizante se află în poziţia de păstrare.
6. După efectuarea măsurătorilor, valorile fondului se scad din valorile măsurate ale debitului dozei, dacă compensarea fondului nu este prevăzută de mijloacele de măsurare (dozimetru).
7. Toate măsurătorile dozimetrice în încăperile adiacente încăperii unde se desfăşoară activităţi cu surse de radiaţii ionizante vor fi efectuate cu fantomă echivalent-ţesutului (fantomă cu apă) cu dimensiunile de 300 × 300 × 300 mm.
8. Fantoma se situează în isocentrul fascicolului de iradiere. Pentru instalaţiile de terapie interstiţială şi intracavitară se folosesc fantome din dotarea instalaţiei. În absenţa fantomelor din dotare, măsurătorile se vor efectua în timpul efectuării tratamentului, cînd sursele se află în corpul pacientului.
9. Se instalează dimensiunile maxime ale cîmpului de iradiere. Fluxul de iradiere va cuprinde dimensiunile fantomei.
10. La folosirea metodelor rotaţionale de iradiere a pacienţilor, măsurătorile se efectuează pentru unghiurile de rotaţie 0°, 90°, 180°, 270° şi mai mari.
11. În încăperile şi teritoriile adiacente încăperii unde se desfăşoară activităţi cu surse de radiaţii ionizante măsurătorile debitului se efectuează:
1) în încăperile situate deasupra camerei de proceduri – la înălţimea de 500 mm de la duşumea, în punctele plasei dreptunghiulare cu pasul de 1 m;
2) în încăperile situate sub camera de proceduri – la înălţimea de 2000 mm de la duşumea, în punctele plasei dreptunghiulare cu pasul de 1 m;
3) în încăperile adiacente pe orizontală – la distanţa de 100 mm de la perete la înălţimea 2000, 1200, 500 mm pe toată lungimea peretelui cu pasul de 1 m (la fel pentru peretele exterior al camerei de tratament).
12. De asemenea, măsurătorile debitului de doză se efectuează la conexiunile barierelor de protecţie, uşilor şi orificiilor cu destinaţie tehnologică.
13. Pe teritoriul limitrof măsurătorile se efectuează la distanţa de 100 mm de la peretele exterior la înălţimea 2000, 1200, 500 mm de la nivelul 0 pe toată lungimea peretelui cu pasul de 1 m (la fel pentru peretele exterior al sălii camerei de proceduri).
14. La amplasarea încăperilor destinate practicilor de radioterapie în anexe la constricţia de bază, măsurătorile se efectuează în încăperile cele mai apropiate de blocul de radioterapie.
15. La locurile de muncă ale lucrătorilor expuşi profesional, care se află nemijlocit în apropierea sursei de iradiere la efectuarea operaţiunilor manuale (lucrul în camerele de păstrare, de radiomanipulare, camera de intervenţie chirurgicală, saloanele radiologice active şi altele), măsurătorile debitului Ḣ* (10) se efectuează la înălţimile de 800, 1200 şi 2000 mm de la nivelul duşumelei. Ca valoare debitul dozei efective Ė se consideră valoarea maximă a debitului Ḣ* (10)(E=max Ḣ* (10)) la nivelurile sus-menţionate.
16. Debitul dozei efective pe axa orizontală dată de-a lungul barierei de protecţie se calculează ca media măsurătorilor debitului Ḣ* (10) la diferite înălţimi de la nivelul 0.
17. Valoarea debitului dozei efective calculată se reduce la sarcina de lucru stabilită sau regimul de timp de lucru al aparatului după formulele:
1) pentru aparatele de radioterapie de contact, precum şi pentru încăperile adiacente camerelor de păstrare, radiomanipulare, intervenţii chirurgicale, saloanelor radiologice active şi altele, unde se efectuează lucrări şi se află surse de radiaţie ionizantă:
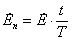
2) pentru aparate de radioterapie la distanţă valorile debitului dozei efective se aduc la regimul de lucru după formula:
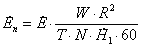
unde:
Ėn– valoarea debitului dozei efective în punctul de măsurare, redusă la regimul de lucru a aparatului, μSv/oră;
Ė– media măsurătorilor a debitului Ḣ* (10) la diferite înălţimi de la nivelul 0, μSv/oră;
t – timpul de lucru al aparatului într-un schimb, ore (se consideră timpul real de lucru cu sursa de iradiere sau timpul aflării sursei în încăperea dată);
T – durata schimbului de lucru pe zi, ore;
Ḣ1 – debitul Ḣ* (10) la 1 m de la sursă în timpul iradierii, Gy*m2/min;
W – sarcina de lucru a instalaţiei (doza de iradiere sumară a pacienţilor într-o săptămînă), Gy/săptămînă;
R – distanţa Sursa–Isocentru (DSI), m;
N – numărul de zile lucrătoare pe săptămînă;
60 – numărul de minute într-o oră, min.
18. Valoarea măsurată a debitului de doză la locurile de muncă serveşte ca bază pentru stabilirea regimurilor activităţii lucrătorilor expuşi profesional în timpul investigaţiilor de radioterapie.
19. Controlul dozimetric planificat se efectuează nu mai rar de o dată pe an.
20. Controlul dozimetric neplanificat trebuie efectuat la schimbarea condiţiilor de exploatare a secţiei (cabinetului) de radioterapie (modificarea destinaţiilor încăperilor adiacente, schimbarea (reîncărcarea) sursei de iradiere, tubului radiogen), a mijloacelor de radioprotecţie fixe, în cazuri de urgenţe radiologice, accident (incident) sau conform deciziei organelor publice cu funcţii de reglementare în domeniul radioprotecţiei şi securităţii nucleare.
21. Rezultatele controlului dozimetric se înregistrează într-un proces-verbal.
1. Se aprobă Regulamentul sanitar privind radioprotecţia şi securitatea radiologică în practicile de radioterapie (se anexează).
2. Supravegherea de stat a sănătăţii publice şi radioprotecţiei în cadrul practicilor de radioterapie este efectuată de către Ministerul Sănătăţii, prin intermediul Serviciului de Supraveghere de Stat a Sănătăţii Publice.
3. Supravegherea desfăşurării în siguranţă a practicilor de radioterapie este efectuată de către Ministerul Mediului, prin intermediul Agenţiei Naţionale de Reglementare a Activităţilor Nucleare şi Radiologice.
4. Prezenta hotărîre întră în vigoare la 30 de zile de la data publicării.
PRIM-MINISTRU Vladimir FILAT
Contrasemnează:
Ministrul sănătăţii Andrei Usatîi
Ministrul mediului Gheorghe Şalaru
Nr. 632. Chişinău, 24 august 2011.
Aprobat
prin Hotărîrea Guvernului nr. 632
din 24 august 2011
REGULAMENT
sanitar privind radioprotecţia şi securitatea
radiologică în practicile de radioterapie
Regulamentul sanitar privind radioprotecţia şi securitatea radiologică în practicile de radioterapie (în continuare – Regulament) este armonizat cu prevederile Directivei 96/29/Euratom a Consiliului din 13 mai 1996 privind stabilirea normelor de bază de securitate pentru protecţia sănătăţii lucrătorilor şi a populaţiei împotriva pericolelor prezentate de radiaţiile ionizante, Directivei 97/43/Euratom a Consiliului din 30 iunie 1997 privind protecţia sănătăţii persoanelor împotriva pericolelor pe care le prezintă radiaţiile ionizante rezultate din expunerea în scopuri medicale, Directivei 2003/122/Euratom a Consiliului din 22 decembrie 2003 privind controlul surselor radioactive închise de mare activitate şi al surselor orfane, precum şi cu prevederile Regulamentului Consiliului nr.1493/93/Euratom din 8 iunie 1993 privind transportul substanţelor radioactive între statele membre.sanitar privind radioprotecţia şi securitatea
radiologică în practicile de radioterapie
CAPITOLUL I
DISPOZIŢII GENERALE
1. Prezentul Regulament reglementează cerinţele specifice privind asigurarea radioprotecţiei pacienţilor, prevenirea expunerii nejustificate a lucrătorilor expuşi profesional şi a publicului la radiaţii ionizante, prevenirea contaminării mediului la efectuarea procedurilor de radioterapie.DISPOZIŢII GENERALE
2. Prevederile prezentului Regulament se aplică în secţiile şi cabinetele de radioterapie ale instituţiilor medico-sanitare, instituţiile medicale de cercetări ştiinţifice, instituţiile de învăţămînt universitar, profesional şi în alte instituţii de profil medical unde sînt utilizate metodele de teleterapie, brachiterapie (intracavitară şi interstiţială) cu surse tehnogene şi generatoare de radiaţii ionizante.
1) Cerinţele Regulamentului se răsfrîng asupra activităţilor de proiectare, construire sau reconstruire a secţiilor, cabinetelor de radioterapie şi activităţilor legate de exploatarea secţiilor existente de radioterapie.
2) Prevederile prezentului act normativ sînt destinate pentru instituţiile care utilizează surse radioactive, aplicate în domeniul radioterapiei, organele şi instituţiile de stat cu atribuţii de supraveghere şi control în domeniul activităţilor nucleare şi radiologice, instituţiile de proiectare, autorităţile publice centrale şi locale, organizaţiile cu toate formele de proprietate, întreprinzătorii individuali, public.
3) Prezentul Regulament se aplică următoarelor expuneri în scop medical:
a) expunerea pacienţilor în contextul unui diagnostic sau tratament medical;
b) expunerea persoanelor în contextul medicinei muncii;
c) expunerea persoanelor în contextul programelor de depistare medicală;
d) expunerea persoanelor sănătoase sau a pacienţilor care participă benevol la programele medicale sau biomedicale, de diagnostic, terapie sau cercetare;
e) expunerea persoanelor în cadrul procedurilor medico-legale.
4) Prevederile prezentului Regulament se vor realiza în limita alocaţiilor prevăzute în fondurile asigurării obligatorii de asistenţă medicală.
3. Unii termeni şi expresii utilizate în prezentul Regulament sînt definite în Legea nr.10–XVI din 3 februarie 2009 privind supravegherea de stat a sănătăţii publice (Monitorul Oficial al Republicii Moldova, 2009, nr.67, art.183) şi în Legea nr.111–XVI din 11 mai 2006 privind desfăşurarea în siguranţă a activităţilor nucleare şi radiologice (Monitorul Oficial al Republicii Moldova, 2006, nr.98-101, art. 451).
4. În sensul prezentului Regulament, noţiunile utilizate au următoarele semnificaţii:
accelerator de electroni (în continuare – accelerator) – instalaţie electrofizică care generează un flux de electroni sau radiaţie de frînare cu energia maximă mai mare de 0,1 MeV;
afterloading – tehnică prin care aplicatorii sau tuburile de ghidare sînt plasate în/pe pacient înainte de plasarea (introducerea) surselor radioactive, pentru a permite verificarea poziţionării corecte a surselor radioactive, precum şi a transferului cu precizie a surselor radioactive;
asigurarea calităţii în radioterapie – ansamblu de măsuri planificate şi efectuate de către titularul de autorizaţie, al căror scop este obţinerea rezultatelor scontate de radioterapie în condiţii de radioprotecţie şi securitate radiologică a lucrătorilor expuşi profesional şi a pacienţilor, menite să garanteze un grad corespunzător de încredere a unei structuri, a unui sistem sau a unui component;
aplicaţie interstiţială – tehnică radioterapeutică prin care materialul radioactiv este implantat în volumul-ţintă;
aplicaţie superficială – tehnică radioterapeutică prin care materialul radioactiv este plasat pe suprafaţa pielii sau a altor organe;
aplicaţie intracavitară – tehnică radioterapeutică prin care materialul radioactiv este plasat înăuntrul cavităţilor naturale;
autorizaţie – permisiune acordată printr-un document, la cerere, de către autorităţile competente, de a efectua o operaţiune care implică o sursă;
cabinet de planificare dozimetrică – totalitatea încăperilor şi echipamentelor destinate pentru prelucrarea datelor topografice şi calculul repartiţiilor de doze şi pregătire a planurilor de iradiere cu surse ionizante;
cabinet pentru mijloacele de modelare a fasciculului de radiaţii şi a mijloacelor individuale de imobilizare a pacientului – totalitatea încăperilor şi echipamentelor destinate pentru modelarea fasciculului de radiaţii şi a mijloacelor individuale de imobilizare a pacientului;
cameră de comandă – încăpere a cabinetului de radioterapie în care este instalat pupitrul de comandă, sistemul de control al iradierii şi în care se asigură comunicarea audio-video cu pacientul în timpul efectuării procedurilor de radioterapie;
cameră de stocare – cameră destinată pentru stocarea, pregătirea, controlul şi sterilizarea surselor radioactive. După caz, camera de stocare poate include şi depozitul de surse radioactive;
cameră de tratament – încăpere a cabinetului de radioterapie în care este amplasată instalaţia de radioterapie şi se efectuează procedurile de radioterapie;
controlul calităţii – set de operaţiuni, efectuate de către instituţii medicale sau persoane autorizate pentru inspecţia şi evaluarea parametrilor de programare, coordonare sau executare, menite să asigure calitatea practicilor de radioterapie şi să menţină sau să amelioreze calitatea acestui control;
lucrător expus profesional – persoană sau salariat care desfăşoară activităţi independente, supus unei expuneri la locul de muncă, datorate unei practici aflate sub incidenţa prezentului Regulament şi putînd produce doze care depăşesc una dintre limitele dozelor stabilite pentru populaţie;
sală de intervenţie chirurgicală – cameră desemnată pentru introducerea endostatelor şi a aplicatoarelor în corpul pacientului, cu monitorizarea poziţionării corecte ale cateterelor, endostatelor şi aplicatoarelor din dotare, folosind raze X sau scanarea cu ultrasunete;
secţie (cabinet) de radioterapie – totalitatea încăperilor instituţiei medicale special utilate pentru efectuarea procedurilor de radioterapie;
Sievert – denumirea specială a unităţii de măsură pentru doza echivalentă sau efectivă. Un Sievert este echivalentul unui joule pe kilogram: 1 Sv= 1 J kg -1;
sistem de blocare – parte componentă funcţională a instalaţiei, care asigură deconectarea urgentă a părţilor funcţionale ale instalaţiei, în scopul asigurării protecţiei lucrătorilor;
sistem de semnalizare – parte componentă funcţională a instalaţiei, care asigură informarea despre procesul de iradiere, valorile debitului de doză în zonele radiologic periculoase (locurile de muncă), starea componentelor funcţionale ale instalaţiei;
sursă – aparat, substanţă radioactivă sau instalaţie capabilă să emită radiaţii ionizante sau substanţe radioactive;
sursă închisă – sursă a cărei structură este astfel concepută încît să împiedice, în condiţii normale de utilizare, orice dispersie a substanţei radioactive conţinute în mediu;
perioadă de interdicţie – timpul minim între finalizarea iradierii şi permiterea intrării în camera de tratament, necesar pentru diminuarea concentraţiei substanţelor toxice pînă la valorile indicate prin ventilare, de asemenea pentru diminuarea nivelurilor de expunere de la activitatea indusă a materialelor constructive şi altor materiale în camera de tratament pînă la valorile admisibile;
titular de autorizaţie – persoană fizică sau juridică autorizată pentru desfăşurarea practicilor de radioterapie în conformitate cu prevederile Legii nr.10–XVI din 3 februarie 2009 privind supravegherea de stat a sănătăţii publice, Legii nr.111–XVI din 11 mai 2006 privind desfăşurarea în siguranţă a activităţilor nucleare şi radiologice, Normelor Fundamentale de Radioprotecţie, Cerinţelor şi regulilor igienice (NFRP-2000), aprobate prin ordinul medicului-şef sanitar de stat (în continuare – NFRP-2000);
ucenic – persoană care urmează un curs de formare sau de instructaj profesional în cadrul unei instituţii medicale, în vederea practicării unei meserii;
zonă controlată – orice zonă în care există sau pot fi întreprinse măsuri specifice de protecţie şi siguranţă pentru: a controla expunerile normale şi a preveni răspîndirea contaminării în condiţii normale de lucru; a preveni şi a limita extinderea expunerilor potenţiale;
zonă supravegheată – orice zonă, nedesemnată ca fiind zonă controlată, dar pentru care condiţiile de expunere profesională trebuie ţinute sub observaţie, chiar dacă, în mod obişnuit, nu sînt necesare măsuri specifice de protecţie şi siguranţă;
volum-ţintă – concept geometric utilizat în radioterapie pentru planul de tratament, care ia în considerare efectul net al mişcării pacientului şi al mişcării ţesuturilor iradiate, variaţiile în dimensiuni şi formă ale ţesuturilor, variaţiile geometriei fasciculului, precum dimensiunea şi direcţia fasciculului.
5. Prevederile Regulamentului se răsfrîng asupra tuturor tipurilor de instalaţii utilizate în radioterapie. Instalaţiile de radioterapie sînt instalaţii radiologice medicale de tipul:
a) instalaţii cu raze Roentgen de teleterapie (cu fascicul extern) pentru terapie de contact cu tensiunea anodică pînă la 100 kV(kiloVolt), terapie superficială cu tensiunea anodică în jur de 100 kV, terapie de ortovoltaj cu tensiunea anodică 150-300 kV;
b) instalaţii gamma de teleterapie (cu fascicul extern) cu surse radioactive închise (instalaţie de telecobaltoterapie cu sursă de Cobalt–60);
c) acceleratoare liniare medicale (linacuri) care produc fascicule de fotoni cu energia mică 4-8 MV(megaVolt), fascicule de fotoni cu energia medie 10-15 MV şi electroni, fascicule de fotoni cu energia mare 18-25 MV şi electroni;
d) simulatoare şi simulatoare Tomografie Computerizată (în continuare CT) de radioterapie pentru realizarea planului de tratament;
e) instalaţii de brachiterapie (curieterapie) cu surse radioactive închise.
1) Clasificare după modul de încărcare:
a) instalaţie de brachiterapie cu încărcare manuală – cînd aplicatorul este preîncărcat şi conţine surse radioactive în momentul plasării aplicatorului pe pacient;
b) instalaţie de brachiterapie afterloading – cînd aplicatorul este plasat mai întîi în poziţia ţintă pe pacient şi sursele radioactive sînt încărcate mai tîrziu, fie manual (afterloading manual), fie automat de către instalaţie (instalaţie afterloading telecomandată).
2) Clasificare după debitul dozei:
a) instalaţie de brachiterapie cu debit mic al dozei (în continuare – LDR);
b) instalaţie de brachiterapie cu debit mediu al dozei (în continuare – MDR);
c) instalaţie de brachiterapie cu debit mare al dozei (în continuare – HDR);
d) instalaţie de brachiterapie cu debit pulsatoriu al dozei (în continuare –PDR).
3) Clasificare după tehnică:
a) implant temporar;
b) implant permanent.
4) Clasificare după tipul de contact:
a) aparate cu iradiere de contact;
b) aparate cu iradiere la distanţă.
6. Cerinţele Regulamentului nu se aplică asupra practicilor de radioterapie cu surse deschise de radiaţii ionizante.
7. Sistemul de asigurare a radioprotecţiei la etapele de proiectare şi exploatare a secţiilor (cabinetelor) de radioterapie trebuie să prevadă implementarea în practică a trei principii de bază ale radioprotecţiei – normarea, justificarea şi optimizarea.
8. Principiul de normare se realizează prin stabilirea normativelor sanitare (limitele dozelor admisibile de iradiere, a nivelurilor admise şi a nivelurilor de control) de expunere la radiaţii a lucrătorilor expuşi profesional şi a populaţiei.
1) Expunerea fiecărui lucrător nu va depăşi următoarele limite:
a) doză efectivă de 20 mSv(miliSievert) pe an, mediată pe 5 ani consecutivi;
b) doza efectivă de 50 mSv într-un an oarecare, cu condiţia că pe parcursul a 5 ani consecutivi doza medie nu va depăşi 20 mSv pe an;
c) pentru cristalinul ochiului – doza echivalentă de 150 mSv pe an;
d) pentru piele, mîini, antebraţe, laba piciorului şi glezne – doza echivalentă de 500 mSv pe an. Această limită se aplică dozei medii pentru o suprafaţă de 1 cm2, indiferent care suprafaţă a fost expusă.
2) Pentru persoanele cu vîrsta cuprinsă între 16 şi 18 ani, care sînt expuse iradierii în scopul pregătirii şi ulterior angajării la serviciu în condiţii de iradiere ionizantă, şi pentru elevii şi studenţii avînd vîrsta cuprinsă între 16 şi 18 ani, care au necesitatea de a utiliza sursele de iradiere ionizantă în scopul studiului, nu trebuie să depăşească următoarele limite:
a) doza efectivă anuală de 6 mSv ;
b) pentru cristalin – doza echivalentă anuală 50 mSv;
c) pentru piele, mîini, antebraţe, laba piciorului şi glezne – doza echivalentă anuală 150 mSv. Această limită se aplică dozei medii pentru o suprafaţă de 1 cm2, indiferent care suprafaţă a fost expusă.
3) Pentru femeile în vîrstă de pînă la 45 ani doza echivalentă în regiunea inferioară a abdomenului (zona bazinului) nu trebuie să depăşească 1 mSv pe lună.
9. Principiul de justificare se realizează ţinînd cont de următoarele cerinţe:
1) procedurile de radioterapie se desfăşoară cu stricteţe conform indicaţiilor clinice numai în cazurile în care nu există metode alternative de tratament, pacientul refuză metodele alternative de tratament sau aceste metode pot conduce la un rezultat clinic mai grav;
2) beneficiul pentru pacient de la un efect terapeutic aşteptat trebuie să depăşească necondiţionat daunele aşteptate de la dozele primite de iradiere;
3) riscul refuzului procedurilor de radioterapie trebuie iniţial să depăşească riscul expunerii de la efectuarea acestora.
10. Principiul de optimizare sau de limitare a nivelurilor de expunere la proiectarea şi exploatarea secţiilor de radioterapie se realizează prin:
1) menţinerea dozelor de iradiere a pacienţilor la cele mai mici niveluri posibile, cu condiţia asigurării volumului necesar şi a calităţii efectului terapeutic, luînd în considerare factorii economici şi sociali;
2) reducerea maximă posibilă a dozei absorbite de către organele şi ţesuturile aferente ţintei, cu asigurarea unei doze terapeutice eficiente în volumul-ţintă şi excluderea probabilităţii leziunilor actinice la etapa postiradiere;
3) menţinerea dozelor de expunere profesională a lucrătorilor expuşi profesional la cele mai mici niveluri posibile, care pot fi atinse, luînd în considerare factorii economici şi sociali.
11. Radioprotecţia în secţiile (cabinetele) de radioterapie se asigură prin:
1) alegerea justificată a locului şi a terenului pentru amplasarea blocului, secţiei de radioterapie;
2) justificarea caracteristicilor tehnologice şi a celor sanitaro-igienice la proiectarea încăperilor unde va fi amplasată secţia de radioterapie;
3) construcţia şi alegerea instalaţiilor de radioterapie produse calitativ şi cu caracteristici adecvate ale parametrilor fizico-tehnici;
4) organizarea raţională a locurilor de lucru şi a activităţilor cu sursele de radiaţii ionizante;
5) exploatarea argumentată a aparatajului şi a utilajului de radioterapie;
6) utilizarea mijloacelor şi a tehnologiilor de protecţie individuală şi colectivă de la acţiunea surselor de radiaţii ionizante;
7) prezenţa şi funcţionarea permanentă a sistemului de control radiologic;
8) planificarea şi realizarea activităţilor specifice concrete pentru asigurarea radioprotecţiei pacienţilor, lucrătorilor expuşi profesional şi a populaţiei în programul zilnic de activitate a secţiei, la etapele de reconstrucţie şi încetare a exploatării;
9) supravegherea respectării cerinţelor de radioprotecţie;
10) instruirea lucrătorilor expuşi profesional privind metodele şi tehnicile de radioterapie cu respectarea condiţiilor de radioprotecţie şi securitate radiologică în cadrul activităţilor cu sursele de radiaţii ionizante;
11) sporirea gradului de cunoştinţe a pacienţilor şi a populaţiei în domeniul radioprotecţiei.
12. Evaluarea sistemului existent de asigurare a radioprotecţiei în secţiile de radioterapie este bazată pe următorii indici:
1) caracteristica unor posibile şi reale contaminări radioactive ale mediului;
2) analiza asigurării măsurilor de radioprotecţie şi de respectare a prevederilor regulamentelor sanitare în domeniul radioprotecţiei;
3) probabilitatea apariţiei accidentelor cu radiaţii şi a consecinţelor lor posibile;
4) gradul de pregătire a instituţiei pentru lichidarea accidentelor cu radiaţii şi a consecinţelor acestora;
5) analiza dozelor de expunere primite de lucrătorii expuşi profesional şi de unele grupuri din populaţie din contul expunerii în timpul activităţii secţiilor de radioterapie;
6) numărul de persoane expuse în valori ce depăşesc dozele-limită stabilite.
13. La efectuarea procedurilor de radioterapie titularul de autorizaţie, instituţia medico-sanitară asigură:
1) controlul termenelor de valabilitate a documentelor de autorizare;
2) controlul condiţiilor de întreţinere, deservire şi reparaţie a instalaţiilor care acţionează asupra inofensivităţii activităţilor practicate pentru asigurarea unei stări funcţionale corespunzătoare cerinţelor actelor normativ-tehnice în vigoare. Instalaţiile şi echipamentele trebuie să aibă documentaţia operaţională necesară în limba de stat;
3) accesul nelimitat al persoanelor abilitate cu atribuţii de supraveghere şi control de stat în domeniul activităţilor nucleare şi radiologice, precum şi în domeniul securităţii în muncă pentru efectuarea inspecţiilor la obiectivele unde se desfăşoară activităţi cu surse de radiaţii ionizante;
4) elaborarea şi realizarea planului de acţiuni pentru a aduce sistemul de asigurare a securităţii radiologice şi radioprotecţiei în conformitate cu prevederile actelor normative în vigoare;
5) prezenţa actelor normative privind asigurarea radioprotecţiei şi securităţii radiologice şi realizarea în volum deplin a prevederilor acestora;
6) analiza periodică şi estimarea radioprotecţiei, securităţii radiologice în instituţie, efectuarea măsurilor de perfecţionare a acestora;
7) evidenţa şi controlul surselor radioactive conform registrului de evidenţă şi control al surselor şi deşeurilor radioactive;
8) stocarea autorizată a surselor radioactive, a căror utilizare în continuare nu este prevăzută (inclusiv a surselor radioactive cu termenul de utilizare expirat), la organizaţiile specializate pentru stocarea şi tratarea deşeurilor radioactive;
9) exploatarea surselor radioactive doar în perioada de valabilitate sau de funcţionare indicată;
10) protecţia fizică a surselor radioactive, în scopul evitării furtului şi utilizării neautorizate;
11) numărul necesar şi calificarea angajaţilor (lucrătorilor expuşi profesional) care sînt implicaţi în activităţi autorizate;
12) planificarea şi efectuarea perfecţionării angajaţilor (lucrătorilor expuşi profesional) privind radioprotecţia şi securitatea radiologică, monitoringul radiologic, evidenţa şi controlul surselor şi a deşeurilor radioactive, asigurarea protecţiei fizice a lor;
13) monitorizarea expunerii la radiaţii ionizante la locurile de muncă, în încăperi şi pe teritoriul instituţiei;
14) monitoringul dozimetric individual al lucrătorilor expuşi profesional;
15) instruirea, perfecţionarea şi atestarea periodică a managerilor secţiilor de radioterapie, a specialiştilor serviciilor de radioprotecţie şi securitate radiologică, precum şi a lucrătorilor expuşi profesional care îşi desfăşoară activitatea cu surse radioactive permanent sau temporar în aspectele ce ţin de asigurarea radioprotecţiei şi securităţii radiologice;
16) efectuarea examenelor medicale preventive şi periodice anuale ale lucrătorilor expuşi profesional;
17) informarea permanentă a lucrătorilor expuşi profesional despre nivelurile de expunere la locurile de muncă şi dozele individuale de expunere primite;
18) informarea personalului despre aspectele de bază privind radiaţiile ionizante, efectele acestora şi despre acţiunile care trebuie întreprinse la locul detectării şi/sau suspectării prezenţei unei surse radioactive;
19) informarea femeilor expuse profesional asupra necesităţii de a anunţa din timp cînd sînt însărcinate pentru a se evita riscurile de expunere a fătului;
20) informarea la timp a Agenţiei Naţionale de Reglementare a Activităţilor Nucleare şi Radiologice (în continuare – ANRANR), Serviciul de Supraveghere de Stat a Sănătăţii Publice (în continuare – SSSSP) şi, după caz, a altor organe cu atribuţii în domeniul activităţilor nucleare şi radiologice despre incidentele şi accidentele radiologice;
21) îndeplinirea cerinţelor şi prescripţiilor organelor de supraveghere şi control în domeniul activităţilor nucleare şi radiologice;
22) realizarea drepturilor cetăţenilor în domeniul radioprotecţiei şi securităţii radiologice.
14. Responsabilitatea pentru asigurarea radioprotecţiei la locurile de muncă, birourile şi secţiile de radioterapie este atribuită administraţiei instituţiei în conformitate cu prevederile Legii nr.10–XVI din 3 februarie 2009 privind supravegherea de stat a sănătăţii publice, Legii nr.111-XVI din 11 mai 2006 privind desfăşurarea în siguranţă a activităţilor nucleare şi radiologice şi NFRP-2000.
15. Administraţia instituţiei medicale elaborează şi aprobă instrucţiuni privind radioprotecţia şi securitatea radiologică, inclusiv dispoziţiile privind cerinţele faţă de activităţile cu surse de radiaţii ionizante, înregistrarea, depozitarea, transportarea, eliberarea surselor de radiaţii ionizante, inclusiv controlul radiologic, despre măsurile de igienă personală şi igiena muncii, precum şi acţiunile lucrătorilor expuşi profesional în cazuri de accidente cu radiaţii, în conformitate cu cerinţele NFRP-2000 şi ale altor documente normative în vigoare.
16. Secţia de radioterapie poate fi dată în exploatare numai după obţinerea autorizaţiei ANRANR, cu condiţia existenţei autorizaţiei sanitare de funcţionare valabile încă cel puţin 6 luni. Nu se admite utilizarea surselor radioactive neautorizate.
17. Toate practicile de radioterapie şi standardele de tratament antitumoral aplicate trebuie să fie avizate şi aprobate de Ministerul Sănătăţii. În descrierile acestor practici în actele normative ale Ministerului Sănătăţii trebuie să fie stabilite nivelurile de referinţă de iradiere a pacientului pentru efectuarea procedurilor în mod optim.
18. Proiectarea, construirea încăperilor pentru secţiile (cabinetele) de radioterapie, fabricarea, montarea, reglarea, repararea şi deservirea tehnică a aparatajului, a echipamentelor tehnologice şi a mijloacelor de radioprotecţie trebuie să fie efectuate numai de către instituţii şi organizaţii ce deţin avizele şi autorizaţiile prevăzute de legislaţia în vigoare.
1) La proiectarea secţiei de radioterapie se vor utiliza constrîngeri de doză nu mai mari decît:
a) 10 mSv/an (miliSievert/an) la locul de muncă al lucrătorului expus profesional la radiaţii;
b) 20 µSv/săptămînă (microSievert/săptămînă) în spaţiile în care populaţia poate avea acces.
2) Ecranele, altele decît pereţii camerei de tratament, vor fi proiectate astfel încît debitul dozei să nu depăşească 1 µSv/h (microSievert/oră).
19. Supravegherea de stat a sănătăţii publice în secţiile de radioterapie include estimarea tuturor condiţiilor şi a factorilor care influenţează expunerea la radiaţii ionizante şi starea sănătăţii lucrătorilor expuşi profesional, a pacienţilor şi a populaţiei, enumeraţi în prezentul Regulament.
20. În timpul activităţii în secţiile de radioterapie, un impact negativ asupra lucrătorilor expuşi profesional îl pot avea următorii factori de producţie nocivi şi periculoşi:
1) radiaţiile ionizante – expunerea externă gama de la sursele închise de radiaţii ionizante; expunerea externă beta de la sursele închise de radiaţii ionizante; contaminarea radioactivă posibilă a suprafeţelor de lucru şi concentraţia majorată de aerosoli radioactivi în aerul încăperilor de lucru în caz de deetanşiere a surselor închise de radiaţii ionizante;
2) nivelul periculos de tensiune în circuitele electrice ale aparatajului şi echipamentelor, scurt circuitul care poate afecta corpul uman;
3) nivelul ridicat al zgomotului produs de aparatajul radiologic, frigiderele, ventilatoarele şi instalaţiile din dotare; un efort fizic sporit în timpul exploatării echipamentelor;
4) componentele toxice ale materialelor de protecţie (plumb);
5) radiaţiile LASER (directă, reflectată, împrăştiată) utilizate în dispozitivele pentru radioterapie şi la poziţionarea iniţială a pacientului;
6) piesele mobile deschise ale aparatelor, utilajelor şi mecanismelor;
7) posibilitatea transmiterii infecţiilor prin aer şi contact.
21. Nivelurile factorilor nocivi şi periculoşi în secţiile de radioterapie nu trebuie să depăşească mărimile specificate în actele normative în vigoare.
CAPITOLUL II
NORME SANITARE PRIVIND AMPLASAREA SECŢIILOR,
CABINETELOR DE RADIOTERAPIE AUTORIZAREA ŞI
AVIZAREA SANITARĂ
22. Amplasarea încăperilor destinate radioterapiei sau secţiilor de radioterapie, componenţa şi suprafaţa încăperilor nou-construite, reconstruite, sistemele de ventilaţie, de încălzire şi de iluminare trebuie să corespundă cerinţelor Regulamentului sanitar privind condiţiile de igienă pentru instituţiile medico-sanitare, aprobate prin Hotărîrea Guvernului nr.663 din 23 iulie 2010 (Monitorul Oficial al Republicii Moldova, 2010, nr.131-134, art. 746), prezentului Regulament şi altor acte normative în vigoare. Distanţa dintre secţiile (cabinetele) de radioterapie şi casele de locuit nu trebuie să fie mai mică de 500 metri. Proiectul de amplasare a acestor încăperi se coordonează cu ANRANR şi SSSSP.NORME SANITARE PRIVIND AMPLASAREA SECŢIILOR,
CABINETELOR DE RADIOTERAPIE AUTORIZAREA ŞI
AVIZAREA SANITARĂ
Se interzice amplasarea secţiilor (cabinetelor) pentru radioterapie la distanţă şi de contact în incinta caselor de locuit şi a edificiilor obşteşti.
23. Componenţa, suprafaţa camerei de comandă şi altor încăperi pentru utilajele auxiliare destinate practicilor de terapie cu accelerator de electroni trebuie să corespundă cerinţelor documentelor normative în vigoare.
24. Autorizarea sanitară de funcţionare a secţiilor, cabinetelor de radioterapie se efectuează conform solicitărilor depuse de utilizatorul surselor de radiaţii ionizante, în baza expertizei sanitare a documentelor prezentate. Setul de documente prezentate trebuie să includă:
1) proiectul secţiei, cabinetului de radioterapie, proiectul amplasării instalaţiilor şi utilajelor de radioterapie;
2) calculele protecţiei staţionare;
3) programul de radioprotecţie a personalului şi a pacienţilor;
4) programul de monitorizare a expunerii la radiaţii ionizante şi estimării stării de sănătate a angajaţilor;
5) proiectul amenajării sistemelor de ventilare şi aprovizionare cu apă.
25. Avizării sanitare sînt supuse următoarele activităţi în cadrul practicilor în radioterapie:
1) atribuirea terenurilor pentru construcţii şi reconstrucţii ale secţiilor de radioterapie;
2) proiectele de construcţii şi reconstrucţii ale secţiilor (cabinetelor) de radioterapie;
3) recepţia finală a obiectivelor unde sînt utilizate metodele de radioterapie;
4) tehnologiile de iradiere a pacienţilor în cadrul practicilor de radioterapie.
26. Proiectul secţiei (cabinetului) trebuie să ia în considerare clasificarea zonelor, tipul activităţii şi instalaţiile de radioterapie care se preconizează că vor fi utilizate. Secţiile şi cabinetele pentru teleterapie trebuie să fie amplasate într-un bloc radiologic separat (anexă) sau într-o aripă separată a instituţiei medicale. Încăperile pentru aparatele de gama-terapie la distanţă, unde este necesară fortificarea planşeurilor inferioare din beton sau a fundamentului, trebuie să fie situate la primul etaj (parter).
27. La proiectarea secţiei de radioterapie se vor prevedea sisteme de securitate conectate cu instalaţia de radioterapie şi camera de tratament, care vor include sisteme de avertizare şi dispozitive de blocare.
28. Secţia de radioterapie trebuie să fie dotată obligatoriu cu un sistem de control al accesului, sistem de alarmă, de avertizare şi de semnalizare a incendiului, sistem de climatizare şi ventilaţie adecvată.
29. La intrarea în camera de tratament, de simulare sau în depozitul de surse se va afişa obligatoriu simbolul „Pericol de radiaţii ionizante”. La intrarea în camera de proceduri se va plasa un avertizor luminos, care va funcţiona în timpul conectării instalaţiei de radioterapie, poziţionării pacientului, aplicării procedurii şi perioadei de interdicţie.
30. Principiile de bază de planificare şi de aranjament funcţional al cabinetelor şi secţiilor trebuie să fie:
1) amplasarea încăperilor prevăzute pentru activităţi cu surse de radiaţii ionizante într-un singur bloc;
2) amplasarea pupitrului de comandă pentru aparatele radioterapeutice în încăperi separate;
3) posibilitatea organizării transportării mecanizate a surselor radioactive pînă la locurile de muncă şi automatizarea procesului de pregătire a surselor pentru funcţionare.
31. Încăperile pentru pacienţii care aşteaptă tratamentul prin iradiere şi alte proceduri tehnologice de radioterapie trebuie să fie izolate de alte încăperi ale spitalului.
32. Suprafaţă încăperii de aşteptare pentru iradiere trebuie să prevadă sarcina de 12 pacienţi la 1 aparat de radioterapie per schimb, iar pentru pacienţii care solicită primire în biroul medicului-radioterapeut – 8 pacienţi la 1 medic per schimb. Suprafaţă încăperilor de aşteptare proiectate trebuie să permită, de asemenea, plasarea şi trecerea liberă în canionul aparatului a brancardei pentru bolnav.
33. Dimensiunile cabinetelor pentru amplasarea simulatorului Roentgen şi a tomografului-simulator computerizat trebuie să asigure funcţionarea adecvată şi în condiţii de siguranţă pentru pacient a circulaţiei personalului şi a pieselor în mişcare ale aparatelor, inclusiv în poziţiile lor extreme.
34. Cabinetul de planificare dozimetrică trebuie să fie amplasat în vecinătatea sălii de intervenţie chirurgicală şi în apropierea cabinetului cu simulator. Suprafaţa lui trebuie să fie suficientă pentru amplasarea echipamentelor şi a dispozitivelor digitale ale imaginilor pentru un număr de locuri de muncă, care este suficient pentru asigurarea funcţionarii neîntrerupte a blocului de iradiere în doze mici.
35. Ambele cabinete trebuie să fie legate cu linii de comunicaţii ale reţelei computerizate locale pentru a transfera informaţia topometrică în procesul de planificare dozimetrică. Suprafaţa cabinetului de planificare dozimetrică trebuie să asigure amplasarea mai multor locuri de muncă (în funcţie de numărul personalului), dotate cu calculatoare şi dispozitive periferice pentru ele.
36. Saloanele pentru pacienţi, unde bolnavii sînt transportaţi după introducerea endostatelor cu surse pentru o iradiere suficient de lungă, trebuie să fie proiectate pentru un singur loc. În saloane trebuie să fie instalate toate echipamentele necesare pentru exploatarea în condiţii de siguranţă a surselor radioactive, inclusiv un container pentru amplasarea acestora în caz de urgenţă, un dispozitiv pentru monitorizarea expunerii dotat cu alimentare electrică neîntreruptă.
37. Dimensiunile cabinetului pentru mijloacele de modelare a fasciculului de radiaţii şi a mijloacelor individuale de imobilizare a pacientului trebuie să permită amplasarea liberă a echipamentelor de marcare, modelare, tăiere şi montare a blocurilor de formare şi a mijloacelor individuale de imobilizare, precum şi a mesei de lucru pentru a corespunde datelor antropometrice ale pacientului. Trebuie să se prevadă un loc separat sau un depozit pentru stocarea bunurilor şi blocurilor utilizate, precum şi a dispozitivelor de imobilizare.
38. Dimensiunile camerei de tratament şi ale canionului necesare asamblării şi dezasamblării aparatului de gamma-terapie trebuie să asigure mişcarea fără obstacole a tuturor părţilor mobile ale aparatului, inclusiv în poziţiile lor extreme, şi condiţii de siguranţă pentru pacient şi lucrătorii expuşi profesional.
39. Trecerea în canion din camera de aşteptare trebuie să fie comodă atît pentru deplasarea lucrătorilor expuşi profesional şi a pacientului, aşezat în scaunul cu rotile, cît şi pentru transportarea şi montarea instalaţiilor. Cînd nu este posibilă îndeplinirea acestei cerinţe, trebuie să se prevadă un spaţiu cu dimensiuni care sînt mai mari decît dimensiunile corespunzătoare ale echipamentelor instalate în canion.
40. Dimensiunile camerei de comandă pentru sistemul de control al iradierii, care este adiacentă canionului aparatului, trebuie să asigure o amplasare raţională a dispozitivelor pupitrului de comandă, monitorizarea video a pacientului, controlul duratei iradierii, sistemului de legătura audio, imaginii electronice portale şi a tuturor sistemelor de control computerizat al procesului de iradiere.
41. Toate încăperile trebuie să fie situate în apropiere reciprocă, pentru a asigura o capacitate optimă de trecere şi, totodată, a îndeplini toate cerinţele necesare pentru a asigura radioprotecţia şi securitatea radiologică. Sînt admise următoarele combinaţii ale încăperilor:
1) comasarea sălii de intervenţii chirurgicale, a cabinetului radiografic şi a cabinetului de tratament în acelaşi bloc, pentru monitorizarea poziţiei endostatului imediat după introducerea sa. Se exclude transportarea pacientului dintr-un cabinet în altul, capacitatea optimă de trecere este redusă;
2) comasarea sălii de intervenţii chirurgicale cu cabinetul radiografic pentru atingerea capacităţii optime de trecere;
3) toate cele trei cabinete menţionate sînt separate, dar trebuie să fie amplasate învecinat unul faţă de altul, pentru a exclude posibilitatea deplasării aplicatorului, care este introdus în interiorul corpului pacientului în timpul transportării acestuia dintr-un cabinet în altul.
42. Cerinţele privind funcţionarea sălii de intervenţie chirurgicală a secţiei de radioterapie şi a cabinetului de planificare dozimetrică trebuie să corespundă celor referitoare la blocul de iradiere la radiaţii în doze mici.
În cazul unui flux mare de pacienţi, trebuie să existe o sală de intervenţie chirurgicală suplimentară pentru pacienţii din ambulator, care nu necesită anestezie pentru plasarea cateterului sau endostatului, iar toate manipulările chirurgicale sînt efectuate conform unei scheme simplificate. Tot aici trebuie să fie amplasat un aparat roentgen pentru monitorizarea operaţională a poziţiei endostatului şi corectarea poziţiei acestuia la necesitate, pentru radiografia în două proiecţii sau stereoscopie cu raze X pentru planificarea dozimetrică.
43. În sala de intervenţie chirurgicală este efectuată introducerea endostatelor şi a aplicatoarelor în corpul pacientului, cu monitorizarea poziţionării corecte a cateterelor, endostatelor şi a aplicatoarelor, folosind razele X sau scanarea cu ultrasunete.
Aparatul trebuie să asigure o posibilitate de vizualizare a imaginii multiproecţionale pentru planificarea dozimetrică a iradierii. De asemenea, trebuie să fie instalate echipamente pentru anestezie, depozitare şi sterilizare a sondelor, cateterelor, endostatelor.
Trebuie să existe o chiuvetă echipată cu sistem de îndepărtare a apei pentru spălarea aplicatoarelor şi a endostatelor cu plasă de protecţie, pentru a preveni pierderea sursei în timpul spălării.
44. Camera de comandă trebuie să fie amplasată învecinat cu camera de tratament şi amenajată cu un sistem video de supraveghere a pacientului, un sistem audio bidirecţional, cu un negatoscop pentru vizionarea radiogramelor şi a imaginilor de tomografie computerizată. Este necesară prezenţa unui echipament special (container de depozitare temporară) pentru amplasarea de urgenţă a sursei extrase din corpul pacientului, în cazul în care sursa nu poate fi extrasă în mod normal.
45. Toate încăperile blocului de radioterapie cu debit mic al dozei (LDR) trebuie să fie amplasate învecinat, pentru a minimiza distanţa de transportare a pacienţilor şi a surselor radioactive. Este interzisă transportarea pacienţilor cu surse închise de radiaţii ionizante introduse în organism.
46. În depozitul pentru păstrarea surselor radioactive şi pregătirea lor pentru introducere în organismul pacientului trebuie să existe un seif pentru depozitarea în condiţii de siguranţă a surselor, echipat cu un sistem de blocare de securitate şi scheme de amplasare a surselor în spaţiul interior al acestuia. Suprafaţa încăperii trebuie să fie suficientă pentru a asigura procedurile de primire, depozitare, pregătire pentru iradiere, calibrare şi amplasare a surselor în seif după finalizarea procedurilor terapeutice, precum şi păstrare pentru dezintegrare după expirarea termenului de exploatare.
47. Depozitul trebuie să fie prevăzut cu un sistem de închidere corespunzător, sistem de protecţie fizică şi de securitate radiologică a surselor radioactive, avertizoare corespunzătoare pentru zona controlată, sistem de avertizare a nivelului de radiaţii ionizante, sistem de alarmă şi avertizare în caz de incendiu. Proiectul depozitului trebuie să fie avizat de către ANRANR.
48. Blocul de iradiere cu debit mare de doză (HDR) trebuie să aibă aceleaşi încăperi ca şi blocul de iradiere cu debit mic de doză, inclusiv o sală de intervenţie chirurgicală, o sală de radiografie, o încăpere pentru planificare dozimetrică, un cabinet de tratament, o încăpere pentru pupitrul de comandă.
49. Secţia de radioterapie pentru instalaţiile de teleterapie şi brachiterapie telecomandată va fi compusă, după caz, cel puţin din:
1) cameră de tratament destinată instalaţiei de radioterapie;
2) cameră de comandă destinată consolei de comandă;
3) cameră pentru simulator;
4) cameră de planificare a tratamentului;
5) depozit de surse, după caz;
6) cameră de dezbrăcare şi aşteptare pentru pacienţi;
7) cameră pentru consultaţii medicale;
8) cameră pentru personalul medical;
9) vestiar, grup sanitar pentru personal şi grup sanitar pentru pacienţi;
10) alte încăperi tehnice necesare, în funcţie de complexitatea instalaţiei.
50. În încăperile unde se află surse de radiaţii ionizante se interzice efectuarea lucrărilor care nu sînt atribuite lor şi amplasarea utilajului care nu este prevăzut pentru îndeplinirea proceselor tehnologice planificate pentru radioterapie.
51. În încăperile destinate practicilor de radioterapie trebuie să fie instalat un sistem autonom de ventilare flux–reflux. Reciclarea aerului în aceste încăperi este interzisă.
52. Temperatura şi umiditatea aerului trebuie să fie stabile şi situate în intervalul:
1) temperatura: 20-25°С;
2) umiditatea relativă: 30-75%.
53. Pentru excluderea curenţilor de aer este necesară limitarea variaţiilor caracteristicilor parametrilor aerului, legate de sistemul de ventilaţie:
1) temperatura – pînă la 1°С/min.;
2) umiditatea relativă – pînă la10 gPa/min.;
54. Instalaţiile de colectare a aerului din atmosferă trebuie să fie instalate la o distanţă de cel puţin 15 metri pe orizontală de la instalaţiile de eliminare a aerului din încăperile de lucru.
Instalaţiile de dirijare a sistemului de ventilare trebuie să fie instalate în afara ariei canioanelor aparatelor de radioterapie.
55. Sistemele de aprovizionare cu apă şi de canalizare în încăperile secţiilor de radioterapie trebuie să corespundă cerinţelor actelor normative în vigoare.
56. Încălzirea încăperilor destinate practicilor de radioterapie trebuie să se efectueze cu agent termic sub formă de apă sau aer.
57. Securitatea electrică şi conectarea instalaţiilor, utilajelor, dispozitivelor la conturul de unire al prizei cu pămîntul în încăperile destinate practicilor de radioterapie trebuie să satisfacă cerinţele tehnicii securităţii.
Instalaţiile comunale accesibile pentru contact (caloriferele, ţevile reţelei de apă şi canalizare, încălzire) vor fi izolate cu materiale dielectrice şi nu servesc ca mijloace de unire cu pămîntul. Conectarea cablului de împămîntare cu cablul zero nu se admite.
58. În încăperile destinate practicilor de radioterapie trebuie să fie instalate prize staţionare de conectare a aparatajului de măsurare, a instalaţiilor video, de comunicare şi a instrumentelor pentru deservirea tehnică.
59. Fiecare aparat de radioterapie trebuie să fie conectat la reţeaua electrică prin intermediul unui dispozitiv comutaţional, accesul fiind comod şi sigur.
60. Pentru deconectarea aparatelor şi a altor instalaţii de la reţeaua electrică, care se află în canion şi în camera de comandă, trebuie să fie prevăzute întrerupătoare de avarie. Ele vor fi clar vizibile, uşor accesibile şi protejate de conectare întîmplătoare şi reîntoarcere automată în regimul de lucru.
Întrerupătoarele de avarie trebuie să fie instalate în afara zonelor de acţiune a fluxului direct de iradiere, pe partea interioară a peretelui sălii de proceduri, astfel încît personalului să-i fie asigurat accesul liber către ele.
61. În încăperile destinate practicilor de radioterapie, unde se efectuează lucrări cu folosirea centratoarelor optice cu laser, trebuie să fie prevăzută o iluminare artificială cu un nivel redus, în limitele a 5 – 20 lx (lux). În canioane şi camerele de comandă va fi prevăzută o iluminare de avarie de la o sursă autonomă de alimentare.
62. Lucrările de pregătire şi efectuare a procedurilor terapeutice îmbinate cu ridicarea unor părţi ale utilajului cu masa mai mare de 20 kg se efectuează cu folosirea mijloacelor mecanizate. Forţa de greutate a dispozitivelor şi accesoriilor nu trebuie să depăşească 100 N (Newton) şi înălţimea maximă de ridicare manuală de cel mult 1,5 m.
63. Echipamentul, instrumentele şi mobila trebuie să fie marcate corespunzător pentru aceste încăperi.
64. În camera de tratament a acceleratorului trebuie să fie instalat un sistem de ventilaţie prin refulare şi aspiraţie cu stimulare mecanică, destinat eliminării produselor de radioliză a aerului şi a altor substanţe toxice.
Sistemul de ventilaţie prin aspiraţie, care deserveşte camera de tratament, pentru acceleratorul de grupa 2, folosit continuu în procesele tehnologice, trebuie să fie dublat cu ventilatoare de rezervă cu o capacitate de cel puţin 1/3 din capacitatea ventilatoarelor de bază. Ventilatoarele de rezervă vor fi utilate cu sisteme automate de conectare în cazul ieşirii din funcţiune sau opririi spontane a ventilatoarelor de bază. Timpul de lucru al sistemului de ventilaţie de rezervă va asigura finalizarea procedurii de radioterapie, dar nu mai mult de 1/2 din schimbul de lucru. În acest timp trebuie să fie luate toate măsurile pentru restabilirea funcţionării normale a sistemului de ventilaţie de bază. Exploatarea ulterioară a acceleratorului poate fi reluată numai după restabilirea lui deplină şi punerea în funcţiune a sistemului de ventilare de bază.
65. Sistemele de ventilaţie din camera de tratament trebuie să asigure diminuarea concentraţiilor substanţelor toxice pînă la valorile admisibile la finalizarea funcţionării acceleratorului sau pînă la terminarea perioadei de interdicţie. În camera de tratament trebuie să fie asigurată rarefierea aerului de cel puţin 49 Pa (Pascal). În toate cazurile trebuie să fie asigurat un flux de aer din încăperile adiacente camerei de tratament.
66. Necesitatea filtrării aerului eliminat din camera de tratament se stabileşte la stadiul de proiectare. Se permite eliminarea aerului în atmosferă fără filtrare, dacă prin calcule este demonstrat că substanţele nocive eliminate se dispersează în atmosferă pînă la valori admisibile pentru cele mai nefavorabile condiţii meteorologice a spaţiilor de amplasare a acceleratorului.
CAPITOLUL III
CERINŢE PRIVIND RADIOPROTECŢIA ÎNCĂPERILOR
DESTINATE PRACTICILOR DE RADIOTERAPIE
67. Radioprotecţia încăperilor destinate practicilor de radioterapie trebuie să se calculeze şi să se proiecteze de către o organizaţie de proiectare autorizată, conform legislaţiei în domeniu. Configurarea, materialul şi grosimea protecţiei staţionare trebuie să asigure respectarea dozelor-limită pentru lucrătorii expuşi profesional la radiaţii ionizante şi populaţie conform NFRP-2000.CERINŢE PRIVIND RADIOPROTECŢIA ÎNCĂPERILOR
DESTINATE PRACTICILOR DE RADIOTERAPIE
68. La etapa de proiectare a secţiei de radioterapie care utilizează instalaţii de radioterapie trebuie să fie asigurate măsurile necesare optimizării protecţiei şi limitării dozelor, în scopul îndeplinirii cerinţelor de radioprotecţie şi securitate radiologică.
69. Componenţa şi suprafaţa încăperilor pot fi înaintate de firma producătoare sub formă de propunere la proiect, care este luată în considerare la elaborarea proiectului, dar nu-l substituie. Proiectul secţiei (cabinetului) trebuie să ia în considerare clasificarea zonelor, tipul activităţii şi instalaţiile de radioterapie care se preconizează să fie utilizate.
70. Solicitantul de autorizaţie, titularul de autorizaţie trebuie să stabilească suprafaţa zonelor controlate şi supravegheate, luînd în considerare limitele reale de expunere şi mărimea expunerii potenţiale. Limitele zonei controlate trebuie să fie marcate cu inscripţii speciale şi semnul pericolului radioactiv. Zona controlată trebuie să fie delimitată şi accesibilă exclusiv persoanelor instruite corespunzător şi controlată conform unor proceduri scrise elaborate de titularul de autorizaţie.
Se va afişa obligatoriu simbolul „Pericol de radiaţii ionizante” la fiecare intrare în camera de tratament, de simulare şi la depozitul de surse. La intrarea în zona controlată se afişează obligatoriu etichete cu inscripţia „zonă controlată”, cu informaţii vizuale despre natura surselor şi riscurile asociate.
Ori de cîte ori există un risc considerabil de contaminare radioactivă, trebuie luate măsuri speciale, legate inclusiv de accesul, ieşirea persoanelor şi a bunurilor.
Pentru zona supravegheată, dacă este cazul, se amplasează panouri care indică tipul zonei, natura surselor şi riscurile inerente acestora. Dacă este cazul, se stabilesc norme de lucru corespunzătoare riscului radioactiv asociat surselor şi operaţiunilor implicate.
71. Dacă încăperile destinate practicilor de radioterapie se află nemijlocit la suprafaţa solului, protecţia în această direcţie nu se prevede. Cînd tavanul încăperilor destinate practicilor de radioterapie se află nemijlocit sub acoperiş, protecţia planşeului de beton se determină la proiectare, luînd în considerare timpul de aflare a lucrătorilor antrenaţi la alte lucrări în timpul şedinţei de iradiere.
72. Calculul protecţiei se efectuează în flux direct de iradiere, ţinînd cont de radiaţiile împrăştiate în materialul planşeului şi în aer.
73. În camerele de tratament pentru amplasarea aparatelor de gamaterapie, destinate aplicaţiei la distanţă sau superficiale, nu trebuie să existe goluri pentru ferestre. Pereţii şi tavanul vor fi acoperiţi cu materiale slab absorbante. Duşumeaua va fi acoperită cu materiale dielectrice şi slab absorbante. Intrarea în camerele de tratament trebuie să fie efectuată sub formă de labirint.
Toate golurile, canalele tehnologice şi de comunicare trebuie să fie proiectate sub unghi în aşa mod încît eficacitatea protecţiei, calculată în locurile lor de amplasare, să nu fie mai mică decît cea calculată la restul protecţiei staţionare.
74. Ferestrele protectoare de vizualizare în încăperile preoperatorii pentru radioterapie nu trebuie să se afle în flux direct de iradiere, în toate poziţiile posibile ale sursei.
75. Calculul protecţiei staţionare a cabinetelor preoperatorii utilate cu simulatoare cu raze-X sau cu simulatoare tomografice trebuie efectuat conform cerinţelor privind instalarea, exploatarea cabinetelor şi aparatelor de radiodiagnostic.
76. Pereţii depozitului de stocare a surselor radioactive cu debit mic de doză din componenţa blocului pentru aplicarea superficială nu necesită protecţie suplimentară, deoarece, la păstrarea corectă a surselor cu activitate mică în seiful de protecţie, nivelul necesar de protecţie pentru lucrătorii expuşi profesional este asigurat.
77. Depozitul de surse radioactive care poate fi în afara spaţiului sau în spaţiul existent al camerei de stocare şi de pregătire a surselor trebuie să fie prevăzut cu:
1) sistem de închidere corespunzător;
2) sistem de protecţie fizică şi de securitate radiologică a surselor radioactive;
3) marcaje corespunzătoare de zonă controlată;
4) sistem de avertizare a nivelului de radiaţii;
5) sistem de alarmă şi avertizare de incendiu.
78. La proiectarea camerelor pentru plasarea maximum a doi pacienţi supuşi aplicaţiilor de brachiterapie cu surse cu debitul dozei mic, în nemijlocita apropiere a paturilor trebuie să fie instalate bariere de radioprotecţie. Decizia privind instalarea barierelor, configurarea, materialul şi grosimea lor se coordonează cu ANRANR şi SSSSP. La baza proiectării stă principiul de optimizare a iradierii, prin aceasta obţinîndu-se diminuarea iradierii pentru fiecare bolnav/pacient din aceeaşi încăpere.
79. Trebuie să fie prevăzute ecrane corespunzătoare mobile pentru protecţia lucrătorilor expuşi profesional şi a vizitatorilor pacienţilor de brachiterapie. Înainte de începerea tratamentului, cît mai aproape de patul pacientului trebuie să fie plasate ecrane mobile, astfel încît expunerea personalului medical să fie minimă.
80. La proiectarea protecţiei staţionare a cabinetelor destinate aplicaţiilor superficiale cu debit de doză mare, calculele se efectuează reieşind din geometria poziţionării surselor în poziţiile lor maxime, definite de construcţia aparatului gamaterapeutic şi de amplasarea lui în cabinet. Spre deosebire de aparatele cu aplicaţie la distanţă, sursa aparatelor cu aplicaţie superficială cu debit de doză mare nu este fixată rigid şi nu se colimează, din care cauză calculul protecţiei pereţilor şi tavanului trebuie să se efectueze pentru iradierea iniţială neîmprăştiată, la fel ca şi pentru barierele primare de protecţie.
81. La proiectarea radioprotecţiei din materiale grele (plumb, wolfram), suprafeţele acestora vor fi căptuşite cu ecrane din materiale uşoare (aluminiu sau alte materiale), pentru diminuarea intensităţii iradierii de frînare. În acelaşi timp, dacă radioprotecţia locală este efectuată din blocuri de protecţie demontabile, trebuie să fie prevăzută imposibilitatea conectării instalaţiilor în caz de instalare incorectă a blocurilor.
82. Debitul dozei de la aparatele gama-terapeutice cu surse închise de iradiere nu trebuie să depăşească 20 µGy/oră (µSv/oră) la distanţa de 1m de suprafaţa blocului de protecţie, aflate în poziţie de păstrare.
83. Mijloacele staţionare de protecţie (pereţii, duşumeaua, tavanul, uşile de protecţie) trebuie să asigure diminuarea iradierii în afara cabinetului radioterapeutic pînă la un nivel la care nu va fi depăşită doza-limită pentru categoria corespunzătoare a persoanelor expuse iradierii.
CAPITOLUL IV
CERINŢE PRIVIND AMENAJAREA ŞI ORGANIZAREA
ACTIVITĂŢII ÎN SECŢIILE DE RADIOTERAPIE
84. Uşa de intrare în canion trebuie să corespundă următoarelor cerinţe:CERINŢE PRIVIND AMENAJAREA ŞI ORGANIZAREA
ACTIVITĂŢII ÎN SECŢIILE DE RADIOTERAPIE
1) deschiderea şi închiderea uşoară;
2) materialul şi grosimea uşii trebuie să asigure ca în camera de comandă dozele-limită pentru lucrătorii expuşi profesional să nu fie depăşite. Această cerinţă va fi asigurată, în principal, prin configurarea labirintului de protecţie în canion şi mai puţin prin construcţia uşii;
3) pe uşa de intrare la loc vizibil va fi amenajat simbolul „Pericol de radiaţii ionizante”;
4) uşa de intrare trebuie să se deschidă din interiorul canionului, pentru evitarea unor urgenţe radiologice în canion în timpul procedurii de radioterapie, precum şi a suprairadierii accidentale a lucrătorilor expuşi profesional
85. La intrarea în canion trebuie să fie instalate nu mai puţin de două sisteme de blocare, care cuplează uşa cu aparatul de radioterapie şi sistemul care conectează mecanismul de deschidere a uşii cu debitul de doză. Producătorul instalaţiei de radioterapie este obligat să prezinte utilizatorului schemele de montare a sistemului de blocare a aparatului.
86. Sistemele de blocare trebuie să asigure următoarele cerinţe:
1) blocarea uşii în regim de iradiere, care acţionează la semnalul aparatului şi la aparatura de control a debitului de doză;
2) blocarea conectării regimului de iradiere la deschiderea uşii;
3) deconectarea şi blocarea regimului de iradiere a aparatului la oprirea sistemului de blocare;
4) intersectarea fluxului de iradiere sau reîntoarcerea sursei de iradiere din cupola aparatului de radioterapie în camera de păstrare (depozit) la deschiderea uşii în canion, la modificarea parametrilor de iradiere care nu se încadrează în limitele stabilite pentru procedura de iradiere concretă, deconectarea sursei de alimentare şi apariţia unui pericol pentru pacient cauzat de părţile mobile ale aparatului;
5) conectarea repetată a fluxului de iradiere trebuie efectuată numai la închiderea finală a uşii şi restartarea butonului de pe consola de comandă, cu condiţia ca parametrii de operare să nu fie schimbaţi sau reselectaţi;
6) garanţia împotriva oricăror defecţiuni tehnice.
87. În canion trebuie instalat un buton de deconectare de urgenţă a aparatului şi de blocare a uşii, accesul liber către buton fiind asigurat fără necesitatea intersectării fluxului primar de iradiere în orice poziţie a cupolei aparatului relativ cu pacientul supus iradierii. De asemenea, un buton de deconectare de urgenţă trebuie să fie instalat şi pe consola de comandă.
88. Blocarea mecanică sau electromecanică a uşii de intrare în canion nu se permite.
89. Sistemul de semnalizare trebuie să asigure personalul cu avertizoare luminoase, audio, video referitor la poziţia sursei aparatului de radioterapie.
În timpul lucrului aparatului de radioterapie pe consola de comandă, la intrarea în camera de tratament, în labirintul de protecţie şi canion trebuie să funcţioneze semnalizatoarele luminoase de avertizare privind prezenţa şi poziţia de lucru a sursei, conectarea iradierii. Semnalizatoarele luminoase trebuie instalate în cîmpul vizibil al lucrătorilor expuşi profesional şi pacientului.
90. Semnalizatoarele audio vor informa despre:
1) conectarea preventivă a regimului de iradiere;
2) începutul procedurii de radioterapie;
3) ieşirea neautorizată din zona „activă” a pacientului supus aplicaţiilor interstiţiale.
91. Informarea vizuală trebuie asigurată prin amplasarea semnalizatoarelor de avertizare şi interzicere, inclusiv „Pericol de radiaţii ionizante”, „Nu intraţi”, „Nu conectaţi”.
92. Controlul sistemelor de blocare şi semnalizare se desfăşoară în corespundere cu buletinele stabilite de control al calităţii aparatelor de radioterapie. Necorespunderile sistemelor de blocare şi semnalizare se înregistrează în registrul de lucru al operatorului şi se înlătură imediat.
93. În canionul pentru iradiere terapeutică, la distanţă trebuie să fie montate:
1) dispozitivul pentru fixarea pe perete a unui sistem de centrare cu laser în isocentrul cîmpului de iradiere;
29 dispozitivul pentru supraveghere video a bolnavilor, care trebuie să cuprindă tot spaţiul canionului;
3) dispozitivul de comunicare reciprocă între pacient şi operatorul care execută iradierea;
4) monitorul de supraveghere a radiaţiilor pentru semnalizarea depăşirii nivelului debitului de doză conectat la avertizorul luminos şi la blocarea automată a uşii; monitorul trebuie să fie dotat cu surse de alimentare electrice neîntrerupte; datele de pe monitor ar trebui să fie clar vizibile nemijlocit la intrarea în labirintul de protecţie;
5) dispozitivul pentru reglarea lentă a nivelului iluminării;
6) sistemul autonom de iluminare de avarie.
94. Dotarea încăperilor destinate practicilor de radioterapie superficiale cu debit mare de doză trebuie să corespundă următoarelor cerinţe:
1) camera de comandă şi canionul trebuie să fie dotate cu un sistem video de supraveghere a pacientului şi cu un dispozitiv de comunicare reciprocă;
2) în camera de comandă pot fi amplasate un negatoscop pentru examinarea radiofotografiilor şi un videoterminal pentru examinarea imaginilor tomografice, ultrasonografice şi alte descrieri medicale;
3) trebuie să fie montate instalaţii pentru înlăturarea de urgenţă a surselor din corpul pacientului în containerul de păstrare temporară, dacă sursa nu poate fi extrasă în regim normal de lucru;
4) pe uşa de intrare trebuie să fie instalat un sistem de blocare, care va reîntoarce automat sursa în containerul de păstrare a aparatului la deschiderea neautorizată a uşii, precum şi un avertizor luminos de prezenţă a radiaţiilor;
5) pe suprafaţa externă a uşii trebuie să fie plasat simbolul „Pericol de radiaţii ionizante”, cu indicarea tipului radionuclidului şi activitatea nominală.
95. În canion trebuie să fie instalat un monitor de supraveghere a radiaţiilor cu sursă electrică neîntreruptă pentru semnalizarea depăşirii nivelului debitului de doză, conectat la avertizorul luminos şi la blocarea automată a uşii.
96. În timpul iradierii pacienţilor nu se permite efectuarea altor operaţii neprevăzute de procesul tehnologic, dacă aceste acţiuni nu sînt orientate spre luarea măsurilor de prevenire a situaţiilor de urgenţe, care ameninţă viaţa şi sănătatea pacienţilor şi a lucrătorilor expuşi profesional.
97. Lucrările cu sursele de radiaţii ionizante prin introducerea lor manuală în organismul pacientului trebuie să se desfăşoare prin aplicarea aparatajului tehnologic şi instrumental de la distanţă.
98. Iradierea este efectuată numai la închiderea deplină a uşii canionului, care este controlată de sistemul de blocare a uşii. În timpul procedurii de iradiere, în canion sau în salonul „activ” trebuie să se afle numai pacientul, accesul altor persoane este interzis.
99. Dispozitivele auxiliare şi accesoriile aparatelor radioterapeutice (blocuri, filtre, sisteme de imobilizare, endostate) trebuie amplasate într-un loc accesibil şi comod, pentru deplasarea lor înspre şi dinspre pacient. Nu se permite prezenţa suprafeţelor deschise ce conţin plumb.
100. Locurile de muncă în încăperile destinate practicilor de radioterapie trebuie organizate astfel încît efectuarea procedurilor de iradiere să asigure o expunere minim posibilă a lucrătorilor expuşi profesional, cu vizualizarea permanentă şi controlul instrumental al poziţiei surselor de iradiere.
Locul de muncă al operatorului aparatului de radioterapie în camera de comandă trebuie să fie amplasat în aşa mod încît uşa de intrare în canion şi toate semnalele de avertizare să fie permanent în vizorul operatorului.
101. Lucrările de reparaţie şi profilactice trebuie să fie efectuate de către cel puţin două persoane, care deţin permis de activitate în domeniu. Acest fapt este determinat de complexitatea lucrărilor, efortul fizic şi riscul potenţial de suprairadiere a acestor persoane. În timpul lucrărilor trebuie să fie utilizate mijloace de protecţie colective şi individuale, care sînt determinate de caracterul lucrărilor.
Se interzice aflarea persoanelor în încăperile unde se desfăşoară lucrări de reglare, reparaţie şi profilactice, inclusiv a lucrătorilor expuşi profesional care nu sînt implicaţi în aceste procese.
102. Primirea, păstrarea, transportarea şi evidenţa surselor de iradiere în secţiile de radioterapie trebuie să corespundă cerinţelor actelor normative în vigoare.
103. În subdiviziunile de radioterapie trebuie să fie asigurate toate condiţiile de primire, păstrare, aplicare, consum şi decontare a surselor de iradiere, pentru excluderea folosirii lor neautorizate.
Transportarea surselor de iradiere în încăperile destinate practicilor de radioterapie şi pe teritoriul instituţiei medicale trebuie efectuată în containere de protecţie, cu respectarea măsurilor de radioprotecţie.
104. Sursele de iradiere trebuie să fie păstrate în încăperi special amenajate, depozite, seifuri şi containere de protecţie. Depozitul surselor de iradiere trebuie să fie echipat cu semnalizare de pază. În depozit trebuie să fie afişată schema de amplasare a surselor de iradiere.
Activitatea sumară a surselor de iradiere, care se află în depozit, nu trebuie să depăşească valorile indicate în adeverinţa de înregistrare, avizele sanitare şi autorizaţiile sanitare de funcţionare.
105. Eliberarea surselor de iradiere din depozit trebuie efectuată de către persoana responsabilă, în baza cererii, şi este fixată în registrul de evidenţă a surselor.
Sursele de iradiere neutilizabile în calitate de deşeuri radioactive solide se decontează şi se predau la stocare către un operator de deşeuri autorizat în baza avizului de transfer, eliberat de ANRANR. Alte surse scoase din utilizare vor fi returnate furnizorului sau transferate către un deţinător autorizat în baza avizului de export, eliberat de ANRANR.
106. În secţiile de radioterapie trebuie să fie verificate metrologic următoarele:
1) sursele de radiaţii;
2) aparatele dozimetrice şi radiometrice, folosite la determinarea activităţii surselor, dozei de radiaţii şi debitului de doză;
3) aparatele de control şi de măsurare incluse în aparatele de radioterapie;
4) mijloacele de măsurare utilizate la controlul sistemelor de alimentare cu curent electric, prizelor de unire cu pămîntul, ventilaţiei.
Capitolul V
CERINŢE PRIVIND AMENAJAREA ŞI EXPLOATAREA
ACCELERATORILOR DE ELECTRONI
107. În timpul funcţionării acceleratorului, factorii radiologici cu impact negativ pentru sănătate sînt:CERINŢE PRIVIND AMENAJAREA ŞI EXPLOATAREA
ACCELERATORILOR DE ELECTRONI
1) eliberarea din accelerator a fluxurilor de electroni acceleraţi;
2) radiaţia de frînare, care apare la interacţiunea electronilor acceleraţi cu mediul ambiant;
3) fotoneutronii, care apar la interacţiunea radiaţiei de frînare cu energii înalte cu nucleele materialelor mediului ambiant;
4) alte tipuri de radiaţii ionizante, care apar la interacţiunea electronilor şi radiaţiilor de frînare cu nucleele materialelor mediului ambiant;
5) contaminarea radioactivă nefixată a mediului ambiant în camera de tratament, care apare ca urmare a activării prafului, metalelor, evaporarea materialelor activate ale ţintei şi acceleratorului sub acţiunea fluxului de electroni, efectuării procedurilor de iradiere;
6) gazele radioactive şi aerosolii formaţi ca urmare a iradierii aerului şi a materialelor infiltrate din obiectele iradiate, de asemenea din apa activată, care răceşte părţile componente ale acceleratorului;
7) razele X neutilizate de la aparatajul electronic de tensiune înaltă al acceleratorului.
108. În timpul funcţionării acceleratorului, factorii neradiaţionali cu impact negativ sînt:
1) degajarea termică de la utilaje şi comunicaţii (magneţi, cabluri electrice);
2) ozonul şi oxizii de azot, formaţi în urma radiolizei aerului sub acţiunea radiaţiilor;
3) cîmpurile electromagnetice de frecvenţă înaltă produse de sistemele de alimentare şi cîmpurile electromagnetice constante;
4) zgomotul produs de aparataj;
5) materialele toxice emanate la iradierea materialelor;
6) tensiunea înaltă;
7) iradierea LASER.
109. În funcţie de parametrii fluxului de electroni, acceleratoarele se împart în două grupe:
1) grupa 1 – acceleratoarele cu energia maximă a particulelor accelerate mai mică sau egală cu 10 MeV(megaelectron-Volt);
2) grupa 2 – acceleratoarele cu energia maximă a particulelor accelerate mai mare de 10 MeV.
110. Pentru accelerator trebuie să fie prevăzute următoarele suprafeţe ale încăperilor:
camera de tratament – cel puţin 40 m2;
camera de comandă – cel puţin 15 m2.
111. Se permite amplasarea utilajelor de tensiune înaltă în subsoluri şi demisoluri, cu condiţia amplasării camerei de tratament la etajul 1.
112. Schimbătorii de căldură şi alte utilaje, care asigură funcţionarea normală a acceleratorului, pot fi amplasaţi în subsol sau nemijlocit sub duşumeaua camerei de tratament. În acest caz intrarea în această încăpere este permisă numai din camera de tratament.
113. Materialele de radioprotecţie ale acceleratorului trebuie să asigure o atenuare efectivă a fluxurilor de electroni acceleraţi şi a radiaţiilor secundare (de frînare, cu neutroni şi altele), precum şi atenuarea radiaţiei de fugă.
La accelerator trebuie să fie asigurată protecţia împotriva cîmpurilor electromagnetice de frecvenţă înaltă şi supraînaltă, precum şi a cîmpurilor electromagnetice constante.
114. În construcţia părţilor componente ale acceleratorului trebuie să fie prevăzute elemente de radioprotecţie şi accesorii auxiliare, dispozitive de protecţie a lucrătorilor expuşi profesional (borne de ieşire a mecanismelor de reglare, cleme de conectare a aparatelor de control pe panoul frontal al blocurilor, protecţie locală).
115. Titularul de autorizaţie este obligat să organizeze controlul asupra concentraţiilor materialelor toxice şi nocive, care se formează în urma funcţionării acceleratorului în aerul ambiant al încăperilor destinate procedurilor de radioterаpie şi în alte încăperi (volumul şi procedeele controlului trebuie să fie prevăzute la elaborarea proiectului de instalare a acceleratorului), de asemenea teste asupra stării funcţionale şi eficacităţii sistemului de ventilare.
116. Volumul, tipul şi periodicitatea controlului radiologic, evidenţa şi ordinea înregistrării rezultatelor se stabilesc la etapa de proiectare a acceleratorului.
117. Sistemul controlului radiologic la exploatarea acceleratorului trebuie să includă:
1) controlul dozimetric staţionar al nivelurilor radiaţiilor ionizante (electroni, radiaţii de frînare);
2) monitoringul dozimetric individual al dozelor individuale în cazul lucrătorilor expuşi profesional;
3) controlul periodic al nivelurilor radiaţiilor ionizante în zonele de pericol radiologic, la suprafaţa exterioară a barierelor de protecţie, la locurile de muncă ale lucrătorilor expuşi profesional şi în încăperile adiacente;
4) controlul dozimetric în toate cazurile de modificare a regimurilor de exploatare şi a elementelor constructive ale barierelor de protecţie;
5) controlul debitului dozei materialelor de construcţie activate în procesul de funcţionare a acceleratorului;
6) controlul de funcţionare a sistemelor de blocare şi semnalizare.
Rezultatele controlului radiologic trebuie să fie înscrise în registre speciale.
118. Pentru acceleratoarele la care se folosesc ţinte din beriliu şi tritiu trebuie să fie efectuat controlul radiologic periodic al fluxurilor de neutroni, nivelelor de contaminare radioactivă a mediului, îmbrăcămintei şi pielii lucrătorilor expuşi profesional, precum şi controlul colectării, depozitării temporare şi eliminării deşeurilor radioactive. Periodicitatea controlului radiologic se stabileşte de către serviciul de radioprotecţie şi securitate radiologică al instituţiei, în coordonare cu ANRANR şi SSSSP.
119. Lucrările de punere în funcţiune şi de ajustare a acceleratorului se efectuează pînă la primirea în exploatare, cu condiţia respectării cerinţelor de radioprotecţie şi securitate radiologică. O atenţie deosebită trebuie să fie acordată funcţionării în siguranţă a sistemelor de control radiologic, de blocare, de semnalizare şi de ventilare a încăperilor. Lucrările de punere în funcţiune şi de ajustare, instrucţiunea de efectuare a acestora trebuie să fie efectuate conform unui program aprobat de titularul de autorizaţie şi coordonat cu SSSSP şi ANRANR.
120. La fiecare etapă de exploatare a acceleratorului se măsoară nivelurile de expunere la suprafeţele exterioare ale protecţiei şi se determină zona supravegheată.
121. Se efectuează măsurătorile dozimetrice detaliate pentru distribuirea cîmpurilor de expunere (cartogramele cîmpurilor de doze) în camera de tratament şi în încăperile adiacente. La efectuarea măsurătorilor dozimetrice, o atenţie deosebită va fi acordată locurilor de trecere a canalelor tehnologice.
122. La acceleratoarele din grupa 2 lucrările de punere în funcţiune şi de ajustare trebuie să fie efectuate numai la prezenţa permisului de exercitare şi sub supravegherea nemijlocită a reprezentantului serviciului de radioprotecţie şi securitate radiologică a instituţiei.
123. Lucrările de punere în funcţiune, de ajustare, de reparaţie şi profilactice la acceleratori trebuie să fie efectuate de către o instituţie specializată sau o persoanăautorizată în modul stabilit în domeniu. Se permite efectuarea acestor servicii de către personalul instituţiei special instruit, care deţine instrucţiunea detaliată a tehnologiilor de efectuare a lucrărilor în condiţii de radioprotecţie şi securitate radiologică. Personalul care efectuează aceste lucrări trebuie să fie asigurat cu mijloace de protecţie individuală şi dozimetre individuale.
CAPITOLUL VI
CONTROLUL ASIGURĂRII RADIOPROTECŢIEI
ÎN SECŢIILE DE RADIOTERAPIE
124. Controlul asigurării radioprotecţiei se efectuează de către serviciul sau responsabilul de radioprotecţie şi securitate radiologică al instituţiei medicale ori în baza unui acord de către o instituţie abilitată pentru efectuarea controlului radiologic instrumental.CONTROLUL ASIGURĂRII RADIOPROTECŢIEI
ÎN SECŢIILE DE RADIOTERAPIE
Serviciul de radioprotecţie şi securitate radiologică se creează luînd în considerare volumul şi caracterul activităţii instituţiei. Regulamentul serviciului de radioprotecţie şi securitate radiologică (responsabil de control) este aprobat de conducătorul instituţiei. Serviciul menţionat sau persoana responsabilă de radioprotecţie a organizaţiei trebuie să fie subordonat la nivel de administraţie a instituţiei, dar, în orice caz, la un nivel mai înalt decît conducerea blocului de radioterapie.
125. Obiectele supuse controlului din secţiile de radioterapie sînt:
1) încăperile şi locurile de muncă;
2) echipamentul de protecţie radiologică, utilajul tehnologic şi medical;
3) procesele tehnologice de radioterapie.
126. În funcţie de caracterul lucrărilor efectuate şi al surselor utilizate, controlul radiologic trebuie se includă:
1) controlul dozimetric individual al lucrătorilor expuşi profesional;
2) măsurarea şi evaluarea debitului dozelor de iradiere gama la locurile de muncă ale lucrătorilor expuşi profesional, în încăperile învecinate şi pe teritoriile adiacente;
3) controlul unor contaminări radioactive potenţiale de la sursele închise şi controlul etanşeităţii protecţiei;
4) controlul eficienţei instrumentelor de radioprotecţie, inclusiv protecţia cupolei instalaţiei de radioterapie, a containerelor de protecţie pentru transportare şi a seifurilor.
127. Planul de efectuare a controlului trebuie să fie determinat pentru fiecare direcţie, aprobat de administraţia instituţiei medicale şi coordonat cu ANRANR şi SSSSP.
Planul controlului radiologic trebuie se includă volumul, periodicitatea, punctele concrete de efectuare a măsurătorilor, plasate pe schema încăperilor secţiei de radioterapie. La necesitate (reparaţie, reconstruire a încăperilor şi a echipamentului, tehnologii noi, situaţii de accidente), în planul de efectuare a controlului, în coordonare cu administraţia instituţiei medicale, se includ modificările necesare.
128. Persoanele responsabile de efectuarea controlului radiologic au dreptul să întrerupă temporar activitatea cu sursele de radiaţii ionizante în caz de depistare a încălcărilor cerinţelor şi instrucţiunilor din domeniul asigurării radioprotecţiei şi securităţii radiologice, pînă la eliminarea deficienţelor depistate.
Controlul trebuie efectuat atît conform planului, cît şi în mod selectiv, inclusiv în cazul devierilor de la procesul tehnologic, presupunerii unor abateri, încălcări de la efectuarea lucrărilor şi la apariţia unor situaţii de accident. Datele privind controlul curent şi repararea echipamentelor se înregistrează în registrul de control tehnic al instalaţiei aflat la locul amplasării instalaţiei în secţia de radioterapie la responsabilul de radioprotecţie a instituţiei medicale.
129. În timpul implementării noilor metode, tehnologii şi echipamente de radioterapie, controlul radiologic trebuie să se efectueze zilnic timp de 2-3 săptămîni. Aparatele pentru efectuarea controlului radiologic se supun anual controlului metrologic de stat.
130. Debitul dozelor de expunere a lucrătorilor expuşi profesional şi a pacienţilor se determină luînd în considerare particularităţile proceselor tehnologice în domeniul radioterapiei, în corespundere cu cerinţele documentelor normative în vigoare.
131. Înregistrarea dozelor de expunere a lucrătorilor expuşi profesional se efectuează:
1) de la expunere externă – prin utilizarea dozimetrelor individuale;
2) de la expunerea internă posibilă în caz de accidente radiologice cu deermetizarea sursei închise – prin metode de radiometrie directă a întregului corp sau radiometrie a probelor de sînge şi a excretelor in vitro.
Înregistrarea dozelor de iradiere a pacienţilor se efectuează:
1) prin metode de calcul la planificarea dozimetrică a radioterapiei;
2) prin instrumente şi metode de control dozimetric in vivo.
132. Pentru înregistrarea expunerii externe a lucrătorilor expuşi profesional se utilizează dozimetre individuale plasate la nivelul pieptului.
133. Administraţia instituţiei medicale asigură accesul liber al angajaţilor care efectuează controlul radiologic în toate încăperile supuse verificării. Controlul radiologic se efectuează în prezenţa administraţiei instituţiei sau a persoanei desemnate de către administraţie.
134. Rezultatele tuturor tipurilor de control radiologic trebuie să fie înregistrate în registrul aflat la responsabilul de radioprotecţie al instituţiei medicale, indicîndu-se planul încăperilor secţiei de radioterapie şi amplasarea surselor de iradiere şi a punctelor de măsurare.
Rezultatele controlului radiologic trebuie să fie comparate cu valorile dozelor-limită stabilite de NFRP-2000 şi cu nivelele de referinţă de expunere profesională. În cazul înregistrării dozelor care depăşesc nivelurile de referinţă, administraţia instituţiei medicale analizează situaţia şi informează despre depăşirile depistate SSSSP şi ANRANR.
CAPITOLUL VII
RADIOPROTECŢIA LUCRĂTORILOR EXPUŞI
PROFESIONAL
135. La exploatarea aparatelor de radioterapie sînt admise persoanele care au împlinit vîrsta de 18 ani şi sînt clasificate ca lucrători expuşi profesional, au studii corespunzătoare în domeniu, au fost instruite şi li s-au evaluat cunoştinţele referitoare la actele normative şi instrucţiunile în vigoare, care dau dreptul de activitate în domeniul radioterapiei.RADIOPROTECŢIA LUCRĂTORILOR EXPUŞI
PROFESIONAL
136. La monitorizarea şi supravegherea locurilor şi condiţiilor de muncă, lucrătorii expuşi profesional la radiaţii ionizante se împart în:
1) lucrători expuşi profesional de categoria A – persoanele care lucrează cu surse de radiaţii ionizante, inclusiv persoanele care efectuează controlul radiologic, care pot primi o doză efectivă mai mare de 6 mSv/an sau o doză echivalentă mai mare de 3/10 din dozele-limită pentru cristalin, piele şi extremităţi;
2) lucrători expuşi profesional de categoria B – persoanele expuse la radiaţii ionizante, care nu se încadrează în categoria A şi care primesc doze efective sau echivalente inferioare celor atribuite personalului de categoria A;
Lista lucrătorilor expuşi profesional este aprobată de către administraţia instituţiei medicale.
137. Administraţia instituţiei medicale este obligată să organizeze efectuarea examenului medical obligatoriu pînă la angajarea în cîmpul muncii şi periodic (o dată pe an) al lucrătorilor expuşi profesional. În cîmpul muncii se admit persoanele care nu au contraindicaţii medicale. Această cerinţă se răsfrînge şi asupra persoanelor ce sînt admise la cursurile de specializare, perfecţionare, a rezidenţilor şi a celor ce pregătesc cadre pentru activitatea în secţiile de radioterapie.
138. Îndată ce o femeie expusă profesional ia cunoştinţă de faptul că este gravidă, ea trebuie să informeze în scris titularul de autorizaţie despre acest fapt, precum şi medicul abilitat cu supravegherea medicală a lucrătorilor expuşi profesional. Titularul de autorizaţie va lua imediat toate măsurile pentru a asigura protecţia fătului la nivelul de doză prevăzut pentru populaţie.
139. Condiţiile de lucru ale femeii gravide expuse profesional trebuie să asigure ca doza efectivă primită de făt să fie la cel mai scăzut nivel posibil, fără să depăşească 1 mSv pe toată perioada de graviditate rămasă. Din momentul în care o femeie anunţă administraţia instituţiei medicale că alăptează, ea nu mai poate fi atrasă în activităţi care presupun un risc ridicat de expuneri la radiaţii ionizante.
140. În cazul unei expuneri accidentale la doze mari de radiaţii se efectuează investigaţiile şi măsurătorile instrumentale pentru elucidarea cauzelor acestor expuneri, ale căror rezultate trebuie înregistrate într-un raport de investigare. Raportul de investigare va purta semnătura responsabilului de radioprotecţie şi securitate radiologică, a expertului atestat în radioprotecţie, iar măsurile corective şi preventive vor fi acceptate prin semnătură de către titularul de autorizaţie.
141. În instituţia medicală se asigură obligatoriu un sistem de instruire şi evaluare a cunoştinţelor referitor la tehnica securităţii şi a radioprotecţiei, care va include:
1) instruirea introductivă – la angajarea în cîmpul muncii;
2) instruirea primară – la locul de muncă;
3) instruirea repetată – nu mai rar de 2 ori pe an;
4) instruirea neplanificată – la schimbarea caracterului activităţii (schimbarea instalaţiei şi a utilajului), implementarea unor metode noi de cercetare şi/sau după urgenţele radiologice (incidente, accidente).
142. Persoanele care se află la stagierea practică şi la perfecţionare în secţiile de radioterapie, inclusiv studenţii din instituţiile medicalele de învăţămînt, vor fi admise numai după instruirea introductivă şi primară privind securitatea radiologică şi protecţia muncii. Lecţiile de instruire a lucrătorilor expuşi profesional referitor la securitatea muncii vor fi înregistrate într-un registru special.
143. La efectuarea procedurilor de radioterapie, măsurile de bază de asigurare a radioprotecţiei sînt:
1) alegerea corectă a amplasării încăperilor destinate practicilor de radioterapie, a configuraţiei şi dimensiunilor camerelor de tratament, a materialelor şi grosimilor pereţilor de protecţie, selectarea unei geometrii şi a dimensiunilor adecvate ale labirintului de protecţie;
2) organizarea corectă a proceselor tehnologice preoperatorii şi planificarea radioterapiei bolnavilor;
3) excluderea aflării lucrătorilor expuşi profesional în labirint în timpul procesului de iradiere a bolnavului sau al efectuării lucrărilor de reparaţie, reglare, verificare, calibrare a aparatajului şi a instalaţiilor, cînd este conectat fluxul de iradiere;
4) excluderea şi prevenirea iradierii accidentale în timpul efectuării lucrărilor enumerate mai sus, în cazul conectării neprevăzute sau întîmplătoare a fluxului de iradiere;
5) aplicarea principiilor de bază ale radioprotecţiei (protecţia prin timp, distanţă, ecranare) în timpul iradierii radioterapeutice în cadrul aplicaţiilor interstiţiale şi intracavitare;
6) asigurarea informaţiei depline privind starea radioprotecţiei în încăperile destinate practicilor de radioterapie;
7) respectarea nivelurilor de control stabilite pentru lucrătorii expuşi profesional;
8) executarea controlului dozimetric al nivelurilor de expunere externă pentru lucrătorii expuşi profesional.
144. În încăperile destinate practicilor de radioterapie trebuie să fie utilizate următoarele mijloace colective de protecţie:
1) protecţia proprie a aparatelor de radioterapie;
2) mijloace fixe de protecţie (pereţii, duşumeaua, tavanul, labirinturile, uşile de protecţie, barierele de protecţie);
3) instalaţii tehnologice de protecţie (bariere de protecţie, ecrane, boxe, seifuri, containere, instrumentariu de manipulare la distanţă);
4) instalaţii de control al nivelurilor factorilor nocivi, inclusiv al celor radiologici;
5) sisteme de blocare şi semnalizare.
145. La efectuarea aplicaţiilor radioterapeutice superficiale cu debit mic de doză trebuie respectate următoarele reguli:
1) fiecare sursă trebuie marcată astfel încît să permită stabilirea cu certitudine a tipului activităţii şi a numărului de inventariere a sursei;
2) sursele trebuie să fie uşor identificabile vizual. Dacă sînt utilizate surse radioactive cu acelaşi aspect, dar cu activităţi diferite, atunci acestea trebuie să se poată distinge prin marcare cu simbolul „Pericol de radiaţii ionizante” şi avertismente ale riscului de radiaţii de diferite culori;
3) asigurarea unui control strict al amplasamentului sursei (depozit, instalaţie de transportare sau corpul bolnavului);
4) stabilirea procedurii de asigurare la schimbarea sau mişcarea în siguranţă a surselor în interiorul instituţiei şi asigurarea controlului pentru a preveni furtul, pierderea, utilizarea neautorizată, deteriorarea surselor, intrarea personalului neautorizat în zonele controlate;
5) verificarea anuală dacă fiecare sursă şi, dacă este cazul, echipamentul care conţine sursa se află în locul de utilizare sau de depozitare şi sînt în stare aparent bună, asigurarea verificării numărului de surse din container la fiecare preluare şi returnare de surse, asigurarea inventarului fizic al tuturor surselor închise pentru confirmarea prezenţei lor în siguranţă în locurile special destinate.
146. Numărul şi poziţia surselor fixate pe pacient trebuie controlate pe tot parcursul tratamentului. Sursele nu trebuie să fie lăsate pe suprafeţele de pregătire. Sursele trebuie să fie întotdeauna în fază de stocare, tranzit sau în utilizare.
147. La efectuarea controlului periodic (nu mai rar de o dată pe an) al nivelului de contaminare a sursei, dacă contaminarea nefixată este mai mare de 2 kBq, sursa este considerată neetanşă şi trebuie să fie luate măsuri de reparaţie sau de decontare a sursei, iar suprafeţele contaminate – supuse dezactivării.
148. Sursele închise trebuie să fie supuse testelor de etanşeitate înainte de prima lor utilizare şi periodic (nu mai rar de o dată pe an). Testele de etanşeitate trebuie să fie capabile să detecteze prezenţa a 0,2 kBq de contaminare nefixată a sursei închise.
Testele de etanşeitate se vor efectua de către personalul serviciului de radioprotecţie al titularului de autorizaţie sau de către o unitate autorizată, care asigură deservirea instalaţiei de radioterapie, împreună cu fizicianul medical. Testele se efectuează conform unei proceduri adecvate, cu propunerea soluţiei şi a materialelor de ştergere, precum şi a coeficientului de prelevare luat în considerare.
149. Pentru sursele de brachiterapie manuală metoda tipică este testarea directă prin ştergere umedă, în timp ce pentru sursele de terapie cu fascicul extern şi de brachiterapie telecomandată, metoda de testare constă în ştergerea indirectă a celei mai apropiate suprafeţe accesibile.
150. Procesul de sterilizare în brachiterapie trebuie să fie adecvat pentru a preveni deteriorarea surselor şi a aplicatorilor, deteriorare care poate afecta securitatea radiologică.
151. Testele de etanşeitate (folosind ştergerea umedă) trebuie să fie efectuate şi documentate periodic; testele trebuie să aibă suficientă sensibilitate pentru a detecta un nivel foarte mic asupra fondului natural de radiaţie existent în încăperi.
Pentru instalaţia de brachiterapie testele de etanşeitate se efectuează numai pe traseul parcurs de către sursă şi la containerele de transport, deoarece sursa însăşi are un debit de doză prea mare pentru a permite acest test scurt.
152. Depozitul trebuie să fie dotat cu mecanisme corespunzătoare, care permit de a stabili cîte surse se află în momentul respectiv la depozitare.
Spaţiile de depozitare şi de utilizare a surselor trebuie să fie marcate corespunzător, pentru a indica că în acestea se conţin materiale radioactive, avînd permanent accesul controlat.
153. Containerele mobile şi echipamentul portabil care conţine surse radioactive trebuie să fie depozitate, atunci cînd nu sînt utilizate.
154. În lipsa activităţilor cu surse, depozitul trebuie să fie permanent închis şi dotat cu sistem de semnalizare în stare perfectă de funcţiune.
155. După fiecare aplicaţie interstiţială şi extragerea surselor din corpul bolnavului, el trebuie supus controlului dozimetric, pentru a evita o eventuală rămînere a sursei în corpul bolnavului. După fiecare tratament de brachiterapie, pacientul trebuie monitorizat cu un dozimetru, pentru a asigura că nici o sursă nu a rămas în pacient în mod neintenţionat, cu excepţia cazului de implant permanent. Numărul şi poziţia surselor fixate în pacient trebuie controlate pe tot parcursul tratamentului.
156. Camerele de tratament trebuie să fie prevăzute cu un monitor de radiaţie cu prag de avertizare sonoră, pentru a detecta cînd pacientul cu sursa sau sursele părăsesc camera şi pentru monitorizarea pacientului, îmbrăcămintei acestuia sau a lenjeriei de pat.
157. La efectuarea aplicaţiilor superficiale sau interstiţiale cu surse de debit mare de doză conform tehnicii prin care aplicatorii sau tuburile de ghidare sînt plasate în pacient înainte de plasarea surselor radioactive (afterloading), trebuie să se respecte următoarele reguli:
1) după fiecare utilizare a surselor acestea trebuie inspectate vizual prin intermediul unor instalaţii video industriale sau a camerelor de vizualizare cu sticlă plumbată pentru a observa starea lor şi posibilele lor deteriorări;
2) pe containerul de păstrare a surselor trebuie să existe o etichetă cu o schemă, care trebuie să indice exact şi clar locul fiecărei surse în container, pentru a reduce timpul de localizare şi de identificare a sursei;
3) containerul de păstrare trebuie să aibă compartimente pentru surse de diferite activităţi;
4) fiecare compartiment trebuie să fie marcat astfel încît să permită imediat şi uşor identificarea conţinutului acesteia din exterior cu o expunere minimă;
5) sursele trebuie să fie manipulate numai cu instrumentariu distanţat (forcepşi sau cleşti lungi) şi niciodată direct cu degetele, aceste dispozitive trebuie să fie cît mai lungi posibile, compatibile pentru o manipulare (mînuire) eficientă a sursei; trebuie să fie prevăzute dispozitive pentru prinderea sursei expeditiv cu degetele protejate de distanţă;
6) sursele se vor transporta numai în containere mobile ecranate şi numai pe cea mai scurtă rută posibilă;
7) containerele de transport, purtate manual, trebuie să fie prevăzute cu mînere lungi şi capac cu închidere sigură, pentru a preveni bascularea şi scăparea surselor în timpul transportului;
8) suprafaţa exterioară a containerului trebuie să fie din material rezistent la foc; containerul trebuie să fie situat în vecinătatea mesei de lucru, pentru a reduce expunerea lucrătorilor expuşi profesional în timpul manipulării şi transferului surselor;
9) sursele care vin în contact direct cu ţesuturile corpului pacientului trebuie inspectate după fiecare utilizare, deoarece după curăţarea şi sterilizarea lor necesară după fiecare utilizare, sursele se pot deteriora din cauza căldurii, abraziunii, atacului chimic şi a tensiunilor mecanice;
10) instrumentele de sterilizare pentru aplicatori cu preîncărcare trebuie să fie disponibile în camera de pregătire sau de tratament, în scopul asigurării unei protecţii suficiente;
11) sursa sau suportul sursei trebuie să fie marcat cu o anumită culoare pentru a uşura recunoaşterea vizuală a acestei surse şi pentru a preveni posibilitatea confundării unei surse cu alta sau a pierderii ei;
12) tuburile de transfer şi de cuplare trebuie să fie verificate înainte de fiecare tratament pentru a asigura că nu există nimic care ar împiedica sursa să se deplaseze corect.
CAPITOLUL VIII
NIVELURILE DE INVESTIGARE PENTRU
EXPUNEREA PROFESIONALĂ
158. Titularul de autorizaţie şi responsabilul de radioprotecţie, în urma concluziei expertului în radioprotecţie, trebuie să includă în procedurile şi regulile locale valorile de doză al oricărui nivel de investigare stabilit sau alt nivel autorizat şi procedurile ce trebuie urmate cînd un astfel de nivel este depăşit.NIVELURILE DE INVESTIGARE PENTRU
EXPUNEREA PROFESIONALĂ
159. În caz de expunere accidentală, titularul de autorizaţie, responsabilul de radioprotecţie şi fizicianul medical vor evalua dozele relevante şi distribuţia lor în corp. Titularul de autorizaţie, responsabilul de radioprotecţie şi fizicianul medical vor efectua investigarea în cazurile în care:
1) o doză efectivă individuală a depăşit nivelul de investigare;
2) orice parametru operaţional, legat de radioprotecţie şi securitate, a depăşit domeniul normal stabilit pentru condiţiile de utilizare (funcţionare);
3) are loc ieşirea din funcţie a instalaţiei de radioterapie, în caz de urgenţă radiologică sau de eroare, care cauzează, sau potenţial poate cauza, o doză care depăşeşte limita de doză anuală;
4) orice eveniment sau circumstanţă care cauzează, sau potenţial poate cauza, o doză care depăşeşte limita de doză anuală sau restricţiile operaţionale impuse instalaţiei de radioterapie, cum ar fi o schimbare semnificativă a sarcinii de lucru sau a condiţiilor de utilizare a instalaţiei.
160. Investigarea trebuie să fie iniţiată imediat după descoperirea incidentului, cu întocmirea unui raport scris cu privire la cauzarea, determinarea şi verificarea expunerilor.
161. Titularul de autorizaţie va aproba şi efectua acţiunile de corecţie cu instrucţiunile necesare pentru elucidarea incidentului. Instrucţiunile vor fi concordate cu ANRANR şi SSSSP.
CAPITOLUL IX
MONITORINGUL DOZIMETRIC INDIVIDUAL
ŞI EVALUAREA EXPUNERII
162. Titularul de autorizaţie este obligat să asigure efectuarea estimării expunerii profesionale a lucrătorilor în baza monitoringului dozimetric individual sistematic al tuturor lucrătorilor expuşi profesional la radiaţii ionizante şi să organizeze supravegherea lor medicală, pentru evaluarea compatibilităţii permanente a lucrătorului expus profesional cu condiţiile de activitate.MONITORINGUL DOZIMETRIC INDIVIDUAL
ŞI EVALUAREA EXPUNERII
163. Monitoringul dozimetric individual se efectuează prin intermediul serviciului de dozimetrie individuală acreditat de Centrul de Acreditare din cadrul Sistemului Naţional de Acreditare şi Consiliul Naţional de Evaluare şi Acreditare în Sănătate, conform procedurilor stabilite de legislaţia în vigoare. Serviciul de dozimetrie individuală eliberează pentru folosinţă dozimetre individuale, iar titularul de autorizaţie le prezintă pentru evaluare în termenele stabilite.
164. Monitoringul dozimetric individual al lucrătorilor expuşi profesional va avea ca suport demonstrarea respectării principiilor de bază ale radioprotecţiei descrise în NFRP–2000 şi la prezentul Regulament.
165. SSSSP şi ANRANR pot solicita titularului de autorizaţie să asigure monitoringul dozimetric individual şi al altor persoane, care nu sînt incluse în categoria lucrătorilor expuşi profesional.
166. Sistemul şi tipul de monitoring dozimetric individual al lucrătorilor expuşi profesional, procedurile necesare, metoda, periodicitatea, tipul dozimetrelor se stabilesc şi se aprobă de Ministerul Sănătăţii în colaborare cu ANRANR şi se efectuează conform cerinţelor radioprotecţiei pentru calcularea dozei efective (E,[Sv]) sau a dozei echivalente la piele sau la extremităţi (HT,[Sv]).
167. Cantitatea operaţională pentru monitoringul dozimetric individual pentru practicile de radioterapie este echivalentul dozei personale (Hp(d), [Sv]).
168. Periodicitatea monitoringului dozimetric individual se stabileşte de la 1 pînă la 3 luni, în funcţie de activitatea desfăşurată, de pronosticul expunerii legat de practică, de caracteristicile dozimetrului individual şi de nivelul minim de detectare a dozelor de expunere a sistemului dozimetric.
169. Cerinţele detaliate pentru efectuarea monitoringului dozimetric individual de către serviciul de dozimetrie individuală vor fi stabilite şi aprobate de Ministerul Sănătăţii. SSSSP va analiza trimestrial, semestrial şi anual indicii efectuării monitoringului dozimetric individual.
170. Dozele individuale, rezultate din expunerea externă, vor fi determinate prin utilizarea dispozitivelor (dozimetre individuale), sistemelor de dozimetrie individuală (termolumuniscentă, fotolumuniscentă în baza filmelor foto, a dozimetrelor electronice integrale sau cu citire directă).
171. Dozimetrul individual, eliberat lucrătorului expus profesional, va fi purtat numai de persoana căreia i s-a predat acest dozimetru.
172. În caz de pierdere sau de deteriorare a dozimetrului individual, serviciul de dozimetrie individuală va efectua evaluarea şi înregistrarea dozei pentru lucrătorul respectiv prin metode alternative (reieşind din calculele dozelor colaboratorilor în condiţii de muncă similare sau prin aprecierea valorilor dozelor primite în perioadele anterioare). Pierderea (deteriorarea) dozimetrului individual şi estimarea dozei se raportează SSSSP al Ministerului Sănătăţii şi ANRANR.
173. Titularul de autorizaţie va prezenta serviciului de dozimetrie individuală acreditat toate dozimetrele individuale pentru procesare în termenele stabilite de actele normative în vigoare emise de Ministerul Sănătăţii. Nerespectarea termenelor de prezentare a dozimetrelor individuale se califică ca o abatere disciplinară ce trebuie sancţionată de titularul de autorizaţie, conform Codului muncii. Responsabilul de radioprotecţie informează despre nerespectarea termenelor de prezentare a dozimetrelor individuale SSSSP şi ANRANR, care au dreptul să ia măsuri de constrîngere în conformitate cu actele normative în vigoare.
174. În cazul activităţii în cîmpuri de radiaţii neomogene, cînd este utilizat şorţul individual de protecţie, expertul acreditat în radioprotecţie poate decide purtarea unui dozimetru suplimentar deasupra şorţului, suplimentar celui utilizat. În caz de expunere de urgenţă sau accidentală se efectuează monitorizarea sau evaluarea individuală a dozelor individuale, luînd în considerare fiecare caz în parte.
175. Dozele individuale ale lucrătorului expus profesional sînt date confidenţiale. Acces la informaţia despre doze au persoana monitorizată, titularul de autorizaţie/responsabilul de radioprotecţie, SSSSP şi ANRANR, serviciile medicale de patologie profesională şi medicină a muncii, pentru estimarea implicaţiilor asupra sănătăţii umane. Serviciul de dozimetrie individuală, responsabilul de radioprotecţie şi titularul de autorizaţie poartă răspundere pentru veridicitatea şi confidenţialitatea datelor. Datele se eliberează în termenele şi conform formelor stabilite de Ministerul Sănătăţii.
176. În caz de transfer (concediere) al lucrătorului expus profesional, titularul de autorizaţie se adresează la serviciul de dozimetrie individuală pentru eliberarea extrasului, cu indicarea datelor referitoare la dozele primite în perioada de activitate.
177. Pentru fiecare lucrător expus profesional se ţine evidenţa rezultatelor monitorizării individuale, cu înregistrarea acestora în fişele de evidenţă a dozelor individuale şi în registrul naţional al lucrătorilor expuşi profesional, cu dublarea lor în formă electronică. Această evidenţă se păstrează în mod centralizat la serviciul de dozimetrie individuală al SSSSP, iar la nivel local – la titularul de autorizaţie. Perioada de păstrare a datelor este de 50 de ani din momentul încetării activităţii în sfera radiaţiilor ionizante.
178. Serviciul de dozimetrie individuală prezintă în termenele stabilite datele generalizate şi informaţiile relevante ale monitoringului dozimetric individual cu dozele efective la SSSSP al Ministerului Sănătăţii. Cazurile de suprairadiere se prezintă în mod obligatoriu la ANRANR. Aceleaşi date se prezintă secţiilor de patologie profesională la solicitarea acestora, pentru ca să poată efectua examenele medicale înainte de angajare sau de calificare a expuşilor profesional, precum şi supravegherea expunerilor ulterioare după angajare.
CAPITOLUL X
MONITORINGUL LOCULUI DE MUNCĂ
179. Titularul de autorizaţie va asigura efectuarea monitoringului radiologic al locului de muncă al lucrătorilor expuşi profesional. Monitoringul radiologic al locului de muncă pentru zonele controlate, zonele supravegheate şi pentru spaţiile adiacente se realizează prin măsurarea debitelor de doză datorate expunerii externe, cu indicarea nivelului radiaţiilor. Monitorizarea condiţiilor de muncă ale lucrătorilor expuşi profesional trebuie se includă dozele individuale de expunere la radiaţii ionizante.MONITORINGUL LOCULUI DE MUNCĂ
180. Monitoringul locului de muncă al lucrătorilor expuşi profesional în cazul unor practici aparte poate fi suplimentat cu măsurători de doză prin intermediul dispozitivelor (dozimetrelor) de tipul celor utilizate pentru monitoringul dozimetric individual. Dispozitivele vor fi plasate în punctele cu debitul de doză mai mare sau în locurile cele mai des frecventate din zonele controlată sau supravegheată.
181. Pentru evaluarea stării radioprotecţiei în instituţiile medicale care aplică metode de radioterapie este obligatorie efectuarea controlului dozimetric general (conform anexei) la prezentul Regulament.
182. Toate instrumentele, dispozitivele, dozimetrele utilizate pentru monitoringul locurilor de muncă trebuie să fie testate metrologic cu periodicitatea legală aprobată. Starea de funcţionare a dispozitivelor de avertizare va fi verificată zilnic.
183. Titularul de autorizaţie trebuie să ţină evidenţa rezultatelor măsurătorilor cîmpurilor de radiaţii din zona controlată şi supravegheată, realizate în punctele de expunere maximă.
Evidenţa trebuie să includă:
1) parametrii tehnici ai instalaţiei de radioterapie;
2) denumirea punctului de măsurare;
3) rezultatele măsurătorilor dozimetrice în fiecare punct măsurat;
4) denumirea dozimetrului;
5) data ultimei verificări metrologice;
6) data efectuării măsurătorilor.
184. Periodicitatea măsurătorilor stabilită este, de regulă, o dată la 3 luni. După fiecare reparaţie, schimbare a instalaţiei de radioterapie sau a unor părţi componente ale acesteia, efectuarea măsurătorilor este obligatorie. Monitoringul iniţial va fi realizat imediat după montarea unei instalaţii de radioterapie noi.
CAPITOLUL XI
SUPRAVEGHEREA STĂRII DE SĂNĂTATE
A LUCRĂTORILOR EXPUŞI PROFESIONAL
185. Supravegherea efectuării examenelor medicale anuale ale lucrătorilor expuşi profesional la radiaţii ionizante este asigurată de specialiştii SSSSP al Ministerului Sănătăţii.SUPRAVEGHEREA STĂRII DE SĂNĂTATE
A LUCRĂTORILOR EXPUŞI PROFESIONAL
186. Supravegherea medicală asigură evaluarea compatibilităţii continue a lucrătorului expus profesional cu lucrul în mediu cu radiaţii ionizante.
Supravegherea medicală a lucrătorilor expuşi profesional revine medicilor-clinicieni din instituţiile medicale cu competenţă în domeniul patologiilor profesionale. Supravegherea medicală trebuie să permită stabilirea stării de sănătate a lucrătorilor supravegheaţi în ceea ce priveşte capacitatea lor de a-şi desfăşura activitatea.
187. Medicul competent şi subdiviziunile de patologie profesională a instituţiilor medicale stabilite de Ministerul Sănătăţii trebuie să aibă acces la orice informaţie relevantă pe care o solicită, inclusiv la informaţiile privind condiţiile ambientale de la locul de muncă. În acest scop, la solicitarea instituţiei curative, centrele de sănătate publică efectuează supravegherea condiţiilor ambientale de la locul de muncă şi elaborează caracteristica sanitaro-igienică a acestora.
188. Titularul de autorizaţie va asigura supravegherea medicală a lucrătorilor expuşi profesional la radiaţii ionizante în conformitate cu reglementările stabilite de Ministerul Sănătăţii şi alte documente normative în vigoare.
189. Programele de supraveghere a sănătăţii lucrătorilor expuşi profesional se bazează pe principiile generale de igienă a muncii şi sînt destinate pentru evaluarea primară şi permanentă a stării de sănătate a salariaţilor pentru efectuarea obligaţiilor lor de serviciu în conformitate cu legislaţia în vigoare.
190. Supravegherea medicală trebuie să includă un examen medical obligatoriu al lucrătorului, efectuat înainte de angajare în muncă în sfera acţiunii radiaţiilor ionizante, şi clasificarea lucrătorilor expuşi profesional, precum şi un examen periodic efectuat o dată pe an.
191. După efectuarea examenelor medicale la angajare şi periodice ale lucrătorilor expuşi profesional, comisia în componenţa reprezentantului serviciului de patologie profesională, SSSSP, sindicatului şi al reprezentantului titularului de autorizaţie perfectează actul final al rezultatelor examenelor medicale.
192. Concluziile referitoare la aptitudinea profesională (apt, apt cu anumite condiţii, inapt) se înregistrează, după examenul medical, în fişa de ambulatoriu, în forma aprobată de Ministerul Sănătăţii. La transferul persoanei la altă activitate sau întreprindere, după încetarea activităţii, fişa de ambulator cu completările de rigoare se transmite instituţiei medicale respective.
193. Se interzice activitatea cu surse de radiaţii ionizante a salariaţilor care nu au efectuat examene medicale preventive şi periodice şi nu deţin permis de activitate în condiţii nocive, eliberat de comisia de patologie profesională.
194. În cazul depistării devierilor indicatorilor de sănătate ale personalului, care nu‑i permit acestuia continuarea activităţii, administraţia instituţiei medicale va studia fiecare caz individual şi va lua decizia de transfer temporar sau permanent la un loc de muncă ce ar evita expunerea la radiaţii ionizante. În cazul calificării „inapt”, persoana va fi scoasă din mediul cu radiaţii ionizante.
195. De fiecare dată cînd se depăşesc dozele-limită prevăzute în pct.8 al prezentului Regulament, trebuie efectuată o supraveghere medicală specială. Condiţiile oricărei expuneri ulterioare trebuie să primească avizul medicului competent sau al serviciului medical de medicină a muncii recunoscut.
În cazul expunerii accidentale la doze mari (de ordinul 0,2–0,5 Sv (Sievert) sau mai mari), este necesară efectuarea unei examinări medicale speciale repetate, a măsurilor de decontaminare şi a tratamentelor curative de urgenţă în legătură cu riscul asociat iradierii.
196. Titularul de autorizaţie va păstra rezultatele supravegherii medicale ale lucrătorilor expuşi profesional la radiaţii ionizante, rapoartele şi înregistrările în urma depăşirii nivelurilor de investigare, suprairadiere şi a expunerii accidentale conform reglementărilor stabilite de Ministerul Sănătăţii.
CAPITOLUL XII
ASIGURAREA RADIOPROTECŢIEI PACIENŢILOR
197. Titularul de autorizaţie este responsabil de radioprotecţia pacienţilor şi trebuie să asigure:ASIGURAREA RADIOPROTECŢIEI PACIENŢILOR
1) justificarea iradierii medicale;
2) administrarea iradierii medicale în scop terapeutic doar pacienţilor cărora iradierea le-a fost prescrisă de un medic specialist în radioterapie;
3) desemnarea medicilor specialişti în radioterapie cu sarcina principală şi obligaţia să asigure protecţia şi securitatea generală a pacientului, atît la prescriere, cît şi în timpul efectuării iradierii;
4) suficient personal medical încadrat, care trebuie să aibă pregătirea adecvată pentru a-şi îndeplinii sarcinile atribuite în efectuarea procedurii radiologice pe care medicul specialist în radioterapie o prescrie;
5) dotarea cu instalaţii de radioterapie adecvate, echipament de radioprotecţie pentru pacient, aparataj de măsurare şi control, resurse adecvate pentru întreţinerea şi verificarea periodică a acestora;
6) încadrarea obligatorie a unui expert în fizica radioterapiei sau a unui fizician medical, care să asigure radioprotecţia lucrătorilor expuşi profesional şi a pacienţilor.
198. Titularul de autorizaţie trebuie să asigure că toţi lucrătorii, inclusiv medicii specialişti în radioterapie, fizicianul medical, asistenţii medicali:
1) urmează toate procedurile şi regulile privind radioprotecţia şi securitatea pacienţilor, stabilite în prezentul Regulament, NFRP-2000, alte acte normative în vigoare;
2) sînt competenţi în utilizarea instalaţiilor de radioterapie, a instrumentelor pentru detectarea şi măsurarea radiaţiilor, a dispozitivelor şi sistemelor de securitate, potrivite cu semnificaţia funcţiilor şi responsabilităţilor lucrătorilor expuşi profesional.
199. Titularul de autorizaţie, prin intermediul medicilor specialişti, trebuie să furnizeze instrucţiuni scrise pentru persoanele, membrii familiei care au în grijă pacienţi cu implanturi permanente de surse radioactive, privind măsurile necesare care trebuie luate pentru reducerea dozelor încasate de persoanele care vin în contact cu aceşti pacienţi, în special copii sau femei potenţial gravide.
200. Titularul de autorizaţie trebuie să asigure că:
1) dozimetria generală a instalaţiei de radioterapie, în condiţii de referinţă, pentru fiecare calitate a fasciculului util, se efectuează iniţial şi după o neconformitate – de un laborator de dozimetrie acreditat şi periodic – de către fizicianul medical, cu un sistem de măsură dozimetric etalonat la un laborator de dozimetrie Standard Secundar;
2) calibrarea surselor utilizate în iradierea medicală trebuie să fie trasabilă la un laborator de dozimetrie acreditat;
3) sursele închise utilizate în brachiterapie trebuie să fie calibrate după activitatea, debitul kermei în aer sau debitul dozei absorbite într-un mediu specificat, la o distanţă specificată, la o dată de referinţă specificată;
4) calibrările trebuie să fie efectuate la punerea în funcţiune a instalaţiei de radioterapie, după testele de acceptare, după fiecare procedură de întreţinere care poate afecta dozimetria şi la intervale periodice.
201. Titularul de autorizaţie trebuie să elaboreze şi să implementeze procedurile de măsurare a debitului dozei la instalaţiile de radioterapie şi de verificare a activităţii surselor.
202. Titularul de autorizaţie trebuie să asigure că debitele de doză în fasciculele utile ale instalaţiilor de teleterapie şi doza pacientului sînt comparate cel puţin o dată la 2 ani în cadrul programelor naţionale, regionale sau internaţionale, pentru verificarea independentă a dozei. În caz de deviere repetată mai mare de ± 5%, activitatea de radioterapie externă se sistează temporar pînă la identificarea şi soluţionarea neconformităţilor.
203. Medicii specialişti în radioterapie trebuie să informeze prompt responsabilul de radioprotecţie despre orice deficienţă sau necesităţi cu privire la protecţia şi securitatea pacienţilor şi să ia toate măsurile necesare, pentru a asigura protecţia şi securitatea pacienţilor.
204. Medicii specialişti în radioterapie trebuie să ia în considerare eficacitatea, beneficiile şi riscurile modalităţilor alternative de tratament, precum chirurgia şi chimioterapia, fie singure, fie în raport cu radioterapia, şi să-şi documenteze decizia.
205. Expunerile medicale trebuie să fie justificate prin analiza comparativă a beneficiilor terapeutice pe care acestea le pot produce pacientului, în raport cu detrimentul pe care îl pot cauza acestuia, luînd în considerare beneficiile şi riscurile tehnicilor alternative disponibile, care nu implică iradierea medicală. Orice expunere în scopuri medicale se efectuează doar sub răspunderea medicală a unui medic-specialist.
206. Expunerea la radiaţii ionizante a oamenilor pentru cercetare medicală este considerată nejustificată, cu excepţia cazului în care ea este:
1) în concordantă cu prevederile Declaraţiei de la Helsinki şi această expunere respectă ghidurile de aplicare elaborate de Consiliul Organizaţiilor Internaţionale de Ştiinţe Medicale şi de Organizaţia Mondială a Sănătăţii (în continuare – OMS);
2) este supusă avizului unui Comitet de etică şi este în concordanţă cu reglementările Ministerului Sănătăţii.
207. Pentru iradierile medicale în scop terapeutic, optimizarea protecţiei este esenţială şi se realizează prin menţinerea iradierii ţesuturilor sănătoase ale pacientului la un nivel cît mai mic posibil de realizat în mod rezonabil, în raport cu eliberarea dozei necesare în volumul-ţintă planificat. Organele adiacente volumului-ţintă se vor ecrana corespunzător, dacă este posibil şi adecvat.
208. Trebuie să fie evitate procedurile radioterapeutice care cauzează iradierea abdomenului sau a pelvisului unei paciente care este gravidă sau ar putea fi, în afară de cazul în care există motive clinice suficiente pentru astfel de iradieri.
Orice iradiere în scop terapeutic a unei femei cu capacitate reproductivă trebuie să fie planificată pentru a elibera doza minimă în orice embrion sau foetus care ar putea fi prezent.
209. Sursele închise utilizate în teleterapie şi brachiterapie trebuie să aibă Certificatul de calibrare furnizat de producător.
210. Procedurile de calibrare se vor elabora în conformitate cu procedurile de calibrare descrise de Agenţia Internaţională pentru Energia Atomică (în continuare – AIEA) în:
1) AIEA TRS-381 „Utilizarea camerelor plan paralele în fascicule de fotoni şi electroni cu energia mare, un cod internaţional de practică pentru dozimetrie”, 1997;
2) AIEA TRS-398 „Determinarea dozei absorbite în radioterapia cu fascicul extern: un cod internaţional de practică pentru dozimetria bazată pe standarde de doză absorbită în apă”, 2000;
3) AIEA TECDOC-1079 „Procedurile-standard pentru calibrarea surselor de brachiterapie la Laboratorul de Dozimetrie Standard Secundar şi la spital, calibrarea surselor de brachiterapie”, 1999;
4) alte acte legislative şi normative.
211. Calibrarea fasciculului util de radiaţii al unei instalaţii noi de radioterapie şi al unor surse noi trebuie să fie efectuat independent de către doi experţi în fizica de radioterapie (fizicieni medicali) şi, de preferat, se vor utiliza două sisteme dozimetrice diferite. Rezultatele se vor compara numai după finalizarea ambelor măsurători.
Cea mai simplă metodă de verificare independentă a calibrării fasciculului extern sau a dozimetriei fizice este participarea la intercompararea dozei prin dozimetrie termoluminiscentă prin poştă, organizat de AIEA/OMS.
212. În cazul surselor noi de brachiterapie, atunci cînd măsurătorile variază cu mai mult de 5% faţă de activitatea sau debitul kermei certificate de producător, sursa nu trebuie să fie utilizată pentru tratamentul pacienţilor pînă cînd diferenţa nu a fost investigată şi cauzele diferenţei înlăturate.
213. Responsabilitatea pentru investigaţiile şi acţiunile corective revine titularului de autorizaţie, iar investigaţia trebuie să fie efectuată de un expert în fizica radioterapiei.
214. Titularul de autorizaţie trebuie să asigure documentarea şi determinarea următoarelor:
1) dozele absorbite minimă şi maximă în volumul-ţintă planificat, doza absorbită în puncte relevante, ca de exemplu în centrul volumului-ţintă planificat, şi doza în alte puncte relevante selectate de către medicul specialist în radioterapie – radioterapeutul care prescrie tratamentul, pentru fiecare pacient tratat cu o instalaţie de radioterapie;
2) dozele absorbite în punctele relevante selectate, în tratamentele de brachiterapie cu surse închise, pentru fiecare pacient;
3) dozele absorbite de organele importante, la toate tratamentele radioterapeutice.
Determinările se fac de către fizicianul medical în cadrul planului de tratament obligatoriu pentru fiecare pacient.
215. Procedura de prescriere, înregistrare şi raportare a terapiei se va elabora în conformitate cu procedurile descrise în:
1) Raport ICRU nr. 50 – Prescrierea, înregistrarea şi raportarea terapiei cu fascicul de fotoni.
2) Raport ICRU nr. 62 (completare la Raportul ICRU nr. 50) – Prescrierea, înregistrarea şi raportarea terapiei cu fascicul de fotoni.
216. Titularul de autorizaţie trebuie să stabilească un program cuprinzător de management al calităţii pentru iradierile medicale, cu participarea unor experţi din domeniul de interes şi luînd în considerare principiile internaţional recunoscute.
217. Programul de management al calităţii pentru iradierile medicale trebuie să includă următoarele:
1) manualul de management al calităţii;
2) procedurile funcţiilor sistemului de management al calităţii ISO 9000;
3) procedurile specifice privind măsurătorile parametrilor fizici ai instalaţiilor de radioterapie şi ai dispozitivelor de imagistică la momentul punerii în funcţiune şi periodic după aceea, verificarea factorilor clinici şi fizici adecvaţi folosiţi în tratamentul pacienţilor, înregistrările scrise ale procedurilor şi ale rezultatelor, verificarea calibrării adecvate şi a condiţiilor de utilizare a instrumentelor de dozimetrie şi de monitorizare;
4) procedurile specifice din programul de radioprotecţie.
218. După montarea instalaţiei de radioterapie este necesar să se efectueze testele de acceptanţă, înainte de prima utilizare clinică.
219. Testele de acceptanţă se realizează pentru a verifica dacă instalaţia de radioterapie se conformează specificaţiilor tehnice ale producătorului.
Testele trebuie să se realizeze de către personalul firmei deţinătoare de licenţă şi autorizaţie de manipulare, valabilă pentru acel tip de instalaţie, în prezenţa reprezentantului beneficiarului – expertul în fizica medicală, pentru a decide acceptarea instalaţiei radiologice.
220. După acceptarea unei noi instalaţii de radioterapie şi înainte de utilizarea clinică, trebuie măsurate şi obţinute suficiente date care vor fi folosite ulterior pentru dozimetria clinică în planificarea tratamentului. Aceste date trebuie să fie înregistrate într-un registru de lucru de către expertul în fizica medicală.
221. Toate calibrările dozimetrice, datele de dozimetrie clinică şi metodele de calcul la o instalaţie de radioterapie trebuie să fie reconfirmate la intervale periodice. Măsurătorile şi verificările efectuate în acest scop trebuie să fie suficiente pentru a detecta orice abatere semnificativă de la datele în uz.
222. Toate testele şi verificările se fac pe fantome. O verificare alternativă a tratamentului este dozimetria in vivo.
223. Programul de management al calităţii include auditul intern şi extern, care trebuie să asigure creşterea nivelului de securitate radiologică şi să amelioreze calitatea şi eficienţa.
224. Sistematic, ca parte a programului de management al calităţii, se efectuează identificarea problemelor potenţiale şi remedierea deficienţelor, ţinînd cont de practica operaţională şi de alte situaţii de accident.
225. Titularul de autorizaţie trebuie să asigure limitarea dozei oricărei persoane care, în cunoştinţă de cauză şi voluntar, ajută la susţinerea sau la confortul persoanelor supuse tratamentului medical sau oricărui vizitator al unui pacient care este tratat cu surse de brachiterapie, la un nivel care să nu depăşească valorile stabilite. Echipamentul de radioprotecţie pentru acest personal trebuie să fie disponibil, suplimentar faţă de echipamentul lucrătorilor expuşi profesional.
CAPITOLUL XIII
EXPUNEREA POPULAŢIEI
226. Titularul de autorizaţie este responsabil pentru controlul expunerii populaţiei ca urmare a practicii de radioterapie şi a surselor radioactive.EXPUNEREA POPULAŢIEI
227. Titularul de autorizaţie trebuie să împiedice accesul neautorizat la instalaţia de radioterapie şi utilizarea neautorizată a acesteia.
228. Titularul de autorizaţie trebuie să notifice ANRANR orice transfer al surselor sau instalaţiilor de radioterapie sau predare ca deşeuri radioactive a surselor care nu mai sînt utilizate.
229. Titularului de autorizaţie îi revine responsabilitatea pentru surse pînă la predarea lor la un alt titular de autorizaţie potrivit sau la un depozit de deşeuri radioactive autorizat.
230. Titularul de autorizaţie trebuie:
1) să asigure resursele necesare pentru transferul materialelor nucleare şi dispunere a surselor ca deşeuri radioactive, atunci cînd instalaţia de radioterapie este dezafectată;
2) să stabilească şi să realizeze un program de monitorizare suficient pentru a asigura că sînt îndeplinite cerinţele legale cu privire la expunerea persoanelor la surse şi instalaţii de radioterapie şi să evalueze aceste expuneri;
3) să păstreze înregistrările adecvate ale rezultatelor programelor de monitorizare.
231. Accesul persoanelor în secţia de radioterapie trebuie să fie luat în considerare atunci cînd se proiectează amplasarea şi construcţia secţiei de radioterapie, ţinînd cont şi de cerinţele de ecranare ale camerelor de tratament. Este interzis accesul vizitatorilor în camera de tratament în timpul utilizării instalaţiei de radioterapie.
232. Persoanele cărora li se permite accesul în zona controlată sînt persoanele care ajută la susţinerea pacienţilor, numai dacă este necesar, şi care trebuie să iasă din camera de tratament înainte de iradierea terapeutică a pacientului. Orice vizitator sau persoană care ajută pacientul va purta un dozimetru digital cu prag de alarmare pe toată durata vizitei în secţia de radioterapie. Responsabilul de radioprotecţie şi securitatea radiologică va ţine la zi un registru cu evidenţa vizitatorilor şi a dozelor încasate de aceştia.
233. Programul pentru monitorizarea expunerii vizitatorilor trebuie să includă evaluarea dozelor în spaţiile din jurul camerelor de tratament cu fascicul extern, camerelor de brachiterapie şi camerei de preparare şi stocare a surselor, în camerele de aşteptare care sînt accesibile acestor persoane.
234. Titularul de autorizaţie, prin intermediul responsabilului de radioprotecţie şi securitatea radiologică, va întocmi un raport anual, care va cuprinde şi un capitol referitor la evaluarea dozelor primite de vizitatori în cursul anului de la instalaţia şi sursele de radioterapie utilizate. Acest raport este păstrat de către titularul de autorizaţie, iar la solicitare va fi prezentat SSSSP şi altor servicii, instituţii medicale ale Ministerului Sănătăţii abilitate cu funcţii de supraveghere a stării sănătăţii populaţiei.
235. Titularul de autorizaţie trebuie să asigure limitarea dozei oricărei persoane care, în cunoştinţă de cauză şi voluntar, ajută la susţinerea sau la confortul persoanelor supuse tratamentului medical sau oricărui vizitator al unui pacient care este tratat cu surse de brachiterapie, la un nivel care să nu depăşească valorile stabilite.
236. Expunerea publicului de la sursele utilizate nu trebuie să depăşească limitele dozelor utilizate pentru evaluarea dozelor medii ale grupurilor respective de control:
1) doza efectivă – 1 mSv/an;
2) în cazuri speciale – doza efectivă de 5 mSv/an, cu condiţia ca în decursul a 5 ani consecutivi doza medie să nu depăşească 1 mSv/an.
237. Echipamentul de radioprotectie pentru acest personal trebuie sa fie disponibil; suplimentar faţă de echipamentul lucrătorilor expuşi profesional:
1) se stabilesc proceduri şi reguli locale scrise, necesare pentru a asigura niveluri adecvate de protecţie şi securitate pentru lucrători şi pentru alte persoane;
2) în procedurile şi regulile locale se includ valori ale oricărui nivel de investigare stabilit şi procedura de urmat în eventualitatea depăşirii acestui nivel;
3) se fac cunoscute procedurile şi regulile locale, măsurile de protecţie şi prevederile de securitate tuturor lucrătorilor pentru care se aplică aceste cerinţe şi altor persoane care pot fi afectate.
CAPITOLUL XIV
RADIOPROTECŢIA ŞI SECURITATEA RADIOLOGICĂ
LA TRANSPORTUL SURSELOR RADIOACTIVE
238. Furnizorii surselor de teleterapie şi a surselor de brachiterapie trebuie se asigure transportul acestora sub responsabilitatea lor, dacă sînt autorizaţi pentru transport, sau prin intermediul unei unităţi de transport special autorizate conform Legii nr.111-XVI din 11 mai 2006 privind desfăşurarea în siguranţă a activităţilor nucleare şi radiologice.RADIOPROTECŢIA ŞI SECURITATEA RADIOLOGICĂ
LA TRANSPORTUL SURSELOR RADIOACTIVE
239. Sursele de teleterapie şi sursele de brachiterapie intră efectiv în patrimoniul beneficiarului numai după finalizarea încărcării instalaţiei de radioterapie cu surse sau a schimbării sursei şi numai după efectuarea testelor de acceptare.
240. Încărcarea surselor în instalaţiile de radioterapie şi transportul surselor în exteriorul spitalului se efectuează numai cu o unitate autorizată conform Legii nr.111-XVI din 11 mai 2006 privind desfăşurarea în siguranţă a activităţilor nucleare şi radiologice şi altor acte normative în vigoare.
241. Înainte de fiecare expediţie de material radioactiv, persoana legal constituită responsabilă pentru transport trebuie să facă aranjamentele necesare cu furnizorul sursei pentru a primi toate informaţiile relevante.
Pentru fiecare colet sau container, aceste informaţii trebuie să cuprindă:
a) radionuclidul, numărul şi activitatea surselor, data măsurării;
b) o descriere a construcţiei sursei şi a testelor de performanţă, inclusiv a testelor de neetanşeitate;
c) certificat de aprobare de material radioactiv în formă specială;
d) certificat de aprobare de colet de tip A sau B(U);
e) o copie a documentelor de transport (care trebuie transmise titularului de autorizaţie prin fax sau e-mail, înainte de despachetarea coletelor).
242. Furnizorul şi titularul de autorizaţie trebuie să facă toate aranjamentele necesare pentru a asigura:
1) necesarul de echipament special de manipulare pentru sursele de teleterapie (macara, camion cu dispozitiv de ridicare);
2) verificarea debitelor de doză de radiaţie la suprafaţa coletului, containerului;
3) verificarea contaminării externe nefixate la coletul de transport;
4) verificarea indicelui de transport al coletului şi al expediţiei;
5) verificarea etichetelor de transport ataşate coletului, containerului şi înlocuirea lor dacă sînt deteriorate;
6) asigurarea dacă coletul sau containerul este aşezat în siguranţa în vehiculul de transport şi dacă vehiculul este corect etichetat;
7) controalele vamale;
8) protecţia fizică a expediţiei în timpul transportului.
243. Titularul de autorizaţie trebuie să restituie coletele sau containerele după recepţia materialului radioactiv. În cazul surselor de teleterapie sau de brachiterapie telecomandată, coletele sau containerele restituite trebuie să conţină sursele radioactive scoase din uz.
244. Sursele neutilizate sau ieşite din uz sînt supuse regimului de autorizare pentru deţinere sau dezafectare, dup caz, sau se vor returna la producător, sau se vor preda la o unitate autorizată conform legii pentru preluarea acestora.
245. La returnare sau la predarea surselor scoase din uz, titularul de autorizaţie trebuie să prezinte informaţii privind conţinutul fiecărui colet sau container.
246. Titularul de autorizaţie trebuie să expedieze coletul sau containerul numai atunci cînd a primit confirmarea de la producător sau unitatea autorizată conform legii că acesta este pregătit să primească coletul.
CAPITOLUL XV
PREVENIREA ŞI LIMITAREA CONSECINŢELOR
ACCIDENTELOR RADIOLOGICE
247. În secţiile de radioterapie sînt posibile accidente din cauza:PREVENIREA ŞI LIMITAREA CONSECINŢELOR
ACCIDENTELOR RADIOLOGICE
1) erorilor tehnice şi dereglărilor în lucrul aparatelor, echipamentelor şi a accesoriilor (o atenţie deosebită se acordă aparatelor noi şi tehnologiilor noi, excluzînd erorile de calibrare a fascicului de iradiere sau activitate a surselor de iradiere);
2) erorilor umane în interacţiunea specialiştilor de diferit profil, inclusiv perfectarea incorectă a documentelor medicale şi tehnice;
3) interpretării incorecte a rezultatelor topometriei, citirii indicaţiilor aparatelor de control şi a dozimetrelor de semnalizare de prag, datelor planificării dozimetrice, datelor de supraveghere în dinamică a stării pacientului pe parcursul procedurilor de radioterapie;
4) aprecierii incorecte a situaţiei excepţionale. Deşi personalul este instruit cum să acţioneze în situaţiile de accident posibile, situaţiile excepţionale apar de obicei rar, de aceea în astfel de cazuri lipsa experienţei contribuie la comiterea erorilor şi, ca rezultat, la accidente radiologice;
5) îndeplinirii superficiale şi nesistematice a programelor de asigurare a calităţii aparatelor şi tehnologiilor;
6) acţiunii calamităţilor naturale (cutremure de pămînt, inundaţii, vînturi puternice, taifunuri) şi cu caracter tehnogen (electrocutarea personalului, deconectarea energiei electrice, incendiu, deteriorarea sistemelor de canalizare şi a apeductelor).
248. La accidentele radiologice în secţiile de radioterapie se referă:
1) pierderea surselor radioactive;
2) blocarea surselor radioactive în stare de lucru în canalele din cupola aparatului de gama-terapie distanţată sau în interiorul endostatului;
3) contaminarea radioactivă a diferitor suprafeţe de lucru şi a corpului pacientului în urma deermetizării sursei radioactive închise;
4) dozele de iradiere absorbite care induc tumori în ţesuturile normale adiacente (în special organele critice conform radiosensibilităţii), care depăşesc dozele planificate în urma erorilor topometrice, planificării dozimetrice, efectuării propriei iradieri şi a factorului uman;
5) supraexpunerea lucrătorilor expuşi profesional, care are loc de regulă în urma încălcării tehnologiilor de lucru cu surse de iradiere, neatenţiei personale sau interpretării incorecte a indicaţiilor aparatelor de control, indicatorilor şi a dozimetrelor utilizate în caz de urgenţă radiologică.
249. La accidentele neradiologice se referă:
1) incendierea încăperilor de lucru ale secţiei de radioterapie;
2) acţiunea neautorizată sau accesul neautorizat la sursele de iradiere şi în încăperile unde ele se utilizează, se transportă şi se păstrează;
3) încălcarea cerinţelor sanitare în încăperile şi la echipamentul secţiei de radioterapie, inclusiv în urma defectării sistemelor de apeduct, încălzire, canalizare, dar fără contactul apei scurse cu sursele radioactive;
4) deconectarea energiei electrice, dereglările aparatelor de alimentare cu curent electric, care conduc la încălcarea regulilor de securitate electrică a pacientului şi lucrătorilor expuşi profesional fără încălcarea radioprotecţiei oamenilor.
250. Măsurile de prevenire a accidentelor radiologice (de natură radiologică şi neradiologică) sînt:
1) efectuarea procedurilor tehnologice esenţiale de cîţiva specialişti, independent unul de altul, în special calibrarea fasciculului de iradiere, care trebuie să fie efectuată de către doi fizicieni medicali cu intercompararea ulterioară a rezultatelor măsurătorilor; rezultatele planificării dozimetrice trebuie să fie recontrolate;
2) instruirea personalului în depistarea dereglărilor şi a erorilor tehnologice;
3) elaborarea programelor de pregătire şi a metodelor de efectuare a antrenărilor în caz de accident a lucrătorilor expuşi profesional; personalul trebuie să fie instruit în acţiuni în caz de accident (incident) şi măsurile de limitare a consecinţelor acestora;
4) descrierea minuţioasă a tuturor etapelor de efectuare a procedurilor de radioterapie, inclusiv comunicarea între specialiştii de profil diferit;
5) analiza în scris a tuturor accidentelor radiologice şi a acţiunilor necesare pentru diminuarea consecinţelor;
6) controlul prezenţei şi stării sistemului de securitate incendiară;
7) verificarea sistematică a completării şi funcţionării aparatului de gamaterapie şi altor echipamente radiologice;
8) controlul sistematic al nivelului de cunoaştere a personalului cu atestarea oficială ulterioară a colaboratorilor, conform acţiunilor în caz de accident radiologic, incendii.
251. În incinta încăperilor secţiei de radioterapie trebuie să existe instrumentele de prevenire şi lichidare a situaţiilor excepţionale, incendiilor şi accidentelor radiologice, inclusiv:
1) setul pentru lichidarea consecinţelor accidentelor radiologice;
2) setul pentru acordarea primului ajutor medical;
3) setul de instrumente pentru lichidarea incendiului (extinctor, nisip, pătură);
4) extras din instrucţiunea de acţiune a lucrătorilor expuşi profesional în caz de accident radiologic şi altor situaţii excepţionale.
252. Setul pentru lichidarea consecinţelor accidentelor radiologice include:
1) set de haine de protecţie, inclusiv mănuşi chirurgicale, bahile de plastic, bonetă şi respirator;
2) set pentru dezactivare, care include materiale absorbante pentru decontaminarea suprafeţelor poluate, detergenţi şi hîrtie de filtru;
3) instrumente pentru colectarea la distanţă a materialelor absorbante utilizate şi a obiectelor contaminate;
4) saci din plastic pentru colectarea, păstrarea temporară şi transportarea deşeurilor radioactive solide;
5) setul semnelor de pericol de radiaţii ionizante, pe suport rezistent, care se plasează în locul accidentelor radiologice;
6) instrucţiuni de dezactivare a suprafeţelor de lucru contaminate.
253. În secţiile de radioterapie trebuie se existe instrucţiuni de radioprotecţie, de prevenire şi lichidare a accidentelor şi situaţiilor excepţionale, aprobate de administraţia instituţiei medicale, în care să fie reflectate:
1) prognozarea accidentelor şi a situaţiilor excepţionale posibile şi a măsurilor de prevenire acestora;
2) prognozarea situaţiei radiologice în caz de accident radiologic sau altă situaţie excepţională;
3) tehnicile de depistare a accidentelor radiologice;
4) acţiunea lucrătorilor expuşi profesional în caz de accident radiologic şi alte situaţii excepţionale, inclusiv în caz de incendiu;
5) ordinea lichidării consecinţelor accidentului radiologic şi a situaţiilor excepţionale;
6) ordinea informării despre apariţia accidentului radiologic, a incendiului şi a situaţiei excepţionale;
7) planul de măsuri de protecţie a pacienţilor şi lucrătorilor expuşi profesional în situaţii excepţionale;
8) responsabilitatea administraţiei pentru efectuarea măsurilor de prevenire şi lichidare a consecinţelor accidentelor;
9) indicatorii de lichidare a accidentului şi stopare a situaţiei de accident;
10) planul de instruire a lucrătorilor expuşi profesional privind acţiunile în situaţii de accident.
254. Acţiunea lucrătorilor expuşi profesional în accidente radiologice posibile care pot avea loc:
1) pierderea controlului asupra sursei sau a sursei radioactive însăşi – în baza sistemului existent de inventariere şi de urmărire a rutei transferării ei în secţia de radioterapie. Trebuie să se determine tipul şi activitatea sursei pierdute, să se stabilească exact ultimul loc de aflare a ei; să se caute sursa în comun cu serviciul de radioprotecţie şi securitate radiologică a instituţiei medicale, aplicînd metoda vizuală şi utilizînd aparate de control radiologic cu înaltă sensibilitate;
2) blocarea surselor radioactive în canalele de transportare a aparatului –efectuarea încercărilor de revenire a sursei în stare de depozitare; dacă încercarea ulterioară de a readuce sursa în poziţie de păstrare este nereuşită, se recomandă scoaterea pacientului din canion sau extragerea din corpul lui a endostatului cu sursa, ulterior luarea măsurilor de limitare a consecinţelor accidentului radiologic;
3) deermetizarea sursei închise – după extragerea sursei din starea de lucru, inclusiv din corpul pacientului, trebuie să se aplice măsuri de dezactivare a suprafeţelor contaminate, inclusiv de dezactivare a tegumentelor, corpului pacientului, şi măsuri de prevenire a contaminării radioactive ulterioare în alte încăperi.
Anexă
la Regulamentul sanitar privind
radioprotecţia şi securitatea radiologică
în practicile de radioterapie
la Regulamentul sanitar privind
radioprotecţia şi securitatea radiologică
în practicile de radioterapie
CERINŢE PRIVIND CONTROLUL DOZIMETRIC GENERAL
1. Scopul controlului dozimetric general este determinarea debitului dozei efective şi compararea valorilor obţinute cu valorile admisibile.La efectuarea investigaţiilor se va măsura debitul echivalentului dozei ambientale (Ḣ* (10), μSv/oră), luînd în considerare că la evaluarea conservativă se consideră că doza efectivă este egală cu echivalentul dozei ambientale (E = Ḣ* (10),).
2. Valorile debitului dozei măsurate şi calculate nu trebuie să depăşească valorile admisibile ale debitului dozei efective după cum urmează:
1) spaţiile pentru aflarea permanentă a lucrătorilor expuşi profesional (tot ansamblul de încăperi ale secţiei (cabinetului) de radioterapie – camera de tratament, camera de comandă şi alte încăperi) – 13,3 µGy/h (microGray/oră);
2) spaţiile adiacente secţiei (cabinetului) de radioterapie (direcţiile verticală şi orizontală) cu locuri permanente de muncă – 2,5 µGy/oră;
3) spaţiile adiacente camerei de proceduri (direcţiile verticală şi orizontală) fără locuri permanente de lucru (coridor, vestiar, hol, scară, depozit, cameră de relaxare a lucrătorilor expuşi profesional) –10,0 µGy/oră;
4) spaţiile de aflare ocazională (episodică) a lucrătorilor expuşi profesional (etaj tehnic, subsol) – 40,0 µGy/oră;
5) saloanele staţionarului adiacente camerei de tratament (în direcţie verticală şi orizontală) – 1,33 µGy/oră;
6) teritoriul limitrof suprafeţelor exterioare ale pereţilor camerei de tratament – 2,67 µGy/oră.
3. Măsurătorile debitului Ḣ* (10) se efectuează la locurile de muncă ale lucrătorilor expuşi profesional, în încăperile şi pe teritoriile adiacente încăperilor unde se desfăşoară activităţi cu surse de radiaţii ionizante.
4. Se interzice efectuarea măsurătorilor dozimetrice la locurile de muncă fără utilizarea mijloacelor de radioprotecţie. În fiecare punct se efectuează nu mai puţin de trei măsurători ale debitului de doză cu medierea acestora.
5. La locurile de muncă ale lucrătorilor expuşi profesional, în încăperile şi pe teritoriile adiacente încăperii unde se desfăşoară activităţi cu surse de radiaţii ionizante, în prealabil se determină valorile fondului cînd sursele de radiaţii ionizante se află în poziţia de păstrare.
6. După efectuarea măsurătorilor, valorile fondului se scad din valorile măsurate ale debitului dozei, dacă compensarea fondului nu este prevăzută de mijloacele de măsurare (dozimetru).
7. Toate măsurătorile dozimetrice în încăperile adiacente încăperii unde se desfăşoară activităţi cu surse de radiaţii ionizante vor fi efectuate cu fantomă echivalent-ţesutului (fantomă cu apă) cu dimensiunile de 300 × 300 × 300 mm.
8. Fantoma se situează în isocentrul fascicolului de iradiere. Pentru instalaţiile de terapie interstiţială şi intracavitară se folosesc fantome din dotarea instalaţiei. În absenţa fantomelor din dotare, măsurătorile se vor efectua în timpul efectuării tratamentului, cînd sursele se află în corpul pacientului.
9. Se instalează dimensiunile maxime ale cîmpului de iradiere. Fluxul de iradiere va cuprinde dimensiunile fantomei.
10. La folosirea metodelor rotaţionale de iradiere a pacienţilor, măsurătorile se efectuează pentru unghiurile de rotaţie 0°, 90°, 180°, 270° şi mai mari.
11. În încăperile şi teritoriile adiacente încăperii unde se desfăşoară activităţi cu surse de radiaţii ionizante măsurătorile debitului se efectuează:
1) în încăperile situate deasupra camerei de proceduri – la înălţimea de 500 mm de la duşumea, în punctele plasei dreptunghiulare cu pasul de 1 m;
2) în încăperile situate sub camera de proceduri – la înălţimea de 2000 mm de la duşumea, în punctele plasei dreptunghiulare cu pasul de 1 m;
3) în încăperile adiacente pe orizontală – la distanţa de 100 mm de la perete la înălţimea 2000, 1200, 500 mm pe toată lungimea peretelui cu pasul de 1 m (la fel pentru peretele exterior al camerei de tratament).
12. De asemenea, măsurătorile debitului de doză se efectuează la conexiunile barierelor de protecţie, uşilor şi orificiilor cu destinaţie tehnologică.
13. Pe teritoriul limitrof măsurătorile se efectuează la distanţa de 100 mm de la peretele exterior la înălţimea 2000, 1200, 500 mm de la nivelul 0 pe toată lungimea peretelui cu pasul de 1 m (la fel pentru peretele exterior al sălii camerei de proceduri).
14. La amplasarea încăperilor destinate practicilor de radioterapie în anexe la constricţia de bază, măsurătorile se efectuează în încăperile cele mai apropiate de blocul de radioterapie.
15. La locurile de muncă ale lucrătorilor expuşi profesional, care se află nemijlocit în apropierea sursei de iradiere la efectuarea operaţiunilor manuale (lucrul în camerele de păstrare, de radiomanipulare, camera de intervenţie chirurgicală, saloanele radiologice active şi altele), măsurătorile debitului Ḣ* (10) se efectuează la înălţimile de 800, 1200 şi 2000 mm de la nivelul duşumelei. Ca valoare debitul dozei efective Ė se consideră valoarea maximă a debitului Ḣ* (10)(E=max Ḣ* (10)) la nivelurile sus-menţionate.
16. Debitul dozei efective pe axa orizontală dată de-a lungul barierei de protecţie se calculează ca media măsurătorilor debitului Ḣ* (10) la diferite înălţimi de la nivelul 0.
17. Valoarea debitului dozei efective calculată se reduce la sarcina de lucru stabilită sau regimul de timp de lucru al aparatului după formulele:
1) pentru aparatele de radioterapie de contact, precum şi pentru încăperile adiacente camerelor de păstrare, radiomanipulare, intervenţii chirurgicale, saloanelor radiologice active şi altele, unde se efectuează lucrări şi se află surse de radiaţie ionizantă:
Ėn– valoarea debitului dozei efective în punctul de măsurare, redusă la regimul de lucru a aparatului, μSv/oră;
Ė– media măsurătorilor a debitului Ḣ* (10) la diferite înălţimi de la nivelul 0, μSv/oră;
t – timpul de lucru al aparatului într-un schimb, ore (se consideră timpul real de lucru cu sursa de iradiere sau timpul aflării sursei în încăperea dată);
T – durata schimbului de lucru pe zi, ore;
Ḣ1 – debitul Ḣ* (10) la 1 m de la sursă în timpul iradierii, Gy*m2/min;
W – sarcina de lucru a instalaţiei (doza de iradiere sumară a pacienţilor într-o săptămînă), Gy/săptămînă;
R – distanţa Sursa–Isocentru (DSI), m;
N – numărul de zile lucrătoare pe săptămînă;
60 – numărul de minute într-o oră, min.
18. Valoarea măsurată a debitului de doză la locurile de muncă serveşte ca bază pentru stabilirea regimurilor activităţii lucrătorilor expuşi profesional în timpul investigaţiilor de radioterapie.
19. Controlul dozimetric planificat se efectuează nu mai rar de o dată pe an.
20. Controlul dozimetric neplanificat trebuie efectuat la schimbarea condiţiilor de exploatare a secţiei (cabinetului) de radioterapie (modificarea destinaţiilor încăperilor adiacente, schimbarea (reîncărcarea) sursei de iradiere, tubului radiogen), a mijloacelor de radioprotecţie fixe, în cazuri de urgenţe radiologice, accident (incident) sau conform deciziei organelor publice cu funcţii de reglementare în domeniul radioprotecţiei şi securităţii nucleare.
21. Rezultatele controlului dozimetric se înregistrează într-un proces-verbal.